Anomalías congénitas y anatómicas Labio y paladar hendido Atresia de esófago Estenosis...
-
Upload
rigo-akimichi-nafate -
Category
Documents
-
view
2.489 -
download
9
description
Transcript of Anomalías congénitas y anatómicas Labio y paladar hendido Atresia de esófago Estenosis...

Náfate
Anomalías congénitas y
anatómicas del Recién Nacido
Labio y paladar hendidoAtresia de esófagoEstenosis hipertrófica del píloroObstrucción intestinal en el recién nacidoMalformaciones anorrectalesAnomalías congénitas del SNC

Náfate
Labio y paladar hendido

NáfateNáfate
Concepto:
• Embriopatía donde existen fallas en la fusión de los procesos nasales
y palatinos.
• Es una hendidura o separación en el labio y es el resultado de que
los dos lados del labio superior no crecieron a la vez. Los problemas
pueden ir desde una pequeña hendidura en el labio hasta un surco
completo que va hasta el paladar y la nariz.

NáfateNáfate
Etiología:
• Influencias genéticas y multifactoriales
• Es una de las anomalías congénitas mas comunes del ser humano.
• Tiene una incidencia de 1:700 nacidos vivos. A la vez se diferencian dos
grupos:
1. Integrado por pacientes con labio y/o paladar fisurado sin
malformaciones asociadas.
2. Integrado por pacientes con labio y/o paladar fisurado con
anormalidades congénitas asociadas que forman parte de
síndromes, secuencias o deformaciones; que se identifican en
ocasiones con alteraciones cromosómicas, agentes infecciosos o con
agentes teratógenos.

NáfateNáfate
Puntos sobresalientes
• El labio fisurado puede ser uni o bilateral, también puede estar
combinado con paladar fisurado, o solamente puede estar el paladar
fisurado
• El Dx se establece clínicamente desde el nacimiento. Una vez
detectado el paciente, se envía a un centro hospitalario para su
manejo multidisciplinario.

NáfateNáfate
PERIODO PREPATOGENICO (Factores de riesgo)
• AGENTE
• En el primer grupo la gran mayoría esta dada por factores
multifactoriales:
o Factores genéticos
o Factores ambientales y tóxicos
• En el segundo grupo se observan alteraciones cromosómicas (la
mayoría no heredada), como en:
o La trisomía 13 y 18

NáfateNáfate
• Existen agentes teratogenos como la talidomida, anticonvulsivos
(trimetadiona, parametadiona, diacepam, etc.), oxitetraciclina, acido
valproico, radiaciones ionizantes y agentes infecciosos como el virus
de la rubéola.

NáfateNáfate
Huésped
• Las fisuras se presentan en todas las razas humanas; pueden ser:
•Cuando es unilateral es mas frecuente en lado izq. 70%.•Presentación bilateral labial combinada con el paladar fisurado tiene una frecuencia de 25%.•La correlación de Presentación bilateral labial combinada con el paladar fisurado es de 50%.•Labio aislado y paladar es de 25% c/u.

NáfateNáfate
Ambiente
• Se presenta en cualquier estrato socioeconómico, pero se ha visto
mayor incidencia en el nivel mas bajo. Donde existen carencias
nutricionales.
PREVENCION PRIMARIA
• Promoción de la salud
o Educar a la población para mejorar los hábitos nutricionales, orientación
y planificación familiar. Control de embarazo
• Protección especifica
o El asesoramiento genético en los casos aislados que no tengan una
etiología demostrable es en base a herencia multifactorial.

NáfateNáfate
• Si el afectado con LhP es femenino tiene un riesgo empírico de tener
un hermano del sexo masculino de labio fisurado con o sin paladar
de 6.8%. Cuadro 6-52
• Cuadro 6-53
• Riesgo de recurrencia para fisuras en hermanos es por ejemplo, si el
afectado no tiene hermanos y su madre esta afectada, el riesgo es de
2.7%, para labio fisurado con o sin paladar hendido y de 2.3 % con
paladar fisurado

NáfateNáfate
• Es fundamental la exploración clínica de los padres y hermanos, ya
que los portadores de esta enfermedad pueden cursar con algunas
microformas (úvula bífida, ausencia o malformación de incisivos
laterales superiores).
• El efecto del acido fólico prenatal y la reducción en la ocurrencia.

NáfateNáfate
PERIODO PATOGENICOEtapa subclinica -Fisiopatogenia
• Debido al estudio de los genes se ha planteado hipótesis en la etiología:
• Del labio fisurado, Hay una insuficiencia en la cantidad de células
mesenquimatosas en la porción lateral y media del proceso nasal
• la fisura palatina se debe a un retardo en la elevación de los procesos
palatinos y/o a la interposición de la lengua, que provoca una falta de
fusión de los procesos palatinos.
• La formación del labio y/o paladar fisurado uni o bilateral, paladar
blando, duro y submucoso, depende de la etapa en que el proceso
embriológico fue interrumpido.

NáfateNáfate
Etapa clínica
• Estas anomalías son visibles desde el nacimiento.
• La Asociación Estadounidense de Labio y Paladar fisurado lo
clasifica en:
• Fisura en paladar blando
• Fisura en paladar blando y duro hasta el agujero incisivo
• Fisura incompleta del labio y paladar
• Fisura unilateral completa de labio y paladar
• Fisura labial y palatina bilateral completa

NáfateNáfate
Diagnóstico y Tratamiento oportuno multidisciplinario
Multidisciplinario
Ortodoncia y
ortopedia Cirujano
maxilofacial
Psicólogo
Genetista
Terapista de
lenguaje
Trabajo social
Otorrino
Pediatras
Cirugía plástica
PREVENCION SECUNDARIA

NáfateNáfate
PREVENCION TERCIARIARehabilitación
• Por las secuelas

Náfate
Atresia de esófago

NáfateNáfate
• Concepto:
• La atresia esofágica por lo general es acompañada de una fistula de
la tráquea, constituyendo una emergencia medico- quirúrgica en el
RN.
• El defecto consiste en la interrupción de la continuidad del esófago y
la traque a diferentes niveles, cuyas manifestaciones clínicas son:
o Tos
o Disnea
o Salivación abundante y espumosa por nariz y boca
o Dificultad para la alimentación.
• Frecuencia es de 1:4500 NV

NáfateNáfate
• Se relaciona con la prematurez, polihidramnios, defectos cardiacos
, genitourinarios o del tracto gastrointestinal.
• No existe forma de prevenirla
• Su Dx es facil

NáfateNáfate
PERIODO PREPATOGENICOFactores de riesgo
• Agente: desconocido
• Huésped: predominio en varones con mayor frecuencia en
prematuros.
• Ambiente: el matro y el macro ambiente no son determinantes; sin
embargo se ha observado una mayor frecuencia cuando se
acompaña de anormalidades de tipo VACTREL, y por la exposición a
agresores físicos, químicos y sociales sin identificar un agente
especifico.

NáfateNáfate
PREVENCION PRIMARIA
• Promoción de la salud: control medico prenatal
• Protección especifica: no la hay.
• Se desconoce que esta anomalía obedece a un defecto del proceso de
traficación que divide al esófago y a la tráquea en un cordón epitelial de
crecimiento interno.
• Se ha postulado que las áreas de estrechamiento laterales del esófago
forman un tabique entre la traquea y el esófago y que de manera
anómala puede girar en sentido dorsal, resultando la atresia esofágica.
• Ocurre alrededor del día 19 de gestación.
PERIODO PATOGENICOEtapa subclinica-Fisiopatogenia

NáfateNáfate
Clasificación de la atresia, según Gross

NáfateNáfate
Etapa clínica-Síntomas y signos
• La primera observación durante el embarazo es la presencia de
polihidramnios en 85% de los casos; 34% presenta prematurez.
• En la sala de partos, el pediatra, en su exploración obligada y
rutinaria, puede detectar la falta de permeabilidad en el esófago al
intentar el paso de una sonda hacia el estomago.
• Si esto no es valorado en ese momento, la atresia evitara la llegada de
saliva al estomago y por lo tanto se proyectara hacia la boca,
• Ocasionando aspiración y pueden apreciarse signos de dificultad
respiratoria (aunque aspiremos repetidas veces las secreciones
orofaríngeas)

NáfateNáfate
• En la atresia esofágica tipo III, que es la mas común, existe paso del aire
hacia el estomago, lo que distiende la cámara gástrica de forma
importante, y favorece el reflujo gastroesofagico.
• Cuando el RN, llora, tose o hace esfuerzo, se eleva la presión
intratraqueal y fuerza el aire a través de la fistula al
estomago, distendiéndolo, lo que ocasiona que el diafragma se eleve.
• Perturbando el fenómeno de aspiración.
• Ello propicia el desarrollo de una traqueobronquitis química que
predispone a la formación de atelectasias y neumonía bacteriana, que
con mayor frecuencia afecta al lóbulo superior derecho.
• De no recibir Tx quirurgico el RN continuara con dificultad respiratoria
por compromiso pulmonar que puede conducirle a la muerte.

NáfateNáfate
PREVENCION SECUNDARIADiagnostico precoz y tratamiento oportuno
• Exploración de la permeabilidad esofágica
• Introduciendo por la boca un catéter o sonda firme que ve impedido
su paso hacia el estomago, ya que se suele detenerse a una distancia
de 10 a 11 cm de la comisura labial, luego
• Se obtiene una Rx del Tórax para confirmar la posición de la sonda.
• Si la sonda no pasa se establece el Dx de atresia esofágica

NáfateNáfate

NáfateNáfate
• El diagnostico se comprueba con un estudio de contraste con
instilación hacia el esófago de 0.5mL de material de contraste
hidrosoluble diluido.
• Posteriormente el liquido es aspirado al exterior
• Así mismo la radiografía nos revela el estado de los pulmones.

NáfateNáfate
Establecido el Dx se procede a tomar las siguientes medidas generales:
• Confirmación del diagnostico y tipo de anormalidad
• Valoración del estado pulmonar
• Tx en caso necesario de otros problemas agregados
• CUIDADOS PREVIO A LA CIRUGIA:
• Control de temperatura
• Posición semi-fowler
• Administración de líquidos IV y corrección acido/base
• Antimicrobianos
• Drenaje del cabo proximal para evitar aspiración de saliva

NáfateNáfate
Manejo posterior dependerá de las condiciones del paciente

NáfateNáfate
• Pacientes del grupo A: es factible programar en un tiempo la corrección
quirúrgica, esto es la ligadura de la fistula traqueoesofagica distal y la
plastia esofágica.
• Pacientes del grupo B: una alternativa de primera intención es la
instalación de una gastrostomía como medida inicial y una vez
estabilizado el paciente y que sus condiciones pulmonares lo permitan
se procede a efectuar una toracotomía.
• Pacientes del grupo C: son los de mayor riesgo,
las condiciones pulmonares a veces solo mejoran hasta que se logra ligar
la fistula y la colocación de la gastrostomía, antes de la plastia esofágica;
el tiempo de espera suele ser largo y el apoyo nutricional obligatorio.

NáfateNáfate
Prevención terciariarehabilitación
• El paciente que sobrevive no requiere de rehabilitación
• Es conveniente durante el primer año acudir a consulta
periódica, para conocer signos y síntomas de secuelas y prevenirlas.

Náfate
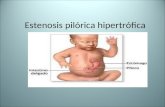
ESTENOSIS HIPERTROFICA DEL PILORO

NáfateNáfate
CONCEPTO
La estenosis hipertrofica de piloro (EHP) es la causa mas comun de obstruccion inestinal alta en el neonato, despues de la segunda semana de vida.
Se caracteriza por una marcada hipertrofia e hiperplasia progresivas de las fibras musculares que forman en esfinter pilorico, que obstruye el canal pilorico.

NáfateNáfate

NáfateNáfate
Se manifiesta por vomito en proyectil, sin bilis, iniciando alrededor de la 3ra semana de vida, ondas peristalticasgastricas visibles, palapacion de oliva pilorica.
El dx temprano no evita las complicaciones usuales de la entidad.
Su dx es clinico y su tx es quirurgico

NáfateNáfate
Puntos sobresalientes
• No se conoce la causa de la enfermedad
• Predomina el sexo masculino 4:1
• Datos claves: vomito apartir de la 3ª semana, en proyectil, sin bilis, de evolucion e incrementos paulatinos.
• La piloromiotomia de Fredet-Ramsted, a cielo abierto o por via laparoscopica tx quirurgico de eleccion.

NáfateNáfate
Periodo prepatogenico(factores de riesgo)
• Agente
No se conoce.
Existe evidencia que las celulas del musculo liso en EHP no estan adecuadamente inervadas, con incremento de la sintesis local de los factores de crecimiento.

NáfateNáfate
huésped
• Predomina en el sexo masculino.
• Su incidencia es elevada en los gemelos univitelinos
• La herencia es de tipo multifactorial
• El riesgo de repeticion es de 4%
• Ambiente
• La entidad varia en frecuencia dependiendo de la zona geográfica estudiada.

NáfateNáfate
Prevención primaria
• PROMOCION DE LA SALUDEs conveniente elevar la educacion medica de los padres
• PROTECCION ESPECIFICANo existe ninguna medida de utilidad comprobada

NáfateNáfate
Periodo patogénico
Etapa subclinica. Fisiopatogenia
• La enfermedad evoluciona asintomática por 1 o 2 semanas y alcanza un horizonte clínico a las 3ª semana de vida
• Existe sintesis local incrementada del factor transformador alfa y del factor de crecimiento parecido a la insulina.

NáfateNáfate
Etapa clinica. Síntomas y sintomas
• Vomitos: síntomas cardinales de la enfermedad, evolucion progresiva, en aumento, de contenido grastrico sin bilis, etc
• La falta de ingesta de alimentos condiciona balance calor negativo
• En la mayoria de los px el dx se realiza sobre bases clinicas.

NáfateNáfate
• El estomago desarrolla ondas peristsalticas vigorosas en su afan de vencer el obstaculo pilorico.
• Estas ondas pueden evidenciarse mediante la administracion de liquido con biberon

NáfateNáfate
PREVENCION SECUNDARIAdx precoz y tx oportuno
• Cuando no se logra palpar la oliva pilorica se recurre a la realizacion de estudios complementarios de dximagenologico siendo el de eleccion la ecosonografiapilorica
Demuestra la hipertrofia de la pared pilorica y la disminucion del lumen. La imagen tipicacorrespondiente al piloro se denomina “ojo de bovino” o “dona” pero el dx estriba en la medicion de los parametros usados.

NáfateNáfate
• Algunos casos aislados ameritan para su dx serie esofagogastroduodenal y endoscopia.
• El dx temprano disminuye la mortalidad.
• La EHP Es una emergencia quirurgica relativa

NáfateNáfate
Limitación del daño
• La vigilancia del posoperatorio incluye, administración de liquidos parenterales restituidos según balance cada 8 hrs.
• Se recomienda la alimentacion a libre demanda.
• La compliacion mas grave del dx tardio es la desnutricion

NáfateNáfate
PREVENCION TERCIARIArehabilitacion
• No es necesaria, ya que la recuperacion de la funcionalidad pilorica es total despues de la intervencionquirurgicaa.
• El piloro alcanza su grosor normal <3mm a los seis meses del posoperatorio

Náfate
Obstrucción intestinal en el recién nacido

NáfateNáfate
Concepto
• El termino se refiere a la falta de libre transito intestinal por causas
intrínsecas o extrínsecas.
• La obstrucción total o parcial del tubo digestivo a cualquier nivel es la
causa mas frecuente de urgencia quirúrgica.
• La triada clásica de sintomatología es:
o Vomito
o Distensión abdominal
o Ausencia de evacuaciones
• En el caso de malformaciones altas del
tubo digestivo no presenta distensión
abdominal.

NáfateNáfate
• El pronostico dependerá de la oportunidad del Dx y su manejo
inicial, la gravedad de la malformación y la instalación del manejo
quirúrgico.
• No hay manera de prevenir esta patología.
• La obstrucción intestinal puede sospecharse en el periodo prenatal
mediante USG y en el momento del nacimiento por vómitos
posprandiales desde el primer día de vida y la distención abdominal
ayuda al clínico a determinar el sitio de la obstrucción.

NáfateNáfate
PERIODO PREPATOGENICOFactores de riesgo
• Agente: no existe causa conocida
• Huésped: hay padecimientos que pueden predisponer a esta
anomalía; el Sx de Down.
• Ambiente: no parece influir.
• PREVENCION PRIMARIA
• Promoción de la salud: educación para la salud. Saneamiento
ambiental y control del embarazo.

NáfateNáfate
PERIODO PATOGENICOEtapa subclinica-Fisiopatogenia
• Teorías para explicar la atresia duodenal:
1. Esta malformación se da en la 3 SDG
2. La teoría de Tandler, se refiere a la falta de recanalización de la
segunda parte del duodeno aunado a una malformación del
páncreas que lo envuelve y lo obstruye.
• Teoría para la atresia de yeyuno, íleon y colon
1. Se ha documentado la presencia de lesiones isquémicas del
intestino durante el retorno a la cavidad celomica, es apoyada por
la presencia de meconio, vermix caseoso en el intestino distal de la
atresia.

NáfateNáfate
• Tipos de atresia intestinal:
1. Tipo 1: cuando existe un
diafragma que obstruye sin
haber discontinuidad intestinal
2. Tipo 2: en donde los cabos
intestinales ciegos se
encuentran unidos por un
cordón fibroso
3. Tipo 3ª: hay un defecto
mesentérico en V con
separación de los cabos
intestinales.
4. Tipo 3b: con un defecto
mesentérico extenso con
irrigación de una sola arteria.
5. Tipo 4: con atresia múltiple.

NáfateNáfate
Etapa clínica: signos y síntomas
• Con el uso de la USG en la etapa prenatal, podemos elaborar un
diagnostico de sospecha de esta anormalidad.
• Pueden haber imágenes de distención abdominal asociado a
polihidramnios y sugerir la posibilidad.

NáfateNáfate
• En el primer día se puede presentar vómitos posprandiales
inmediatos y distensión de la parte alta del abdomen en las
obstrucciones intestinales altas como duodeno o páncreas anular.
• En la obstrucción de íleon o colon, los vómitos suelen retrasarse un
poco uno o dos días; pero la distención es importante.
• En el íleon meconial existen vómitos y distención abdominal notable
e incapacidad para evacuar, y cuando lo hacen, el meconio es muy
espeso y pegajoso.

NáfateNáfate
• Evolución clínica
• La incapacidad para alimentar al RN mas los vómitos conduce al niño a
deshidratación con desequilibrio hidroeléctrico.
• Algunos RN pueden aspirar el liquido del vomito produciendo grados de
broncoaspiracion que resultan en bronconeumonia y Dificultad
respiratoria.
• Clasificación de riesgos:
• Riesgo a: peso > 2500g sin anomalías y complicaciones
agregadas, atresia tipo 1; pronostico bueno.
• Riesgo b: peso 1800 a 1400 g con anomalías congénitas leves y
complicaciones moderadas, atresia tipo 2 y 3ª; pronostico grave.
• Riesgo c: peso<1800g con anomalías severas, atresia tipo 3b y 4;
pronostico grave.

NáfateNáfate
Dx precoz y Tx
• Se debe de sospechar fuertemente de una obstrucción intestinal:
• Con los antecedentes de la historia clínica obstétrica
• Las USG’s
• La presencia de polihidramnios
• Liquido gástrico mayor a 20ml
• Triada clásica
• Hallazgos en las Rx: dilatacion de las asas intestinales, niveles
hidroaereos, edema y falta de aire distal.

NáfateNáfate
Atresia duodenal

NáfateNáfate
Atresia yeyuno Triple o cinco burbujas

NáfateNáfate
Atresia ileal Múltiples niveles aéreos con dilatación de las asas (íleon o colon).

NáfateNáfate
• Se coloca al RN en una incubadora
• Se coloca una sonda nasogástrica u orogástrica.
• Se maneja con soluciones IV, para administrar glucosa, electrolitos y agua.
• Administración de antimicrobiano.
•
Tratamiento preoperatorio

NáfateNáfate
• El Tx quirúrgico depende de la etiología y de los hallazgos transoperatorios.
• La atresia de duodeno se corrige mediante una anastomosis duodeno duodenal en diamante de Kimura.
Tratamiento operatorio

Náfate
Malformaciones anorrectales

NáfateNáfate
CONCEPTO
• Resultado de la división anormal de la cloaca por el septum urorrectal que la divide en recto y canal anal en su parte posterior y vejiga urinaria y uretra en su parte anterior.
• Desarrollo antes de los 49 días de gestación.
• Produciéndose así la falta de continuidad normal de la luz intestinal hacia el exterior, con o sin comunicación fistulosa a periné o hacia aparatos urinario o genital.
• Incidencia entre 1:1 000 - 5 000 nacidos vivos.

NáfateNáfate
PUNTOS SOBRESALIENTES
• MAR pueden ir acompañadas de otro tipo de malformaciones.
• En la primer exploración del RN no olvidar examinar la región perianal.
• Niño con MAR y sin fistula evidente realizar estudios de gabinete para situar fondo de saco.
• Para realizar el invertograma el paciente requiere mas de 12 h de vida.
• Describir la clasificación de acuerdo al fondo de saco.
• Pronostico MAR en relación con la altura de saco.

NáfateNáfate
PERIODO PATOGÉNICO (FACTORES DE RIESGO)
• Agente: componente genético.
• Huésped: Se manifiesta al nacimiento sin distinción de sexo, con excepción de la persistencia de la cloaca que se presenta sólo en el sexo femenino.
• Ambiente: No parece influir.

NáfateNáfate
CLASIFICACIÓN
• Alta (supraelevadora), intermedia y baja (infraelevadora) de acuerdo con la relación del fondo de saco rectal con el músculo elevador del ano, haciéndose énfasis en el sexo del paciente.

NáfateNáfate
• Clasificación de Wingspread, aceptada en 1986 por ser simple y combinar
detalles anatómicos.

NáfateNáfate
• Malformaciones anorrectales comunes:
• a) atresia rectal alta;
• b) atresia rectoanalbaja;
• c) atresia rectal con ano patente;
• d) estenosis anal;
• e) fístula rectovesical;
• f) fístula rectouretral;
• g) fístula perineal;
• h) fístula rectovaginalbaja;
• j) fístula rectoperineal.

NáfateNáfate
Atresia rectal: ano de aspecto y calibre normales, pero resulta imposible pasar una sonda gruesa más allá de 2-3 cm del margen anal.
Malformación anorrectalsin fístula: ausencia de orificio anal y de eliminación de meconio por genitales.

NáfateNáfate
Fístula rectovestibular: orificio fistuloso, en general de pequeñocalibre, ubicado por dentro de la horquilla vulvar y rodeado por mucosa.
Fístula rectourológica: ausencia de orificio anal y de trayecto fistuloso visible.

NáfateNáfate
Fístula rectoperineal. A. Mujer; B. Varón: orificio fistuloso, en general de pequeño calibre, ubicado por delante de la zona correspondiente al ano teórico y rodeado por piel perineal.

NáfateNáfate
• La ausencia de fístula visible con eliminación de meconio por la orina, por vagina, nos indican la existencia de fístula a vías urinarias (cuello vesical o uretra posterior en el hombre) o vagina en la mujer con situación del fondo rectal en variedad alta (supraelevadora o intermedia).
Fístula rectovaginal: orificio fistuloso en la pared posterior de la vagina (en general no visible) y salida de materia fecal por orificio vaginal.

NáfateNáfate
ETAPA CLÍNICA
• El diagnóstico hacerse durante la 1° exploración del RN, inmediatamente después del parto. Debe inspeccionarse el periné y, de existir ano, evaluar su tamaño e introducir 2 a 3 cm de un termómetro rectal; buscar fístulas a periné o a vestíbulo vaginal.
• La presencia de una fístula a periné, subcutánea hacia escroto o a vestíbulo vaginal, nos habla de un fondo de saco rectal debajo de los elevadores.

NáfateNáfate
DIAGNÓSTICO PRECOZ Y TRATAMIENTO OPORTUNO
• Exploración física
• Datos dudosos o negativos, esperar a que el niño cuente con más de 12 h de vida y efectuar entonces un estudio radiográfico de abdomen con el niño invertido, en posición lateral y con un marcador de plomo a nivel de la fosilla anal (posición de Wangesteen-Rice).

NáfateNáfate
• Practicar una punción a nivel del sitio que correspondería al ano con un trocar calibre 16 a 18; al atravesar la pared del intestino habrá salida de gas y/o meconio; se procede a la aplicación de material radiopaco, el cual, la placa radiográfica, nos mostrará la distancia real entre piel de periné y el fondo de saco rectal.
• Resonancia magnética - tomografía

NáfateNáfate
LOS CUIDADOS PREOPERATORIOS ADECUADOS:
• Control de temperatura corporal.
• Ayuno.
• Colocar al niño en incubadora si su condición general lo requieren.
• Vigilar y anotar el sitio y la salida de meconio.
• Si el paciente ha nacido fuera de la institución y/o infectado. Indicar antimicrobiano.
• Sonda orogástrica para drenaje por gravedad o si existe distensión abdominal.
• Posición de semi-Fowler constante.
• Evaluar la cantidad y tipo de líquidos endovenosos por administrar.

NáfateNáfate
TRATAMIENTO
• Conlleva muchas veces el acto quirúrgico; puede ir desde la simple perforación de una membrana anal, hasta las diversas técnicas empleadas para lograr la comunicación del recto con el exterior.
• En los últimos 20 años se ha venido empleando la anorrectoplastia sagital posterior preconizada por A. Peña y DeVries.
Técnica de Peña:anorrectoplastiasagital posteriorlimitada (fístularectovulvar).

NáfateNáfate
• La intervención suele llevarse a cabo alrededor de los 10 meses de edad, por lo que va precedida de una colostomía, que es practicada dentro de las primeras 24 h de vida.
• Para tratar las malformaciones bajas, los procedimientos quirúrgicos son menos laboriosos.
• Cualquiera que sea el tipo de intervención quirúrgica efectuada para resolver una malformación anorrectal, será indicación para que se continúe con dilataciones anorrectales con bujías de Hegar, o digitales por periodos variables, seis meses como mínimo.

NáfateNáfate
PRONÓSTICO
• Tipo de malformación
• Asociación de otras malformaciones congénitas (50% en las variedades altas).
• Posibilidad de coexistencia de la asociación VACTERL (defectos vertebrales, atresia de ano, cardiopatía, tráquea-esófago, riñón-radio, miembros).
• Anomalía cromosómica (más de 2%).
• Peso del paciente
• Diagnóstico y el tratamiento.

Náfate
Anomalías congénitas del SNC

NáfateNáfate
Expresión de un trastorno de suontogenia, con repercusionesestructurales y funcionales deseveridad.
Malformaciones que ocurrentemprano son de origen genético;mientras las que ocurren más tardepueden ser secundarias a lesionesadquiridas: infecciones in útero oinfartos.
De la inducción dorsal / De la inducción ventral / De la migración / De la organización.

NáfateNáfate
Biológicos Físicos Químicos
Etiología desconocida, pero se atribuye a factores genéticos.
AGENTE

NáfateNáfate
HUÉSPED
Patrón de herencia
multifactorial
Antecedente de embarazo previo con
productos con DTN.
Alteraciones de la salud y nutrición materna
Administración de
medicamentos durante el embarazo

NáfateNáfate
AMBIENTE
Exposición a radiaciones
Cultura sanitaria
inadecuada
Infestaciones durante la gestación
Mayor incidencia en poblaciones con estatussocioeconómico bajo, carencias nutricionales ycondiciones sanitarias de alto riesgo.

NáfateNáfate
Promoción de la Salud
Mejores hábitos nutricionales.Mejor educación en la salud.
Protección Específica
Limitar la prescripción demedicamentos. Reducir su exposición a radiaciones. Impedir contacto con pacientes quesufren enfermedades transmisibles opotenciales vectores. Tener un control regular de suembarazo.
Ácido fólico 0.4 mg 12 sem antes y después de última menstruación. (1mg con antecedentes)

NáfateNáfate
Etapa Subclínica. Fisiopatogenia
Desarrollo del SNC inicia en la 3ª semana, con ladiferenciación del neuroectodermo y termina a los20-21 años de edad.
Trastornos disráficos Trastornos de migración neuronal.

NáfateNáfate
Cra
neo
rra
qu
isq
uis
isC
om
ple
ta
Ausencia total deformación del TNy estructurasmesodérmicasasociadas.
An
ence
fali
aFalta de cierre dela parte anteriordel TN.
Masa fibrosadescubierta deaspectohemorrágico.
Mie
losq
uis
is
Ausencia de cierrede porciónposterior del TN.No haymédula, vértebrasni cubiertadémica.

NáfateNáfate
Mie
lom
enin
go
cele
Trastornosmenos gravesdel cierreposterior del TNque involucra elraquis. Seagrega salida detejido nerviosomedular. E
nce
falo
cele
Defectosemejante anivel craneal.Localizaciónoccipital es lamás frecuente.
Esp
ina
bíf
ida
ocu
lta Afecta al
esqueleto axialo estructurasdérmicasasociadas. Seacompaña porhidrocefalia.

NáfateNáfate
Esq
uiz
ence
fali
a
Falta de desarrollo deuna zona de la paredcerebral (zonagerminativa).Manifestacionescognitivas, motoras yconvulsivas.
Lis
ence
fali
a-p
aq
uig
iria Ausencia de surcos y
de circunvoluciones ;superficie lisa dehemisferios. Esbozosde surcos conformación decircunvolucionesgruesas.
Po
lim
icro
gir
ia
Circunvolucionestortuosas con aspectofestonado o acinar.Clásica: 4 capas. 2ªvariedad: neuronaspiramidalesgrandes, heterotópicaspiramidales pequeñasy granulosas

NáfateNáfate
Def
ecto
sd
elcu
erp
oca
llo
so
Parcial: afecta el esplenio o elcuerpo. Completa: ausenciade todo el cuerpo.
Het
ero
top
ias
neu
ron
ale
s Nidos o grupos de neuronasen la sustancia blancasubcortical., por interrupcióndel proceso migratorio.
Dis
pla
sia
sco
rtic
ale
sfo
cale
s
Trastornos de migración ensitios pequeños focales de lacorteza cerebral; aspectopolimicrogírico, acompañadade neuronas heterotópicas.

NáfateNáfate
• Localización: raquídea, cráneo.• Línea media, recubrimiento: piel normal o capa membranosa fina.• Encefalocele asociado a hidrocefalia y retraso psicomotor y mental.
Meningocele
• Déficit neurológico• Motor: paresia o parálisis flácida de MI, hipotonía, arreflexia y atrofia muscular.• Sensitivo: Hipoalgesia o anestesia desde el nivel raquídeo de implantación.• Tercero: Afecta esfínteres urinario y anal.
Mielomeningocele
• Médula y meninges intactas.• Cierre incompleto de los arcos de las vertebras involucradas.• Alteraciones cutáneas asociadas: Lipomas, orificios dérmicos e hipertricosis.
Espina Bífida

NáfateNáfate
DIAGNÓSTICO:
Determinar:
Localización Tamaño Características del tegumento Integridad
Diagnóstico diferencial:-Lipomas- Teratomas
Si no involucran a lamédula, raíces o nervios noproducen signos neurológicos.

NáfateNáfate
Anomalías del SNC se asocian a otras en otros órganos.
Pie equino, talo, valgo, varo. Luxación de la cadera. Alteraciones de la curvatura de la columna vertebral.

NáfateNáfate
Diagnóstico Precoz y Tratamiento
[] elevadas de afetoproteínas desde la semana 16(>1000 ng/ml) Determinación en líquido amniótico(amniocentesis) o suero materno. Causas de error: subestimación de la edadgestacional, contaminación por sangre fetal yembarazo gemelar.
Ultrasonografía Ecosonograma Equipos modernos deultrasonido e IRM

NáfateNáfate
Meningocele:
Manejo cuidadoso para evitar suruptura. Colocar en decúbito lateral oventral. Si está roto: manejo conantimicrobianos y canalizar alneurocirujano.
El especialista (pediatra, neurólogo pediatra o neurocirujano) debe evaluar cada caso, y explicará a los padres la situación actual y futuro del
paciente.

NáfateNáfate
Rehabilitación
Adecuación individual
Intervención de diferentes
especialidades
Programa interdisciplinario

NáfateNáfate
Primario
Secundario
Terciario
Niveles de Atención