FUTURO DE LOS ANTIMICÓTICOS Dr. Juan Guillermo Chalela Mantilla Bogotá Colombia 2007.
Antimicóticos en onicomicosis
-
Upload
seberino-alberto-canelo-blas -
Category
Health & Medicine
-
view
305 -
download
8
Transcript of Antimicóticos en onicomicosis

BOTICAS DERMFARMA
Garantía de calidad en preparaciones dermatológicas y podológicas
MICOSIS Y USO
RACIONAL
DE
ANTIMICÓTICOS

• Son microorganismos de
estructura celular eucariota
(pudiendo ser unicelulares o
pluricelulares).
• Existen varias maneras de
clasificarlos, por ejemplo:
a) Hongos de vida libre: Están
en el medio ambiente y
digieren la materia orgánica
mediante mecanismos de
adsorción.
HONGOS

b) Hongos oportunistas:
Son especies de vida
libre que se pueden
adquirir por contacto,
inhalación o a través de
heridas, tras lo cual
pueden integrarse a la
flora microbiana normal
(como la Cándida),
siendo inofensivos para
el huésped a menos
que este presente
compromiso de sus
defensas.
c) Hongos patógenos: Son
especies capaces de
captar nutrientes
directamente desde los
tejidos del huésped y
generan infecciones.

CARACTERISTICAS PRINCIPALES :
1) Poseen una pared celular rígida que contiene quitina,glucano, manano y otros polisacáridos.
2) La MP es rica en esteroles3) Su citoplasma presenta Organelas (mitocondrias, Ret.
Endoplasmático, etc) y además existe FlujoCitoplasmático.
4) Poseen núcleo verdadero (Núcleo rodeado de Mem.Nuclear) y contiene varios pares de cromososmas (losfilamentos de ADN están unidos por puentes histonasy proteínas).
5) Tipo de reproducción: Sexual (hongos perfectos) oAsexual (hongos Imperfectos)
6) Se cultivan sólo en medios ácidos, donde sedesarrollan lentamente ya sea en forma de Levaduraso de filamentos (Hifas y/o Micelios).

TIPOS DE MICOSIS

MICOSIS SUPERFICIALES
Malassezia furfur Ptiriasis versicolor
Tricophyton Dermatofitosis (tiña piel,
cuero cabelludo y uñas)
Candidiasis cutánea, y de
membranas mucosas
Epidermophyton
Microsporum,
Candida albicans
MICOSIS PROFUNDAS
Blastomyces dermatitides, Blastomicosis
Coccidiodes inmitis Coccidiomicosis
Hystoplasma capsulatum Histoplasmosis
Paracoccidiodes brasilensis Paracoccidiomicosis
Sporothrix schenkii Esporotricosis
Rhizopus Mucormicosis

MICOSIS SUPERFICIALES


ANTIMICÓTICOS
INTRODUCCIÓN:
• Las enfermedades infecciosas por hongos son muyfrecuentes en nuestro país, especialmente lasmicosis superficiales.
• Sin embargo la abundancia cada vez más frecuentede pacientes inmunosuprimidos ha propiciadotambién el incremento de casos de micosissistémicas y, como lógica consecuencia, la apariciónde nuevos fármacos antimicóticos que elfarmacéutico debe conocer para cumplir coneficiencia su labor de dispensador demedicamentos.

DEFINICIÓN
• Son fármacos utilizados en el tratamiento de lasinfecciones ocasionadas por hongosmicroscópicos.
• Sin embargo algunos de ellos también poseenacciones sobre otros agentes microbianos comobacterias o protozoos.
• Pueden actuar como fungicidas o fungistáticos,en micosis superficiales o profundas (sistémicas).

CLASIFICACIÓN GENERAL:
• ANTIBIÓTICOS ANTIMICÓTICOS
– Poliénicos
–Anfotericina
–Nistatina
– No poliénico
–Griseofulvina

© KETOCONAZOL
© MICONAZOL
© ECONAZOL
© BUTOCONZAOL
© OXICONAZOL
© SULCONAZOL
© BIFONAZOL
© TIOCONAZOL
© CLOTRIMAZOL
© FENTICONAZOL
©
© ITRACONAZOL
© TERCONAZOL
© VORICONAZOL
© POSACONAZOL•
2) AZOLES: IMIDAZOLES Y TRIAZOLES

• PIRIDONAS
– CICLOPIROX
• ALILAMINAS
– Amorolfina
– Terbinafina
– Naftifina
• ANÁLOGOS DE LA FLUOCITOSINA
– 5-fluocitosina
• ACIDO GRASOS FUNGICIDAS Y SUS SALES
– Ácido propiónico
– Propionato de sodio
– Ácido undecilénico
– Undecilinato de Zn

COMPUESTOS AROMÁTICOS SIMPLES
• Ácido salicílico
• Ácido fénico (fenol)
• Haloprogina
ÁCIDOS ORGÁNICOS
• Ácido benzoico
• Benzoato de sodio
• ÁCIDOS INORGÁNICOS Y SUS SALES:
• Ácido bórico
COMPUESTOS DE AZUFRE
• TOLNAFTATO
• Tonaftato
• HALÓGENOS– Iodo
– Ioduro de K
• COMPUESTOS DE AZUFRE.
• COMPUESTOS DE MERCURIO, COBRE Y MANGANESO
• Sulfato de cobre
• Sulfato de Zinc
• KMnO4

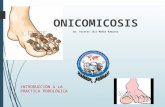
ONICOMICOSIS
• Las onicomicosis constituyen el proceso patológicomás frecuente en las uñas.
• Su prevalencia ha aumentado en las últimas décadasaunque su incidencia depende de la poblaciónestudiada.
• En general afecta a un 2-18 % de la población,apreciándose un aumento progresivo con la edadalcanzando una incidencia de hasta el 48 % entre lapoblación mayor de 70 años.
• Incluso en determinados grupos de población, comopor ejemplo en los jugadores de fútbol, puedealcanzar hasta el 89 % de incidencia.

• Los grandes enemigos de las uñas son el agua, elfrío, sustancias alérgicas, los procesostraumáticos, los mordisqueos repetidos porhábitos onicofagicos, manicuras agresivas o lautilización de productos químicos comodetergentes alcalinos, disolventes, maloscosméticos, esmaltes y endurecedoresexcesivamente cargados de formol oquitaesmaltes mal formulados y abrasivos, asícomo alergias a las uñas postizas entre otros.

• En definitiva, el estrés, la contaminación y unainadecuada nutrición son las principales causasde la mayor parte de las enfermedades de lasuñas.
• Esta alimentación inadecuada, unida al propioritmo de vida, puede revelar un estado anémico,y reflejarse sobre el estado de las uñas; éstas sevuelven débiles, quebradizas, se ablandan,aparecen surcos, estrías, grietas y manchas, serompen y se parten con facilidad.
• Pueden también sufrir fácilmente infecciones dehongos (dermatofitos) bacterias o reflejarenfermedades sistémicas.

TIPOS DE ONICOMICOSIS
Hay cinco categorías de onicomicosis:
1.- Onicomicosis distal y lateral subungueal.• Causas más comunes: Trichphyton rubrum, T interdigitale, T.schoenleinii,
Candida albicans, C.parapsilosis, Scopulaiopsis brevicaulis y Hendersonulatoruloidea.
2.- Onicomicosis blanca superficial.• Causas más comunes: T.interdigitale, C albicans, Acremonium Y Fusarium
spp.3.- Onicomicosis negra superficial.• Causas más comunes: Scytalidium dimidiatum, T.rubrum.4.- Onicomicosis blanca subungueal proximal.• Causas más comunes: T rubrum, T.megnini, T.scholeinii y E. floccosum.5.- Onicomicosis distrófica total.
Las micosis que mas frecuentemente afectan a las uñas de las manos y de lospies son provocadas por levaduras denominados dermatófitos, altamentecontagiosas

Cómo se diagnostica la onicomicosis:
• El método diagnóstico mas fiable de los hongosempleado, es el cultivo del polvo que se extrae trascortar una sección amplia de la uña, este métodopermite conocer con exactitud el tipo de hongo y aque tratamiento es mas sensible, el únicoinconveniente que se tarda 1 mes en conocer elresultado.
• Recuerde que para obtener un buen tratamiento esimprescindible un diagnóstico correcto.
• Sin embargo, el cultivo es positivo sólo entre el 50 y55% de las uñas en las que se observaban hongospor microscopia, así que la histología es muy útilpara demostrar la infección por hongos en los casosen que los cultivos han sido negativos.

MEDICACIÓN EN LA ONICOMICOSIS
• En la actualidad disponemos de numerososantifúngicos para el tratamiento de las onicomicosistanto tópicos como orales.
• Pero el tratamiento de las onicomicosis es un retoterapéutico complejo determinado por lascaracterísticas anatómicas del substrato ungueal.
• Según el área o masa ungueal afecta, el tratamientopuede tener un resultado variable puesto que larespuesta terapéutica va a ser diferente.
• La presencia de afectación de la matriz ungueal y/ode los bordes laterales, el grosor de la láminaungueal y la presencia de dermatofitomasdeterminarán la respuesta al tratamiento

TRATAMIENTOS POSIBLES SI EXISTE ONICOMICOSIS
Tratamiento combinado (tópico más antifúngico oral)
• El tratamiento actualizado de los hongos de las manos y pies, secompondría de varias líneas. La primera se compone de lacombinación de un tratamiento tópico y un tratamientooral antifúngico de larga duración, unos 2 meses como mínimo.
• El tratamiento tópico puede durar de 8 a 12 meses para uñas delos pies y de 6 a 8 meses para las uñas de las manos.
• Este es el tiempo que necesitará una uña para regenerarse en sutotalidad, cuando la infección haya colonizado todo el lechoungueal.
• Tratamiento láser de la micosis de las uñas es un tratamiento denueva generación con estudios clínicos que avalan susresultados.
• Tiene la ventaja de que evita la via medicamentosa que , enmuchas ocasiones, implica importantes efectos secundarios parael paicnete, especialmente a nivel renal.


• En función de la clínica podemos optar por untratamiento local, oral o combinado.
• El tratamiento de las onicomicosis presentageneralmente unas tasas de fracaso terapéuticopróximas al 25 % en los ensayos clínicos, a lasque hay que añadir una tasa de un 10 % adicionalen la práctica clínica, sin diferenciar entrerecidivas o reinfecciones.

Razones del fracaso de la antimicoticoterapia
Pueden ser:
• El bajo cumplimiento del tratamiento por elpaciente, que generalmente se cifra en tan sólo un52%.
• Farmacocinética inadecuada de los fármacosempleados para alcanzar toda la masa unguealafecta. La lámina ungueal y el área subungueal noson un terreno uniforme en cuanto a la difusión defármacos.
• Los fármacos orales alcanzan con dificultad losbordes laterales y la mayor parte de la láminaungueal, mientras que los tópicos difícilmentedifunden hasta las capas más profundas de la láminaungueal.

• De los antimicóticos de administración oral estádemostrada la penetración y depósito en lalámina ungueal del itraconazol, fluconazol yterbinafina, aunque evidentemente existendiferencias entre ellos que obligan a realizarpautas de administración diferentes(intermitentes o continuas) y de duraciónvariable.

Terapia tópica y oral
• La aparición de nuevos antifúngicos tópicos ysistémicos ha supuesto un avance importante en eltratamiento de las onicomicosis.
• La terapia tópica constituiría el tratamiento ideal, yaque no produce efectos adversos sistémicos niinteracciona con otros posibles fármacos que recibael paciente, pero su uso en forma de monoterapiasólo consigue la curación en un pequeño subgrupode onicomicosis (afectación inferior al 50% de lasuperficie de la lámina ungueal).
• Por ello en el resto de casos se precisa laadministración de antifúngicos sistémicos.

Tratamiento tópico.
• El tratamiento tópico está indicado enonicomicosis superficiales con afectación inferioral 50% de lámina ungueal y respeto de la matrizungueal, y en aquellos pacientes en los que eltratamiento sistémico esté contraindicado.
• En la actualidad disponemos de antifúngicosformulados en bases de lacas, consiguiendo que elprincipio activo contacte con la uña durante unperiodo largo de tiempo y a una concentracióneficaz (Tabla 1).


Tratamiento sistémico.
• Los antifúngicos sistémicos utilizados clásicamente enel tratamiento de las onicomicosis, griseofulvina yketoconazol, han sido sustituidos por nuevosprincipios activos que consiguen mejores resultados,con menor duración de tratamiento y mejor perfil deseguridad (Tabla 2).
• El itraconazol es un derivado azólico con acciónfungicida frente a dermatofitos y cándidas, quemantiene unos niveles elevados en las uñas duranteseis a nueve meses tras su administración.Actualmente disponemos de dos pautas detratamiento de las onicomicosis con itraconazol deeficacia similar.


• Terapia combinada• La terapia farmacológica combinada viene avalada
por los estudios de acción terapéutica sinérgica en suacción fungistática-fungicida, realizados con losdiversos antifúngicos in vitro y en animales delaboratorio.
• Dadas las dificultades apuntadas en el tratamiento delas onicomicosis, los resultados de los estudiosrealizados permiten establecer que el enfoqueterapéutico en las onicomicosis con la terapiafarmacológica combinada, asociando un tratamientotópico con un tratamiento oral ofrece mejoresprobabilidades de eficacia.
• La asociación de dos antifúngicos orales se haconsiderado con precaución dada la posibilidad deaumentar la hepatotoxicidad, la nefrotoxicidad uotros efectos secundarios.

Consejos y prevención ante una onicomicosis
• Ante todo mantener una higiene rigurosa con la finalidadde evitar la proliferación de hongos y bacterias. Lavarselas manos y los pies como mínimo 2 veces al día ysecarlos adecuadamente.
• Es conveniente utilizar calzados y calcetines apropiadosque faciliten la transpiración y ventilación adecuadas ycambiarlos a menudo evitando así excesos de sudoracióny humedad de los pies.
• Realizar una manicura al menos una vez a la semana,esta, proporcionará una vigilancia adecuada de las uñaspermitiendo corregir deformidades y mejorar suapariencia.

• Es necesario cortar la parte de la uña dañada oinfectada, pero no demasiado corta, dejar crecer 1o 2mm máximo el borde libre, con el fin de evitarla encarnación.
• Desinfecte y esteriliza los instrumentos demanicura después de cada utilización.
• No colocar bajo ningun concepto uñaspostizas sobre uñas infectadas por hongos, se handescrito efectos segundarios del tipo dereacciones alérgicas por contacto, infecciones,hemorragias, parestesias y severo dolor.

Si se sufre de onicomicosis hay que tener las siguientesprecauciones• Las tijeras para cortar, o limas para limar uñas infectadas,
no deben nunca usarse para uñas sanas, antes dehaberlas esterilizado previamente.
• En caso contrario, hay riesgo de contagio y probabilidadesde extender la infección de los hongos a otras uñas.
• Un remedio eficaz para evitar la proliferación de loshongos de las manos y pies, calmar los picores y evitarque se extiendan a otras uñas, consiste en rallar un dientede ajo en dos cucharadas de zumo de limón, dejarmacerar un par de semanas.
• Mediante un algodón empapado con la mezcla, mojar lasuñas y dejar que se vaya secando.
• Este remedio no es efectivo si la infección ha entrado enfase crónica. La consulta a un especialista esimprescindible para un tratamiento adecuado.

OTRAS RECOMENDACIONES• En individuos que sufren de diabetes, deben controlar y
revisar diariamente sus uñas, para que estos hongos no seconviertan en infecciones muy graves.
• Consulte a su especialista si nota cualquier cosa anormal:Engrosamiento de la uña, cambio en el color o dolor que noceda.
• Muy importante: La automedicación se desaconseja porcompleto sin un análisis preliminar, y en el caso de que esteanálisis sea positivo, es absolutamente necesario recurrir enun antibiograma antifúngico con el fin de determinar lasensibilidad de las levaduras o hongos más frecuentementeencontrados, al respeto a los numerosos productos anti-fúngicos comercializados, y así, definir la terapéutica enfunción de los resultados.
• Si el anti-fúngico empleado arbitrariamente para eltratamiento no puede actuar eficazmente sobre las levaduraspatógenas, este último no hará más que aumentar laresistencia al tratamiento.