BIOMECÁNICA ARTICULAR OSTEOCINEMÁTICA - kinex.cl · “un 89 . paso prÁctico tmo. objetivos del...
Transcript of BIOMECÁNICA ARTICULAR OSTEOCINEMÁTICA - kinex.cl · “un 89 . paso prÁctico tmo. objetivos del...
89
PASO PRÁCTICO TMO
OBJETIVOS DEL PRÁCTICO
• COMPRENDER LA BIOMECÁNICA ARTICULAR (ARTROCINEMÁTICA) NORMAL DE LA RODILLA.
• ENTREGAR UNA HERRAMIENTA DE DIAGNÓSTICO MECÁNICO.
• ENTREGAR UNA HERRAMINETA DE TRATAMIENTO MECÁNICO.
• DETERMINAR SI LA CAUSA DE LA DISFUNCIÓN ES MECÁNICA O NEUROMUSCULAR.
DISFUNCIÓN MECÁNICA
“Un estado de mecánica alterada, con un aumento o disminución del movimiento normal esperado o la presencia de movimientos aberrantes.” Paris SV
BIOMECÁNICA ARTICULAR
OSTEOCINEMÁTICA - ARTROCINEMÁTICA - MOV.ACCESORIOS GIRAR – RODAR – SPIN - *JUEGO ARTICULAR*
90
Movimientos de Juego Articular Son los movimientos que no están bajo control voluntario y ocurren solo como respuesta a una fuerza externa. Capacidad de las articulaciones para aliviar y absorber las fuerzas externas
Deslizamiento anterior de la tibia y peroné sobre el talón durante el golpe de talón o la distracción femoropatelar.
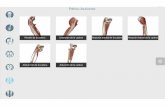
MOVIMIENTOS COMPONENTES
91
RODAR
Sin movimiento relativo entre las superficies articulares en el punto de contacto.
DESLIZAR
Con movimiento relativo entre las superficies articulares
92
LEY CÓNCAVO-CONVEXA
MANIPULACIÓN ARTICULAR
“El movimiento pasivo cualificado de una articulación” Paris SV
93
• La clave para entender la disfunción, y así ser capaz de evaluarla y tratarla, es entender la anatomía y biomecánica.
• Podamos asumir con seguridad el manejo de las alteraciones neuro - músculo esqueléticas.
¿Por qué Manipulación Articular? • Para restaurar un movimiento en disfunción (hipomovilidad)
• Mejora la funcionalidad
• Disminuye el dolor
• Mejora la tolerancia a la lesión
• Ayuda a la nutrición y reparación
Confianza al pcte.
EFECTOS MANIPULATIVOS Psicológicos:
-Manos cuidadosas
-Manos que pueden probar donde duele
-Manos que pueden aliviar el dolor
-”POP”….”poppers”
Neurofisiológicos: -Activar mecano receptores (GATE CONTROL)
-Activar receptores musculares y cutáneos
-Activar mecanismos de modulación del dolor
-Centraliza el dolor
-Reduce el tono y la protección muscular
Mecánicos:
-Elongar cápsulas acortadas
-Estirar o romper adherencias
-Modificar relaciones de posición
- Velocidad- T°-Ciclos de carga.
95
CRITERIOS DE MANIPULACIÓN Fundamentos de la técnica
• paciente relajado con apoyo de la articulación
• el examinador debe parecer relajado
• localizar la línea articular
• una mano estabiliza
• una mano manipula
• se mueve un sólo segmento del par cinemático, paralelo a la superficie cóncava (deslizar)
96
CRITERIOS SECUNDARIOS
• Evite causar dolor ??
• La examinación se puede transformar en tratamiento
• Siempre examine la articulación opuesta primero
• Use una mecánica corporal adecuada
• Considere la condición de las manos y de las puntas de los dedos
PRECAUCIONES
• Retardos de la consolidación
• Hemartrosis
• Osteoporosis
• Inflamación aguda
• Plastía LCA-Meniscorrafia (1 etapa)
• Reemplazos articulares
DESLIZAMIENTOS
Grado I: Movimiento de poca amplitud realizado al inicio del rango
Grado II: Movimiento de gran amplitud realizado dentro del rango pero sin alcanzar el límite del rango
Grado III: Movimiento de gran amplitud realizado hasta el límite del rango
Grado IV: Movimiento de escasa amplitud realizado en el límite del rango
97
DISTRACCIÓN
Grado I: Donde las superficies articulares tienen
una leve descompresión
Grado II: Donde se quita la laxitud (slack) de la cápsula
Grado III: donde la cápsula y ligamentos se elongan
98
Movimientos Componentes Moviéndose hacia la extensión.
La rótula se desliza hacia cefálico sobre el fémur – La tibia se desliza hacia anterior sobre el fémur Deslizamiento P/A del cóndilo medial; deslizamiento A/P del cóndilo lateral (ROT EXT)
Moviéndose hacia la flexión.
La rótula se desliza hacia caudal sobre el fémur La tibia se desliza hacia posterior sobre el fémur La tibia se inclina hacia anterior sobre el fémur; a aprox. 100° de flexión Deslizamiento A/P del cóndilo medial; deslizamiento P/A del cóndilo lateral (ROT INT)
Juego Articular
Distracción TF
Deslizamiento TP
Tilts y Deslizamientos laterales patelares
TÉCNICAS
Secreción Liquido sinovial
Analgesia MR capsulares Distracción TF
T° Capsular TÉCNICAS PREPARATORIAS :
Confianza pcte
Maniobra agradable
OPCIONES
Artrosis
Úlceras condrales
Mosaicoplastías
Drillings condrales
99
DISTRACCIÓN TF + CONTRACCIÓN-RELAJACIÓN
LIMITACIÓN FLEXIÓN (ARTROSIS TF-PLASTÍA LCA)
DISTRACCIÓN TF + DESLIZAMIENTO ANT TIBIAL+ROT INT TIBIAL + ISOMETRIA EXT
DPF-PLASTÍA LCA (ALTERACIÓN CINEMÁTICA ROTACIONAL
100
Movimientos Patelares
Deslizamientos Inferior-Superior Tilt Sup-Inf Tilt Medial-Lateral
Deslizamiento tibial anterior
Elongación capsular posterior Extensión de la rodilla
Técnicas Miofasciales gastrocnemio-isqt preparatorias + Elongación isqt-gastrocn.
Tendinopatía rotuliana.
DPF anteriorización + medialización insercional
OPCIONES
101
Distracción + deslizamiento ant + Contracción-relajación MWM
SQUAT + ELÁSTICO+ROT EXT FEMORAL (ROT INT TIBIAL)
ALTERACIÓN CINEMÁTICA ROTACIONAL POST LCA
DPF (DÉFICIT ROT EXT CADERA)
MEDIAL SINGLE SQUAT ++
103
Limitación de la extensión – Pérdida de la rotación TF.
Deslizamiento P-A Cóndilo lateral Plastia LCA
OPCIÓN: Deslizamiento A-P del Cóndilo Latera
Inclinación anterior de la tibia
Flexión de rodilla más allá de los 100°. Limitación de la flexión de rodilla = MTC-F 60° Movimientos Tibio-Peroneos
Deslizamientos Antero laterales y Postero mediales. Mov. Componentes para Plantifx y Dorsifx tobillo
104
Precaución: Nervio Peroneo superficial.
Deslizamiento cefálico del peroné. Mov. Componente para la Dorsifx.
105
T.M.O en Complicaciones Artrokinemáticas post Esguince Lateral de Tobillo.
Objetivos
Conocer la Artroquinemática normal del tobillo.
Detectar alteraciones Artroquinemática (Hipo movilidades).
Realizar técnicas de Tratamiento específicas. Marco Teórico.
Traumas deportivos más recurrentes (7,8). 5 % son lesiones del compartimiento medial y el
85% del complejo cápsuloligamentoso lateral.
Mecanismo de lesión en Plantiflexión y rotación externa tibial.
Alta incidencia de esta lesión. Evaluación acuciosa que permita realizar un tratamiento específico orientado a restaurar la biomecánica articular.
Articulaciones que se relacionan dinámicamente entre sí de manera compleja.
La Artroquinemática interósea deben funcionar de manera armónica. Biomecánica normal.
La perpetuación de los síntomas (9) : disfunción mecánica y/o por disfunción
neuromuscular. ¿MECÁNICO O NEUROMUSCULAR?
La disfunción mecánica: alteración o deficiencia de los estabilizadores pasivos osteo- cápsula-ligamentosos, subluxaciones, cambios anatómicos, alteraciones artroquinemática, laxitud ligamentosa.
La disfunción neuromuscular: “incoordinación motora por una de aferentación relativa de
los ligamentos de tobillo luego de una lesión” (Freeman 1965). Rol propioceptivo de los ligamentos en la estabilidad dinámica de tobillo (2,9,10,11).
106
Factores Pre disponentes. Factores Neuromusculares:
Daño mecano receptores, alteración activación muscular artrogénica.
Arthrogenic muscle inhibition in the leg muscles of subjects exhibiting functional ankle
instability. Mcvey ED.
“Onset” Musculares alterados. Eversores, Dorsiflexores. SLB (+)
Debilidad Eversora.
Eversion strenght analysis of uninjured and functionally unstable ankles” Kaminsky, t. 1999, Journal of athletic training.
Debilidad Glutea.
2006.
Ipsilateral Hip Abductor Weakness After Inversion Ankle Sprain. Karen Friel, j athl trai,
Feed-back, Feed-forward alterados. Factores Mecánicos:
Disfunciones Artroquinemática, Osteokinemáticas. Hiper/Hipo.
Movimientos Accesorios limitados TP talares, Subastragalina (calcaneotalares),
Mediotarsiano (Chopart), TP proximales.
Hiperlaxitud. Alteraciones Estructurales. Evidencia Bibliográfica.
La limitación de la dorsiflexión está asociado al riesgo de sufrir un esguince por inversión
de tobillo.
Intrinsic risk factors for inversion ankle sprains in male subjects: a prospective study. Am J Sp Med, 2006.
Evidencia reciente demuestra que un bloqueo del Glide posterior talar y una disminución
de la dorsiflexión, son disfunciones comunes en sujetos con esguince recurrente de tobillo.
Department of Physiotherapy, School of Health and Rehabilitation Sciences, The University of Queensland, St Lucia, Australia. J Orthop Sports Phys Ther. 2006 Jul
Pacientes que fueron tratados con TMO post lesión lateral de tobillo por inversión,
mostraron una mejoría significativa en rangos de dorsiflexión y dolor.
107
Osteopathic manipulative treatment in the emergency department for patients with acute ankle injuries. J Am Osteopath Assoc, 2003
Deslizamientos cuboides en busca de el realineamiento mediotarsiano se deben realizar en
pacientes con dolor lateral de pie, con antecedentes de esguince por inversión.
Cuboids plantar and dorsal subluxations: assessment and treatment. J Orthop Sports Phys Ther. 1994
Pacientes con un esguince de tobillo tienden a tener una fíbula sub luxada posteriormente,
predisponiendo la recurrencia de la lesión. The Role of a Posteriorly Positioned Fibula in Ankle Sprain. Am J SP Med
La movilización manual tiene un efecto inicial sobre la recuperación de la dorsiflexión post
inversión de tobillo.
Effectiveness of exercise therapy and manual mobilisation in ankle sprain and functional instability: a systematic review. Aust J Physiother, 2006
Artrokinemática
Dorsiflexión (25º):
TP Talar:
Glide posterior
Rot. Ext. Talar. (2,5º)
Dorsiflexión (25º):
TP: Glide superior peroné.
108
TP proximal: Glide antero lateral
y postero medial.
Mediotarsiano: Glide dorsal.
Plantiflexión (45º):
TP Talar: Glide Anterior/lateral.
Rot. Int. Talar. (1,5º).
TP: Glide inferior peroné.
TP proximal: Glide antero lateral y postero medial.
Mediotarsiano: Glide plantar.
109
Eversión (10º):
Subastragalina: Glide lateral Glide posterior
Tilt medial calcáneo Inversión (25º):
Subastragalina: Glide medial/anterior calc.
Tilt lateral calcáneo.
110
Evidencia Clínica
15 pacientes con antecedentes de esguince por inversión grado II entre 1-5 meses de evolución. Dolor antero lateral post actividad deportiva (EVA 5).
Evaluación:
11 pacientes con limitación del deslizamiento posterior/medial talar (comparación bilateral).
8 pacientes con limitación del deslizamiento posterior/lateral calcáneo.
3 pacientes con limitación del deslizamiento antero lateral y postero medial de la tibio
peroné proximal.
Los evaluados con limitación TP Talar presentaron déficit entre 5-8 grados de dorsiflexión, y los con limitación subastragalina presentaban un déficit a la evers