Hemostasia y Coagulación de la Sangre
Transcript of Hemostasia y Coagulación de la Sangre

II.- Fisiología de la sangre
Rafael Sirera, PhD

Acontecimientos de la hemostasia.Mecanismo de coagulación de la sangre.
Fibrinolísis.
II.2.- Hemostasia y coagulación de la sangre
Rafael Sirera Fisiología Humana

Objetos de aprendizaje
• Conocer los pasos de la hemostasia: vasos sanguíneos y plaquetas
• Conocer los fenómenos de la coagulación: la vías intrínseca y extrínseca de la coagulación
• Conocer aquellos aspectos que afectan o regulan a la coagulación
Rafael Sirera Fisiología Humana

Hemostasia, definición y conceptos
• Cese fisiológico de la hemorragia• Proceso mediante el cual los componentes celulares y
plasmáticos interactúan en respuesta a una lesión vascular con la finalidad de mantener la integridad vascular y promover la resolución de la herida.• involucra un cambio de estado físico; de líquido a sólido con la formación de
fibrina
• La hemostasia consta de tres fases• 1) Fase vascular• 2) Fase plaquetaria• 3) Fase de coagulación
Rafael Sirera Fisiología Humana

Hemostasia, fasesRafael Sirera Fisiología Humana

Fase Vascular
• Un corte provoca un espasmo vascular que dura unos 30 min
• La fase vascular consta de tres pasos• Contracción de las células endoteliales:
• La lámina basal se expone al torrente sanguíneo
• Las células endoteliales liberan:• Factores químicos: ADP, Factor tisular, y prostaciclina• Hormonas locales: endothelinas• Estimulación de la contracción de músculo liso vascular
así como de su división celular
• La membrana plasmática endotelial se hace pegajosa• El flujo de sangre se enlentece
• Los vasos de menor calibre (capilares venosos y arteriales) se sellan por vasoconstricción.
• Los de mediano calibre requieren de mecanismo hemostático y
• los de gran calibre necesitan de la sutura.
Rafael Sirera Fisiología Humana

Fase Plaquetaria
• Empieza dentro de los 15 segundos posteriores al daño vascular
• Adhesión plaquetaria (fijación)• Al endotelio vascular• A la lámina basal• A las fibras de colágeno expuestas
• Agregación plaquetaria (se pegan unas a otras)• Formación del tapón plaquetario y Cierre de roturas
• Las plaquetas activadas liberan compuestos de coagulación • ADP e Iones calcio • Thromboxane A2 y serotonina • Factores de la coagulación• Factor de crecimiento derivado de plaquetas (PDGF)
Rafael Sirera Fisiología Humana
Inactivada activada

Fase de la Coagulación
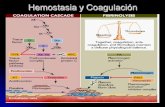
• La coagulación consta de 3 fases1. Se forma el activador de la protrombina
(rutas intrinsecas y extrinsecas)2. La protrombina es convertida a trombina3. La trombina cataliza la unión de
fibrinógeno para formar una red de fibrina
Rafael Sirera Fisiología Humana

Factores de la CoagulaciónRafael Sirera Fisiología Humana
Origen hepáticoVitamina K dependiente
Factor NombreI FibrinógenoII ProtrombinaIII Factor tisular de tromboplastinaIV Ion CalcioV proacelerina (leiden)VI Variante activada del factor VVII Proconvertina
VIII:C Factor antihemofílicoVIII:R Factor Von Willebrand
IX Factor ChristmasX Factor Stuart-Prower
XITromboplastina plasmática o antecedente
trombo plastínico de plasmaXII Factor HagemanXIII Pretransglutaminidasa o factor Laili-Lorand

Fase 1
•Se inicia por la ruta extrinseca o intrinseca (normalmente por ambas a la vez)
–Provocada por eventos que dañan el tejido–Participan una serie de procoagulantes–Cada una de las cascadas confluye en el factor X
•El factor X forma un complejo con Ca2+, PF3, y factor V para formar el activador de protrombina
Rafael Sirera Fisiología Humana

Fase 1: 2 rutas para la formación del activador de protrombina
•Ruta intrinseca– Es desencadenada por superficies cargadas negativamente (plaquetas activadas, colageno, factor XII)–Usa factores presentes en el interior de la sangre (intrinsecos)
•Ruta extrinseca–Es desencadenada por la exposición al factor tisular (TF) o factor III (un factor extrinseco)–Se salta numerosos pasos de la ruta intrinseca por lo que es más rápida
Rafael Sirera Fisiología Humana

Fases 2 y 3
• Fase 2 de la coagulación: formación de la trombina• El activador de protrombina cataliza la
transformación de protrombina al enzima activo trombina
• Fase 3 de la coagulación: Rutas comunes para la formación de la malla de fibrina• La trombina convierte el fibrinogeno soluble a
fibrina• Hebras de fibrina forman la base estructural de
un coágulo• La fibrina gelifica el plasma • La trombina (con el Ca2+) activa el factor XIII el
cual:• Entrecruza la fibrina• Fortalece y estabiliza el coágulo
Rafael Sirera Fisiología Humana

Eventos posteriores
• Retracción del coágulo• La actina y miosina de las plaquetas se contrae
durante 30–60 minutos• Las plaquetas tiran de los hilos de fibrina
produciendo tensión• Garantizar paso de sangre
• Reparación del coágulo• El factor de crecimiento derivado de plaquetas
(PDGF) estimula la división de las células de músculo liso vascular y y de fibroblastos para reconstruir la pared vascular sanguínea
• El factor de crecimiento vascular endotelial (VEGF) estimula la división de las células endoteliales para restaurar la línea endotelial
Rafael Sirera Fisiología Humana

Fibrinolisis
• Comienza dentro de los dos dias posteriores a la formación del coágulo
• El plasminógeno del coágulo se transforma en plasmina por medio del• activador de plasminógeno tisular
(tPA)• factor XII• trombina
• La plasmina es un enzima de digestion de la fibrina
Rafael Sirera Fisiología Humana

Inhibición de los factores de coagulación
• Mecanismos homeostáticos previenen el crecimiento del coágulo• Rápida extracción y dilución de los
factores de la coagulación• La inhibición de los factores de
coagulación activado• La antitrombina III + heparina y la proteína
C, inactivan la trombina; TFPI
• La adhesión plaquetaria se previene por• Una línea suave endotelial que reviste los
vasos sanguíneos• Sustancias antitrombóticas de óxido nítrico y
prostaciclina liberadas por las células endoteliales
• La vitamina E, actúa como un anticoagulante
Rafael Sirera Fisiología Humana

Desórdenes de la homeostasia. Enfermedad tromboembólica
• Formación indeseable del coágulo
• Trombo• coágulo que se desarrolla y persiste sin haber daño de la pared
vascular• Puede bloquear la circulación, llevando a la muerte del tejido
• Émbolo• trombo que se desprende libremente flotando en el torrente
sanguíneo• Embolia pulmonar pone en peligro la capacidad del cuerpo para
obtener oxígeno• Embolia cerebral puede causar accidentes cerebrovasculares
• Coagulación intravascular diseminada (DIC)• Bloques de coágulos generalizados en vasos sanguíneos intactos• Más comunes en el embarazo, la septicemia, o transfusiones de
sangre incompatible
Rafael Sirera Fisiología Humana
Prevenidas por• Aspirina
• Anti-prostaglandin, inhibe tromboxano A2
• Heparina• Anticoagulante usado en
clínica pre- y post-operación cardíaca (entre otras)
• Acenocumarol (Sintron®)• Usado como anticoagulante• Amtagonista vit K

Desórdenes de la homeostasia. Enfermedades hemorrágicas
• Anomalías que previenen la formación del coágulo
• Thrombocitopenia: número deficiente de plaquetas circulantes• Número de plaquetas <50,000/mm3 es diagnóstico • Debido a la supresión o destrucción de la médula ósea (e.g., cancer, radiación)
• Fallo de la función hepática• Incapacidad de sintetizar procoagulantes • Causas: deficiencia de vitamina K, hepatitis y cirrhosis• La enfermedad hepática puede también impedir la producción de bilis, impidiendo la
absorción de vitamina K y de grasas
• Las Hemofilias incluyen defectos de la coagulación hereditarios • Hemofilia A: 77% de todos los casos; debido a la deficiencia del factor VIII• Hemophilia B: deficiencia del factor IX• Hemophilia C: tipo medio; deficiencia del factor XI• Tratados con transfusiones de plasma y la inyección de factores que faltan
Rafael Sirera Fisiología Humana