PAC ROGRAMADECTUALIZACIONONTINUA YA … · El perineo está constituido por planos...
Transcript of PAC ROGRAMADECTUALIZACIONONTINUA YA … · El perineo está constituido por planos...
Director
Secretario
Asesor
Dr. Jorge H. Schiappapietra
Dr. Carlos A. Acosta Güemes
Dr. Elías J. Fayad
Anatomía quirúrgica y vías de acceso enurologíaCoordinador:
Músculos y aponeurosis de la cavidadabdómino-pelvianaIncisiones en urología
Dr. Elías J. Fayad
■
■
Módulo 1 - Fascículo 2 - 2001
P A CD U
ROGRAMA DE CTUALIZACION ONTINUA
Y A ISTANCIA EN ROLOGIA
1
ANATOMIA QUIRURGICA Y VIAS DE
ACCESO EN UROLOGIA.2° fascículo
Dres. ELIAS JORGE FAYAD‡ y MATIAS LOPEZ‡‡
‡Jefe Clínica Urológica. Antártida, Instituto de Emergentología Integral y ‡‡Residente de Urolo-
gía. Antártida, Instituto de Emergentología Integral
Este módulo sobre músculos y aponeurósis de la cavidad abdomino-
pelviana (1) complementa al anterior módulo sobre anatomía del aparato
genito-urinario, y además nos introduce a otro de los temas importantes
como son las incisiones en urología, (2) donde nos ocuparemos de los
aspectos básicos de las mismas y de aquellas que a nuestro entender son
las más frecuentemente utilizadas en la práctica diaria.
1) MÚSCULOS Y APONEURÓSIS DE LA CAVIDAD
ABDOMINO-PELVIANA
La cavidad abdomino-pélvica está constituida por cuatro paredes:
- Superior: formada por la cara inferior del diafragma
- Inferior: formada por el diafragma pelviano, constituido por dos
músculos, el elevador del ano y el isquiococcígeo y más superficial-
mente por el resto de la musculatura perineal.
- Antero-lateral: formada por los músculos: el recto mayor del abdo-
men, el piramidal, el oblicuo mayor, el oblicuo menor y el músculo
transverso
- Posterior: formada por los músculos psoas mayor, psoas menor y
cuadrado lumbar.
Diafragma: (Fig. Nº 1 y 4 fascículo 1°)
El diafragma es un músculo ancho, plano y delgado, que divide a la
cavidad torácica de la cavidad abdominal, tiene la forma de una bóveda
alargada transversalmente. Inervado por el nervio frénico, esta dividida
en dos partes laterales, derecha e izquierda, por una escotadura que pre-
senta frente a la columna vertebral y por una depresión de la parte media
de la cúpula diafragmática. Se reconocen en el diafragma dos partes, una
central, tendinosa llamada centro frénico, y otra periférica, carnosa, for-
mada por haces musculares que se insertan en alrededor del orificio infe-
rior del tórax.
El centro frénico es una lamina tendinosa muy resistente, alargada
transversalmente, escotada en su parte posterior y que ocupa la parte
central del diafragma, tiene la forma de una hoja de trébol, cuyos tres
foliolos se distinguen en anterior, derecho e izquierdo. En la unión del
foliolo medio y foliolo anterior se encuentra el orificio de la vena cava
inferior.
La porción periférica o carnosa del diafragma se inserta en todo el
contorno interno de la abertura inferior del tórax, es decir en la columna
vertebral, en las costillas y en el esternón. La porción vertebral tiene dos
partes una interna y otra externa. La interna o pilares del diafragma com-
prende las fibras de la porción vertebral que se insertan en los cuerpos
vertebrales, el pilar derecho es mas largo y grueso y se inserta en la cara
anterior del cuerpo de la segunda y tercera vértebras lumbares y en el
disco intervertebral. El pilar izquierdo se inserta en el cuerpo de la segun-
da vértebra lumbar y en los discos intervertebrales próximos. Estos pilares
tienen fibras que se entrecruzan entre ambos formando dos orificios el
anterior es el orificio esofágico y el posterior el aórtico.
La parte externa de la porción vertebral es una lamina muscular cuyas
fibras se insertan en el arco del psoas, separado del pilar correspondiente
por un intersticio que esta atravesado por el simpático y el esplacnico
mayor.
La porción costal se inserta en la cara interna de los seis últimos arcos
costales, relacionadas con el músculo transverso y en tres arcos
aponeuróticos que unen el vértice de la Xª con la XIª costilla, el vértice de
la XIª a la XIIª y el vértice de la XIIª costilla a la cara anterior de la
apófisis transversa de la primera lumbar, formando así el arco del cuadra-
dos de los lomos.
La porción esternal esta constituida por uno o dos fascículos muscula-
res que se insertan en la cara posterior del apéndice xifoides.
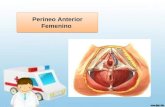
Periné. Diafragma pelviano (Fig. Nº 2 y 5 fascículo 1°)
El periné o suelo pélvico es el conjunto de partes blandas
que cierran a la excavación pélvica por debajo. El periné tiene
forma de rombo, cuyos límites óseos son:- Límite anterior: pubis.
- Límite posterior: sacrocóccix.
- Límites laterales: ambos isquiones.
Este rombo se puede dividir a su vez en dos triángulos trazando una
línea imaginaria entre ambos isquiones:
- Un triángulo anterior o urogenital.
- Un triángulo posterior o anal.
Por el anterior pasa la uretra y vagina en la mujer y sólo la uretra en el
hombre.
El triángulo posterior está atravesado por la porción perineal del recto.
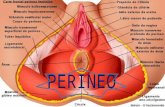
El perineo está constituido por planos músculo-aponeuróticos,
intercalándose unos con otros. De superficial a profundo tenemos:
1º plano representado por la aponeurosis perineal superficial
2º plano representado por el plano muscular superficial
3º plano, formado por la fusión de dos planos, la aponeurosis perineal
media y el plano muscular medio que está envuelto por la aponeurosis
4º plano representado por el plano muscular profundo
5º plano representado por la aponeurosis perineal profunda
1) Aponeurosis perineal superficial:
Está situada en el perineo anterior o urogenital. Se extiende hacia
delante hasta la fascia clitorídea, hacia atrás hasta el borde posterior del
músculo transverso superficial y a los lados, hasta cada rama isquio-pubiana.
En el hombre esta aponeurosis no llega hasta la sínfisis pubiana, ya
que deja un orificio para dar paso a las formaciones eréctiles del pene así
como sus elementos vasculares.
La cara superficial de ésta aponeurosis está en relación con la piel y el
tejido celular subcutáneo, y su cara profunda con los músculos del primer
plano muscular.
2) Primer plano muscular o plano superficial:
- Músculo transverso superficial: se extiende desde le núcleo fibroso
del periné hasta la cara interna de ambas tuberosidades isquiáticas.
Se relaciona por su cara superficial con la aponeurosis perineal
superficial y por su cara profunda con la aponeurosis perineal me-
dia.
- Músculo isquiocavernoso: (Fig.Nº5 fascículo 1°) se extiende des-
de ambas ramas isquio-pubianas a la raíz del pene.
2
- Músculo bulbocavernoso: en la mujer presenta dos fascículos: ex-
terno e interno. El externo es el bulbocavernoso propiamente dicho
y se extiende desde el núcleo fibrosos del periné hasta la sínfisis
pubiana. El interno se extiende desde el núcleo fibroso hasta la
cara anterior de la vagina, rodeándola, por lo que se denomina
músculo constrictor de la vagina.. En el hombre este músculo está
constituido por un solo fascículo que es igual al fascículo externo de
la mujer.
- Esfínter externo del ano: (Fig.Nº7 fascículo 1°) se dispone en fas-
cículos concéntricos alrededor del recto, en el periné posterior.
Estos cuatro músculos contribuyen a formar el triángulo isquio-bulbar
y la fosa isquiorrectal.
3) Plano perineal medio músculo-aponeurótico:
En este plano encontramos dos músculos, uno de los cuales está en-
vuelto por la aponeurosis perineal media (Fig.Nº5 fascículo 1°).
- Músculo transverso profundo o músculo de Guthrie: se extiende
desde el núcleo fibroso hasta ambas ramas isquio-pubianas, al igual
que el transverso superficial.
- Esfínter estriado de la uretra: se extiende desde la aponeurosis pe-
rineal media hasta el cuello de la vejiga.
- Aponeurosis perineal media o diafragma urogenital: (Fig.Nº5 fas-
cículo 1°) se extiende hacia delante hasta la sínfisis pubiana y hacia
los lados hasta ambas ramas isquio-pubianas. Cuando llega al bor-
de anterior del transverso profundo se divide en dos hojas (superior
e inferior) que envuelven a este músculo. En el borde posterior del
transverso profundo, ambas hojas se separan, dirigiéndose la supe-
rior hacia arriba y la inferior hacia abajo hasta la aponeurosis peri-
neal superficial. De la hoja perineal superior se desprenden dos
láminas:
a) lámina preprostática o prostática
b) lámina prostatopeitoneal de Denonvilliers: que se ubica en el
fondo de saco prostatorrectal y se extiende de la aponeurosis
perineal media al peritoneo.
Esta aponeurosis está atravesada por la uretra y por todos los elemen-
tos vasculares del pene en el hombre. En la mujer está atravesada por la
uretra, vagina y elementos vasculares del clítoris.
4) Tercer plano muscular o plano muscular profundo: (Fig.Nº2 y 5 fascí-
culo 1°)
- Elevador del ano: está constituido por dos fascículos: externo e
interno. El externo tiene la principal función de esfínter y se extien-
de de la rama descendente y horizontal del pubis hasta el rafe ano-
coccígeo, donde se cruza con las fibras del lado opuesto; el interno
tiene la principal función de elevación del recto y se extiende desde
las ramas horizontal y descendente del pubis hasta la cara anterior
y lateral del recto donde se cruza con las fibras del otro lado.
- Músculo isquiococcígeo: es un pequeño músculo que se encuentra
por detrás del elevador del ano y se extiende desde la espina ciática
y ligamento sacrociático mayor hasta el borde del cóccix.
5) Aponeurosis perineal profunda:
Esta aponeurosis cubre a los músculos del tercer plano, extendiéndose
más allá de sus límites. Esta aponeurosis presenta dos caras: una superior
que forma el piso pelviano y es el límite inferior del espacio pelvi-rectal
superior, comprendido entre esta aponeurosis y el peritoneo. La cara infe-
rior cubre a los músculos del plano profundo, piramidal de la pelvis y
obturador interno (Fig.Nº2 fascículo 1°).
Músculos de la región antero-lateral del abdomen. (Fig. Nº6
fascículo 1° y 8a)
- Músculo recto mayor del abdomen:
Es un músculo poligástrico que se dirige en forma vertical desde la
cara anterior de las costillas al pubis. Por arriba se inserta por medio de
tres lengüetas en los cartílagos costales 5, 6 y 7 y en el apéndice xifoides.
Las fibras musculares orientadas de arriba abajo, forman un músculo que
se estrecha a medida que desciende al pubis, luego de haber sido inte-
rrumpido de trecho en trecho por intersecciones aponeuróticas en número
de tres o cuatro. Por abajo se inserta en el pubis por medio de un tendón.
Este músculo es superficial. Está rodeado por una banda fibrosa muy
resistente, sobre la que convergen por fuera, la aponeurosis de inserción
de los tres músculos anchos: oblicuo mayor, oblicuo menor y transverso.
Por dentro, las fibras constitutivas de la vaina de los dos músculos rectos
se reúnen y forman la línea blanca. Dentro de la vaina cursa la arteria
epigástrica, rama de la arteria ilíaca externa que asciende al encuentro de
las ramas terminales de la arteria mamaria interna, rama de la arteria
subclavia, que llega al músculo por su cara supero-interna. Las dos arte-
rias se anastomosan estableciendo una larga vía anastomótica en el recto
mayor.
- Músculo piramidal del abdomen:
Es un músculo pequeño de forma triangular, inconstante, que se ubica
por delante del recto mayor. Por arriba se inserta en la línea alba en un
punto equidistante entre el ombligo y el pubis. Por abajo se inserta en la
cara anterior del pubis por delante del recto mayor.
Se ubica dentro de la vaina del recto mayor. Por delante se relaciona
con la piel y el T.C.S (tejido celular subcutáneo). y por detrás, con el
recto mayor.
Los tres músculos anchos están ubicados de adentro a fuera de la
siguiente manera: músculo oblicuo mayor, músculo oblicuo menor y mús-
culo transverso (Fig.Nº6 fascículo 1°)
- Músculo oblicuo mayor del abdomen:
Se inserta por arriba en la cara externa y borde inferior de las siete
últimas costillas, mediante digitaciones que se entrecruzan con las del
serrato mayor. Las inserciones terminales se realizan mediante una lámi-
na tendinosa: aponeurosis de inserción del oblicuo mayor, que se fija:
a) Adelante en el borde externo de la vaina del recto y se adhiere
firmemente a la del oblicuo menor. La aponeurosis de inserción del
oblicuo mayor contribuye a formar la hoja anterior de la vaina del
recto. En la línea media sus fibras terminan entrecruzándose con
las fibras del músculo oblicuo mayor del lado opuesto y contribu-
yen a formar, la línea blanca.
b) Abajo en el pubis, se distinguen tres cintillas que son los pilares del
orificio interno o superficial del conducto inguinal.
El pilar externo describe un trayecto helicoidal. Sus fibras se refle-
jan cada vez más y forman el ligamento de Gimbernat. Se inserta
en la espina del pubis, en la cara anterior de la superficie angular
del pubis, algunas fibras llegan a la aponeurosis del recto interno
del muslo.
El pilar interno o superior pasa delante de la vaina del recto. Se
entrecruza en la línea media con el del lado opuesto; se inserta: en
la vertiente antero-interna del pubis sobre la cara anterior de la
superficie angular del pubis del lado opuesto. El ángulo de separa-
ción de ambos pilares delimita el orificio inguinal superficial.
El pilar posterior o ligamento de Colles, se lo describe como for-
mando parte del oblicuo mayor del lado opuesto. Está situado de-
trás del pilar interno que lo oculta en parte. También pasa delante
de la vaina del recto mayor, cruza la línea media donde se entrecruza
con el del lado opuesto para fijarse en el pubis y en la cresta pectínea,
donde sus fibras se entremezclan con las del ligamento de Gimbernat
del lado opuesto.
c) Por fuera del pubis la inserción del oblicuo mayor constituye una
cintilla fibrosa entre la espina ilíaca antero-superior y la espina del
pubis: es la arcada femoral o arcada de Falopio. Corresponde al
borde inferior del oblicuo mayor.
d) Inserciones iliacas: en la mitad anterior del labio externo de la cres-
3Anatomía Quirúrgica y Vías de Acceso en Urología
ta ilíaca hacia la espina ilíaca anterior y superior.
Es un músculo superficial y ocupa la parte antero-lateral del abdomen.
Atrás está en contacto con el serrato mayor arriba, el dorsal ancho abajo,
del que está separado por el triángulo de J.L.Petit cuya base corresponde
a la cresta ilíaca. Por su cara profunda descansa sobre el músculo oblicuo
menor.
- Músculo oblicuo menor del abdomen:
Subyacente al precedente. Se inserta por abajo en la cresta ilíaca y
apófisis espinosas de las últimas vértebras lumbares, en la espina ilíaca
antero-superior y en la arcada femoral, por detrás del oblicuo mayor. Las
inserciones terminales se sitúan sobre una línea larga que se extiende de la
XIIª costilla al pubis, pasando por la línea blanca. Los fascículos poste-
riores se fijan en el borde inferior y en la extremidad anterior de las cuatro
ultimas costillas y en el 10º cartílago costal, los fascículos medios son los
que dan origen a la aponeurosis anterior del músculo; llegan a la línea
media por una lámina tendinosa ancha, la aponeurosis anterior del obli-
cuo menor; ésta se divide en dos hojas, una de las cuales pasa por delante
y la otra por detrás del músculo recto mayor. La hoja posterior que pasa
por detrás del recto mayor se fusiona con la aponeurosis anterior del
transverso y terminan ambas en la línea blanca; la hoja anterior se fusiona
con el oblicuo mayor y termina como la precedente. Abajo, en el tercio
inferior del abdomen, la aponeurosis del oblicuo menor pasa enteramente
por delante del recto mayor para llegar a la línea blanca. Las fibras más
bajas se apartan de la arcada crural, pasan en puente sobre el cordón
espermático. Se reúnen a las fibras del transverso formando el tendón
conjunto que se inserta en el pubis. Fibras musculares se desprenden del
borde inferior del oblicuo menor en cercanías de la espina ilíaca antero-
superior y de la arcada con dirección al testículo. Es el músculo cremáster
externo que rodea al cordón perdiéndose hacia el testículo en forma de
asa sobre la fibrosa del cordón, contribuyendo a formar la túnica eritroides.
Está cubierto adelante por el oblicuo mayor, atrás por el dorsal ancho,
formando el área del triángulo de Petit delimitado por los bordes de estos
músculos. A su vez cubre al transverso. El borde posterior contribuye a
formar el triángulo de Grynfelt.
-Músculo transverso del abdomen.
Subyacente a los dos precedentes. Se inserta por adelante y arriba, en
la cara interna de las seis últimas costillas, mediante digitaciones que se
entrecruzan con las del diafragma, atrás, en las apófisis transversas de las
vértebras lumbares y en la cresta iliaca, por último, abajo, en el tercio
externo de la arcada femoral.
Las fibras musculares se dirigen transversalmente a la región anterior,
donde se continúan con una lámina tendinosa, la aponeurosis anterior del
transverso. El borde externo de esta lámina forma la línea semilunar de
Spiegel.
Las inserciones terminales se efectúan por medio de esta lámina fibrosa
que pasa por detrás del recto mayor en sus dos tercios superiores y delante
de él en su tercio inferior, para alcanzar la línea blanca. En cuanto a los
fascículos inferiores, originados en la arcada y en la espina ilíaca antero-
superior, se dirigen abajo y adentro. Cuando se unen y se confunden con
las fibras del oblicuo menor, forman el tendón conjunto.
Es el músculo más profundo. Está cubierto por el oblicuo menor. Por
detrás del borde posterior de éste, forma el área del espacio de Grynfelt,
por la cual está en contacto con el dorsal ancho. Su aponeurosis está
reforzada atrás por el ligamento lumbocostal de Henle. Por su cara pro-
funda está en contacto con el peritoneo por intermedio del tejido celular
subperitoneal y de la fascia transversalis adelante. Atrás, esta cara profun-
da responde a la región lumbar y a la celda renal.
La inervación de los músculos de la pared abdominal es proporciona-
da por los seis últimos nervios intercostales y por los nervios abdomino-
genitales mayor y menor provenientes del plexo lumbar.
El músculo recto mayor recibe nervios escalonados en toda su exten-
sión que lo abordan por su cara posterior. Esta inervación, proveniente de
los últimos seis nervios intercostales y del abdomino-genital mayor, adop-
ta una disposición metamérica.
Los cirujanos deben conocer esta disposición porque al abrir la pared
abdominal deben respetar los nervios del recto mayor, las incisiones largas
en el borde externo del músculo no son, pues, aconsejables.
Los nervios de los músculos anchos son abordados por la cara profun-
da para los oblicuos mayor y menor: éste último está inervado por los dos
últimos nervios intercostales y los abdomino-genitales mayor y menor, y
por la cara superficial para el músculo transverso: su inervación motora se
sitúa entre el plano del transverso y el del oblicuo menor.
La incisión de los músculos anchos (cirugía abdominal o lumbar) tie-
ne en cuenta la dirección general de los nervios motores, quedando para-
lelos a ésta, sea cual fuere la dirección de las fibras musculares.
La vascularización tiene tres orígenes arteriales que aseguran la nutri-
ción de los músculos abdominales:
� de las seis últimas arterias intercostales para la parte superior;
� de las arterias lumbares para la parte posterior;
� de la arteria epigástrica, anastomosada con la mamaria interna en
el músculo recto mayor;
� accesoriamente recibe ramas de la circunfleja ilíaca profunda y su-
perficial. En el ángulo carnoso del oblicuo mayor a un través de
dedo de la espina ilíaca antero-superior, el oblicuo mayor recibe
una arteria que el cirujano secciona en el curso de una
apendicectomía cuando prolonga la incisión hacia fuera.
Además existen círculos anastomóticos que unen esos tres orígenes
entre sí que alcanzan abajo, al sistema de las arterias circunflejas
ilíacas y de la iliolumbar.
Las venas dispuestas como las arterias pueden establecer una vía
anastomótica entre los sistemas cava superior e inferior.
Aponeurosis del abdomen:
Son láminas conjuntivas que cubren las dos caras de los diferentes
músculos anchos. La aponeurosis profunda del transverso es la más nota-
ble. Se la denomina fascia transversalis. Se extiende sobre toda la cara
profunda del músculo.
En el tercio inferior, la fascia transversalis tapiza la cara posterior del
músculo recto mayor, abandonada abajo por las hojas fibrosas que consti-
tuyen su vaina por debajo de la arcada de Douglas. Más afuera, la fascia
transversalis, distinta del tejido celular subperitoneal, está reforzada por
formaciones fibrosas:
� el ligamento de Henle, triangular, se dirige de arriba abajo y de
adentro hacia fuera. Su borde interno sigue el borde externo del recto
mayor, su base se apoya sobre el ligamento de Cooper;
� el ligamento de Hesselbach desciende oblicuamente afuera a par-
tir del borde externo de la arcada de Douglas. Llega al orificio profundo
del conducto inguinal al que contornea por dentro;
� el ligamento de Lytle bordea el orificio profundo del conducto
inguinal por arriba, adentro y abajo. Situado por fuera del ligamento de
Hesselbach, adhiere al músculo transverso;
� la cintilla iliopubiana de Thompson.
A nivel del conducto inguinal, la fascia transversalis se introduce en su
interior y forma una envoltura al cordón espermático, hasta el testículo.
En el anillo crural pasa bajo la arcada crural acompañando a los vasos
ilíacos hasta el cayado de la vena safena interna y forma el conducto de
Swijasheninow, continuándose en el muslo con la vaina de los vasos
femorales. Por dentro se inserta sobre la cresta pectínea y forma el septum
crural que se extiende entre la vena femoral y el ligamento de Gimbernat.
Aponeurosis de inserción:
Son verdaderas láminas tendinosas posteriores y anteriores.
Aponeurosis posteriores:
Se disponen en cuatro planos de la superficie a la profundidad:
(Fig.Nº6 fascículo 1°)
4
a) Aponeurosis lumbar: constituye el primer plano. Es la aponeurosis
de inserción del oblicuo mayor, apoyada en la línea de las apófisis
espinosas y extendida arriba y afuera siguiendo el eje del músculo.
b) Aponeurosis del oblicuo menor: se confunde con la aponeurosis
lumbar, entre la 5ª vértebra lumbar y la cresta ilíaca.
c) Aponeurosis del transverso: se extiende entre la columna vertebral
adentro, la XIª y XIIª costilla arriba y el cuarto posterior de la
cresta ilíaca abajo. Única afuera, se divide en tres hojas en contacto
con los músculos posteriores internos:
� la hoja anterior pasa delante del cuadrado lumbar;
� la hoja media, verdadera inserción del transverso, pasa detrás
del cuadrado lumbar;
� la hoja posterior pasa detrás de la masa sacro-lumbar.
d) Aponeurosis del psoas y del cuadrado lumbar: constituye el plano
más profundo que cubre la parte antero-lateral de la región
paravertebral.
Aponeurosis anteriores:
Constituyen la vaina del recto mayor.
Vaina del músculo recto mayor:
Es una envoltura fibromuscular propia de cada una de los rectos ma-
yores, cerrada adentro por el entrecruzamiento medio en la línea blanca.
Se deben distinguir cuatro porciones:
� torácica: la pared anterior está formada por la aponeurosis del obli-
cuo mayor, reforzada por el fascículo abdominal del pectoral ma-
yor. La pared posterior corresponde a la parte interna de los espa-
cios intercondrales de la pared torácica;
� subcondral: el pectoral mayor ha desaparecido adelante, sólo que-
da la aponeurosis del oblicuo mayor. Atrás la vaina está cerrada
por el músculo transverso, inserto a la altura de los cartílagos 7º, 8º
y 9º. El oblicuo menor no participa aquí en la constitución de la
hoja posterior de la vaina;
� abdominal: adelante, la aponeurosis del oblicuo mayor se fusiona
con una hoja anterior proveniente del desdoblamiento de la
aponeurosis del oblicuo menor. Atrás, la hoja posterior del oblicuo
menor se une a la aponeurosis del transverso;
� inferior: a unos 15 cm por arriba del pubis las tres aponeurosis
pasan todas por delante del músculo recto mayor. La parte poste-
rior de la vaina está, por lo tanto, constituida solamente por la fascia
transversalis que abandona a la aponeurosis anterior del transverso
para pasar por detrás del recto mayor. El pasaje más o menos brus-
co de las tres láminas aponeuróticas por delante del músculo recto
mayor está señalado por una línea curva, la arcada de Douglas. La
arteria epigástrica pasa bajo está arcada y penetra así en la vaina
fibrosa del músculo. La parte externa de la vaina de los rectos ma-
yores está marcada por la llegada escalonada de los diversos
pedículos vasculonerviosos del músculo.
Trayecto inguinal
Es un canal ubicado en la porción antero-interna de la pared antero-
lateral del abdomen. Sus límites son dependencia de los músculos anchos
del abdomen. Está atravesado por diferentes elementos que difieren en el
hombre y la mujer.
Consideramos dos paredes, un piso o borde inferior, un techo o borde
superior y dos orificios.
- Pared anterior: formada por la aponeurosis del oblicuo mayor
- Pared posterior: formada por la fascia transversalis, reforzada por
los ligamentos de Henle y Hesselbach. La porción más interna
está cerrada en parte por el tendón conjunto.
- Piso: formado por el tercio medio de la arcada crural.
- Techo: formado por el tendón conjunto.
- Orificio superficial: está formado por tres expansiones aponeuróticas:
los pilares del oblicuo mayor:
Pilar externo, forma el límite externo del orificio, pilar interno, for-
ma el límite interno del orificio y el pilar posterior formando el
límite posterior del orificio, pero viene de la aponeurosis del obli-
cuo mayor del lado opuesto.
- Orificio profundo: sus límites son:
Vasos epigástricos: forma el límite interno del orificio, la arcada
crural forma el límite inferior del orificio, y el tendón conjunto for-
ma el límite supero-externo del orificio.
El contenido es diferente según el sexo.
En el hombre, el conducto inguinal contiene al cordón espermático, y
en la mujer, el ligamento redondo del útero, un cordón fibromuscular que
discurre desde el cuerpo del útero hasta los tejidos subcutáneos del labio
mayor. Algunos linfáticos del cuerpo del útero acompañan al ligamento
redondo y finalizan en los ganglios linfáticos superficiales.
En ambos sexos, el nervio abdomino-genital menor presenta una dis-
posición profunda en relación con la aponeurosis del oblicuo mayor, cerca
del arco crural. El nervio discurre en dirección medial en la pared anterior
del conducto y sale a través del anillo inguinal externo.
Por detrás, en el grupo muscular posterior, hay una serie de músculos
que tienen importancia en la formación de la pared lumbar y poseen real
participación durante las incisiones posteriores y lumbares, por lo que
realizaremos una breve descripción de los mismos (Fig.Nº4 y 6).
-Músculo cuadrado de los lomos:
Es un músculo cuadrado y aplanado, extendido desde la cresta iliaca a
la XIIª costilla y a la columna lumbar, esta por delante de los músculos
espinales, separado de ellos por la aponeurosis de inserción del músculo
transverso. Esta formado por tres tipos de haces, ilio-costales, ilio-transversos
y haces costo-tranversos. Los dos primeros haces se insertan en la parte
posterior de la cresta iliaca y en el ligamento ilio-lumbar. Se dirigen hacia
arriba y adentro y terminan por medio de fibras carnosas y por una lami-
na tendinosa en el borde inferior de la XIIª costilla y en la apófisis transversa
de las primeras vértebras lumbares. Los haces costo-transversos nacen de
la XIIª costilla y se dirigen hacia las vértebras lumbares.
-Músculo psoas-iliaco:
Este músculo se compone de dos porciones: el psoas y el ilíaco.
Psoas: es un músculo grueso que desciende de la columna lumbar
hasta el trocánter menor.
Se pueden distinguir en él dos partes: una principal y otra accesoria.
La parte principal se inserta en los discos intervertebrales, en la cara
lateral de la duodécima vértebra dorsal y de las cinco lumbares, en los
arcos tendinosos que se extienden en la cara lateral de las vértebras
lumbares, estas arcadas se unen entre sí los haces tendinosos, por los
cuales se inserta directamente el músculo en los discos y en los cuerpos
vertebrales, limitan con la vértebra correspondiente un orificio atravesado
por los vasos lumbares y los ramos comunicantes del simpático.
La parte accesoria es más profunda que la precedente. Nace de las
apófisis transversa de las vértebras lumbares, por cinco lengüetas carno-
sas.
Los haces que nacen de los cuerpos vertebrales y los que se insertan en
las apófisis costiformes se unen en una masa común , excepto cerca de los
cuerpos vertebrales donde estas dos categorías de haces están separadas
por un intersticio celuloso por el cual pasan las ramas del plexo lumbar y
la vena lumbar ascendente.
El cuerpo, desciende a lo largo de la columna lumbar presentando su
mayor anchura a nivel de la 5º vértebra lumbar. Luego bordea la parte
interna de la fosa ilíaca y penetra en el muslo, pasando entre la aparte
externa del arco crural y el canal que presenta el borde anterior del ilíaco,
desde la espina iliaca antero-superior hasta la eminencia ilio-pectínea.
Luego desciende hasta insertarse en el trocánter menor.
Ilíaco: en forma de abanico, se extiende desde la fosa ilíaca cubierta
por él hasta el trocánter menor. Nace por medio de fibras carnosas de casi
5Anatomía Quirúrgica y Vías de Acceso en Urología
toda la fosa ilíaca interna. Sus fibras descienden oblicuamente conver-
giendo y terminan en el lado externo del tendón del psoas o bien se inser-
tan en el trocánter menor por un tendón distinto.
- Psoas Menor:
Es un músculo inconstante, carnoso por arriba y tendinoso por abajo,
que desciende por delante del psoas, desde la 12º dorsal hasta la eminen-
cia ilio-pectínea.
- Músculo serrato mayor:
Músculo ancho y radiado, que está aplicado contra la pared lateral del
tórax. Se inserta en las nueve ó diez primeras costillas y va desde este
punto al borde espinal del omoplato, formando tres fascículos más o me-
nos independientes. La cara superficial está cubierta por los músculos
pectorales, el subescapular y los vasos axilares. La cara profunda descan-
sa sobre las costillas y los intercostales. El borde anterior está en relación
con las costillas y el borde posterior con el omoplato.
- Músculos intercostales:
Son músculos anchos que, situados en un espacio intercostal (dos por
cada espacio) revisten la forma de este espacio y se distinguen en
intercostales internos y externos. Los intercostales externos están cubier-
tos por los músculos que se insertan en el tórax. Los intercostales internos
están en relación con la pleura. Entre ellos se encuentra un espacio, que se
atenúa de atrás adelante, y en el cual se alojan, en medio del tejido celular,
la vena intercostal por arriba, el nervio por abajo y la arteria entre los dos.
- Músculos supracostales:
Están cubiertos por la masa muscular sacro-lumbar y cubren a los
intercostales externos.
- Músculos espinales (masa común):
La masa común de los músculos espinales ocupa el canal sacro y el
canal lumbar, se compone de una parte profunda y carnosa, cubierta por
una lamina tendinosa muy gruesa, que representa el tendón de inserción
de los músculos sacro-lumbar y dorsal largo. Se insertan en la espina
ilíaca postero-superior y en la parte próxima de la cresta ilíaca, en la
tuberosidad iliaca, en la cresta sacra y en la apófisis espinosa de las 3º o 4º
últimas lumbares. Las fibras carnosas que continúan a los haces tendinosos
se dirigen hacia arriba y se dividen por debajo de la XIIª costilla en dos
porciones, una interna, el músculo dorsal largo y otra externa el músculo
sacro-lumbar.
- Músculo serrato menor posterior y superior:
Este músculo delgado y cuadrilátero situado en la parte superior del
dorso, se extiende desde la columna vertebral a las primeras costillas.
2) INCISIONES
Antes de iniciar una operación urológica hay que conocer perfecta-
mente el problema, así la táctica a utilizar permite la ejecución correcta de
la intervención quirúrgica. Conozca perfectamente la anatomía y la fun-
ción de los órganos que va a operar.
El cirujano debe controlar completamente todo antes del inicio a una
intervención; que el anestesista realizó la visita preoperatoria y el paciente
está en condiciones de ser operado, tiene que constatar que el quirófano
este en condiciones, que el instrumental sea el adecuado, que el personal
sea capacitado, verificar el equipamiento que permita una excelente visibi-
lidad, etc.
Aplique una técnica quirúrgica delicada, efectúe una buena hemostasia,
cierre los espacios muertos, establezca drenaje suficiente y respete la ana-
tomía. Anude los puntos sólo para aproximar los tejidos, diseque y siga
los planos naturales, evite la disección a ciegas con instrumentos o dedos.
Actúe desde lo conocido hacia lo ignoto. Fulgure o ligue con precisión,
solo los vasos afectados.
La buena técnica quirúrgica se reconoce por la ausencia de movimien-
tos inútiles y tiempos perdidos. Deben trabajar mente, vista y manos con
suavidad y al unísono. No se puede ser brusco en los movimientos ya que
se lesionan indebidamente los tejidos y suele llamar al desastre. Las tácti-
cas se aprenden en el quirófano, las obras de consulta solo ofrecen precep-
tos.
La cirugía consiste en algo más que disecar, los buenos resultados se
vuelven realidad cuando se presta atención a los detalles antes de la ope-
ración, durante la misma y una vez concluida. Hay que ser compulsivo
con los detalles.
La responsabilidad por el paciente prosigue durante la recuperación y
la convalecencia.
Los factores que influyen en la elección de una incisión son la natura-
leza de la enfermedad, el estado general de paciente, las consideraciones
anatómicas del enfermo y las preferencias del cirujano.
La naturaleza de la enfermedad es importante ya que hay enfermos
que pueden presentar patologías asociadas y una incisión anterior resulta
más beneficiosa que una lateral o cuando hay que realizar operaciones
sobres los grandes vasos el campo operatorio por vía anterior permite
mejor accesibilidad para manipular los mismos.
El estado general del paciente también influye en la elección de la vía
, ya que si presenta alguna deformidad anatómica , por ejemplo sobre la
columna vertebral, no permitiría o sería riesgoso colocar al enfermo en
decúbito lateral.
Las consideraciones anatómicas, los antecedentes de operaciones pre-
vias y el conocimiento de alguna alteración en la normal ubicación del
órgano a intervenir, son esenciales para la selección de la incisión.
El cirujano debe considerar, también, su propia capacidad y experien-
cia, la falta de familiaridad con una vía quirúrgica es uno de los principales
factores que deben pesar en el momento de decidir una incisión ideal para el
enfermo.
¨La mejor manera de prevenir hematomas, infecciones, evisceraciones
o eventraciones es conociendo y respetando la anatomía quirúrgica, una
buena hemostasia, no dejar espacios muertos y afrontar y suturar correcta-
mente los planos musculares y aponeuróticos¨
Clasificación de las incisiones
Vía lateral
Las vías laterales de acceso quirúrgico al riñón, a la glándula suprarrenal
y/o a las vías excretoras superiores (Fig.Nº1) son las más tradicionales y
más utilizadas, además de permitir un acceso directo al área
subdiafragmática. Las variaciones de la vía lumbar clásica son innumera-
LATERALES
Subcostal
Resección costal
Intercostal
Torácica
Tóracoabdominal
Extra Pleural
Trans Peritoneal
Subdiafragmáticas
Transdiafragmáticas
Verticales
Oblicuas
POSTERIORES
ExtraperitonealesVerticales
Horizontales
Oblicuas
ANTERIORES
Transperitoneales
6
bles. Estas incisiones están relativamente libre de complicaciones y es
posible solucionar la mayoría de las afecciones del retroperitoneo superior
sin penetrar en la cavidad pleural o peritoneal, no obstante, si se lesionan,
la reparación del defecto es fácil de lograr. Los grandes vasos y los pedículos
renales son claramente expuestos y manipulados por estas vías, siempre
que se realice una adecuada disección y movilización del peritoneo parietal
posterior hacia la línea media, permitiendo acceder a ellos con facilidad y
seguridad.
Estas incisiones están indicadas en : tumores renales, suprarrenales y
de la vía excretora (1er. tiempo), nefrectomías simples (por causas múlti-
ples), exploraciones renales, nefrectomías parciales, extirpación de quistes
renales, nefropexias, nefrostomías, nefrolitotomías, ureterolitotomía supe-
rior, plásticas de la unión pieloureteral, drenajes de colecciones renales y/
o pararrenales, cirugías múltiples.
-Incisión intercostal (Fig.Nº8a) -de Fey, de Turner Warwick, I.M.A. etc:
Se coloca al paciente en posición de decúbito lateral flexionado. La
incisión se extiende desde la línea áxilar posterior, en forma de S itálica,
hasta el borde externo de la vaina de los rectos anteriores, sobre el IXº, Xº
ó XIº espacio intercostal. En caso de necesitar mayor campo operatorio
se puede extender hacia atrás hasta donde uno lo desee. Se seccionan los
músculos antero-laterales del abdomen a electrobisturí preferentemente,
respetando los planos anatómicos (músculos oblicuo mayor, oblicuo me-
nor y transverso respectivamente) y realizando la hemostasia correspon-
diente. En la parte posterior de la incisión se secciona parcialmente el
músculo dorsal ancho y más profundamente el músculo serrato menor
posterior e inferior. En un plano más profundo, una vez identificado el
espacio intercostal, se seccionan los músculos intercostales y las inserciones
costales del diafragma, desde medial a lateral, realizando cortes cortos y
acompañados de disección roma para evitar el fondo de saco pleural
(Fig.Nº8b), en caso de ser necesario se continúa hasta el cuello de la
costilla, ya que de esta manera permite que la misma pivote hacia abajo.
La incisión puede prolongarse hacia delante seccionando la vaina de
los rectos y el músculo recto anterior. El drenaje lumbar se extrae por
contraabertura, sobre la línea áxilar media por debajo de la XIIª costilla.
El cierre de la misma se realiza en monoplano.
-Incisión subcostal (Fig.Nº8a):
Se coloca al paciente en posición de decúbito lateral flexionado. Se
realiza una incisión por debajo y paralela a la XII costilla, se puede exten-
der por detrás del ángulo costal hasta la vaina de los rectos. Se seccionan
los músculos antero-laterales del abdomen, a electrobisturí, evitando el
XIIº nervio intercostal. El tramo medio de la incisión se prolonga en
sentido curvo o recto.
La sección de los músculos doral ancho y del serrato menor posterior
e inferior permiten llegar con más facilidad a la fascia lumbodorsal y pene-
trar al retroperitoneo (Fig.Nº8b). En caso de que la incisión resulte in-
adecuada se puede seccionar el ligamento costovertebral que fija la XIIª
costilla. El drenaje lumbar se extrae por contraabertura, sobre la línea
áxilar media. El cierre de la misma se realiza en monoplano.
-Incisión intercostal con resección de la XIIª costilla:
Se coloca al paciente en posición de decúbito lateral flexionado, se
realiza una incisión sobre la XII costilla desde el ángulo a su extremo, y
habitualmente se continúa hasta la vaina del recto anterior. Se libera los
filetes del músculo oblicuo mayor al borde de la costilla, los músculos
intercostales se liberan y separan de hueso, evitando la lesión del paquete
neurovascular subcostal que discurre a lo largo borde inferior de la costi-
lla. Se corta la costilla en su extremo posterior y se termina de liberar de
las inserciones musculares con disección roma. Posteriormente se comple-
ta la incisión en sentido ventral seccionando los músculos antero-laterales
del abdomen, como en las incisiones anteriores, evitando al peritoneo. El
drenaje lumbar se extrae por contraabertura, sobre la línea axilar media.
El cierre de la misma se realiza en monoplano.
-Incisión con colgajo dorso-lumbar (de Nagamatsu) Fig.Nº8c:
Los esfuerzos para aumentar la exposición del riñón, mediante la re-
sección total o parcial de diversas costillas, han sido numerosos y variados.
El colgajo dorsolumbar es la más utilizada actualmente.
Se coloca al paciente en posición de decúbito lateral habitual, se reali-
za una incisión vertical desde el IXº o Xº espacio intercostal en dirección
caudal, paralelamente al borde lateral de los músculos sacro-espinales,
justo hasta el borde superior del ángulo de la XIIª costilla. En este punto
la incisión se curva en sentido medial para permitir la extensión a lo largo
de la XII costilla tan lejos como sea preciso para conseguir la exposición
adecuada. Se seccionan los músculos dorsal ancho y serrato menor poste-
rior e inferior para exponer los segmentos posteriores de la XIIª, XIª y Xª
costillas. Se realiza la resección subperióstica de las costillas justo
medialmente a sus ángulos. La inserción posterior del diafragma se inci-
de por debajo de la pleura, lo que permite una fácil retracción de la parri-
lla torácica hacia la cúpula diafragmática. La porción medial de la inci-
sión es similar al resto de la incisiones lumbares. El drenaje lumbar se
extrae por el contraabertura por debajo de la XIIª costilla. El cierre se
consigue aproximando los planos musculares y faciales con puntos suel-
tos; en caso de haber seccionado el ligamento costovertebral y el ligamento
arqueado del diafragma es deseable aproximarlos.
-Incisión tóraco-abdominal (Fig.Nº8a):
Muy utilizada en la Segunda Guerra Mundial, en la actualidad es
poco empleada . Se coloca al paciente en posición de decúbito lateral
modificada. Habitualmente se eligen la IXª, Xª o XIª costillas para la
resección subperióstica , aunque puede utilizarse cualquier otra costilla o
espacio intercostal. La incisión se extiende hacia el abdomen en sentido
caudal o medial. Se penetra en la pleura a través del lecho costal, separan-
do las costillas con separador costal. Se seccional el diafragma, evitando el
nervio frénico; una vez en la cavidad peritoneal, el hígado o el bazo se
retraen fácilmente hacia arriba exponiendo el retroperitoneo.
En el cierre de la herida se aproxima el diafragma con puntos no
reabsorbibles. La pleura y la pared muscular se cierran con puntos suel-
tos, previa colocación de un drenaje pleural por contraabertura.
Vía posterior
Probablemente sea la vía posterior (Fig.Nº9) una técnica simple y
expeditiva, no provoca un gran traumatismo muscular ni manipulación de
las vísceras intraperitoneales, con escasa morbilidad y con posibilidad de
realizarla en forma bilateral, popularizada por Young hace mas de 3 dé-
cadas, han sufrido desde entonces una serie de modificaciones y mejoras.
Permite una excelente exposición de las glándulas suprarrenales, la pelvis
renal y el uréter superior. Posee algunas desventajas como la posición de
decúbito prono, que puede entorpecer la respiración y plantear dificulta-
des anestésicas, el campo operatorio es relativamente pequeño y no per-
mite explorar la cavidad abdominal.
Estas incisiones estan indicadas en: tumores suprarrenales pequeños,
nefrolitotomías, ureterolitotomía superior, nefrostomías, plásticas de la unión
pieloureteral.
-Incisión posterior en palo hockey (de Young):
Se coloca al enfermo en decúbito ventral -o también en decúbito late-
ral- con los miembros superiores abrazando la almohada y elevando la
región lumbar con un globo inflable colocado debajo de los flancos, se
flexiona la mesa hasta adquirir una posición de navaja modificada, angulada
en 35º aproximadamente (Fig.Nº9). Se prepara el campo operatorio,
tórax y región lumbar, la incisión comienza en el ángulo costovertebral de
la XIª o XIIª costilla, 2 a 3 traveses de dedo, lateralmente con respecto de
la columna vertebral. El componente vertical de la incisión se extiende
hacia abajo y luego lateralmente, de tal forma que su porción terminal sea
paralela a la XIIª costilla. Se seccionan los músculos superficiales y se
7Anatomía Quirúrgica y Vías de Acceso en Urología
incide la fascia dorso lumbar superficial y se reclinan medialmente los
músculos de la gotera vertebral, posteriormente se secciona la lámina me-
dia de la fascia dorsolumbar, se visualiza el músculo cuadrado lumbar, el
cual se puede seccionar o separarlo en sentido medial para llegar de esta
manera a la fascia de Gerota (Fig.Nº6 fascículo 1°). Previo drenaje
retroperitoneal el cierre se realiza aproximando el músculo cuadrado lum-
bar a la lámina media de la fascia dorso lumbar (aponeurosis posterior del
músculo transverso) y los músculos de la gotera vertebral al músculo dor-
sal ancho.
-Incisión posterior vertical:
Se coloca al enfermo en decúbito ventral, con los miembros superiores
abrazando la almohada y elevando la región lumbar con un globo inflable
colocado debajo de los flancos, se flexiona la mesa hasta adquirir una
posición de navaja modificada, ángulada en 35º
aproximadamente(Fig.Nº9). Se prepara el campo operatorio, tórax y re-
gión lumbar, la incisión comienza en el ángulo costovertebral de la XIª o
XIIª costilla, 2 a 3 traveses de dedo, lateralmente con respecto de la
columna vertebral, sobre el borde externo de la masa muscular espinal, la
incisión se extiende hacia abajo hasta la cresta iliaca, a veces es necesario
resecar 3-4 cm de la XIIª costilla (en forma subperiostica) evitando lesio-
nar la pleura, la cual se libera en sentido cefálico. Se incide la fascia dorso
lumbar superficial y se reclinan medialmente los músculos de la gotera
vertebral, posteriormente se secciona la lámina media de la fascia dorso
lumbar, se visualiza el músculo cuadrado lumbar , el cual se puede seccio-
nar o separarlo en sentido medial para llegar de esta manera a la fascia de
Gerota. Previo drenaje retroperitoneal el cierre se realiza aproximando el
músculo cuadrado lumbar a la lámina media de la fascia dorso lumbar
(aponeurosis posterior del músculo transverso) y los músculos de la gote-
ra vertebral al músculo dorsal ancho.
-Incisión posterior oblicua:
Se coloca al enfermo en decúbito ventral, con los miembros superiores
abrazando la almohada y elevando la región lumbar con un globo inflable
colocado debajo de los flancos, se flexiona la mesa hasta adquirir una
posición de navaja modificada, angulada en 35º aproximadamente
(Fig.Nº9). Se prepara el campo operatorio, tórax y región lumbar, la
incisión comienza en el ángulo costovertebral de la XIª o XIIª costilla, 2
a 3 traveses de dedo, lateralmente con respecto de la columna vertebral,
sobre el borde externo de la masa muscular espinal, se extiende hacia
abajo, más lateralmente que la incisión posterior vertical, hasta la cresta
iliaca, luego de la piel se inciden los músculos dorsal ancho y el serrato
menor posterior e inferior hasta la fascia dorso lumbar superficial, se recli-
nan medialmente los músculos de la gotera vertebral, se secciona la lámi-
na media de la fascia dorso lumbar y posteriormente se reclina medialmente
o secciona el músculo cuadrado lumbar para llegar de esta manera a la
fascia de Gerota. Previo drenaje retroperitoneal el cierre se realiza aproxi-
mando el músculo cuadrado lumbar a la lámina media de la fascia dorso
lumbar (aponeurosis posterior del músculo transverso) y los músculos de
la gotera vertebral al músculo dorsal ancho.
Vía anterior
Esta vía proporciona algunas ventajas, como explorar la cavidad
peritoneal y la retroperitoneal al mismo tiempo, la posición del paciente es
más simple. La desventajas son que es una exposición quirúrgica del
retroperitoneo es más lenta y lleva más tiempo, la recuperación
postoperatoria es más prolongada debido al íleo consiguiente. Las vías
extraperitoneales, para patologías urológicas, son más simples y ofrecen
resultados similares con menor morbilidad.
Estas incisiones están indicadas en: tumores renales, tumores renales
con compromiso vascular, tumores suprarrenales, tumores de la vía
excretora, nefrectomía simple (por causas múltiples), exploraciones rena-
les, nefrectomía parcial, extirpación de quistes renales, nefropexia,
nefrostomía, nefrolitotomía, malformaciones reno-ureterales,
ureterolitotomía superior, media o inferior, ureterolísis, ureterectomía, plás-
ticas de la unión pieloureteral, drenajes de colecciones renales y/o
pararrenales, linfadenectomías, cistolitectomías, reimplantes uretero-
vesicales, cistectomía parcial o radical, derivaciones urinarias, fístulas uri-
narias, adenomectomía prostática, prostatectomía radical, cirugías múlti-
ples.
-Incisión anterior mediana supra-infraumbilical:
Paciente en posición supina, elevando suavemente la zona quirúrgica,
colocando un rollo inflable por debajo del lado de la lesión. Preparación
del campo operatorio, desde los muslos hasta la parte superior de la cavi-
dad torácica.
Se efectúa una incisión en la línea media (Fig.Nº10a) desde el apén-
dice xifoides hasta la sínfisis pubiana, se puede realizar hasta sobrepasar
la cicatriz umbilical, y en caso de necesitar se la completa hasta el pubis.
Se incide el T.C.S. (tejido celular subcutáneo) y luego la línea blanca y la
vaina de los rectos, liberando ambos bordes de los músculos rectos ante-
riores. Posteriormente, conjuntamente con el ayudante se levanta ligera-
mente el peritoneo, evitando pinzar el intestino, y a bisturí se realiza un
ojal, con lo que entrará aire en la cavidad y caerá el intestino hacia el
fondo. Se toma con pinzas los bordes del mismo y se lo abre en ambas
direcciones a tijera curva.
Previo drenaje por contraabertura, el cierre se realiza en monoplano,
con monofilamento 0 o 1, o catgut cromado 1, en forma continua o por
puntos separados; también es posible el cierre por planos, aproximando
primero el peritoneo, en un segundo plano los músculos rectos y posterior-
mente la aponeurosis con monofilamento o catgut cromado.
-Incisión anterior mediana infraumbilical:
Paciente en posición supina, elevando suavemente la zona quirúrgica,
colocando un rollo inflable por debajo del lado de la lesión. Preparación
del campo operatorio, desde los muslos hasta la cavidad torácica.
Se efectúa una incisión por debajo de la cicatriz umbilical (Fig.Nº10b)
hasta la sínfisis del pubis. Se incide el T.C.S. y luego la línea blanca y la
vaina de los rectos, liberando ambos bordes de los músculos rectos ante-
riores.
En caso de realizar una incisión extaperitoneal, se repliega el mismo
hacia arriba con disección roma, en caso contrario, con el ayudante se
levanta ligeramente el peritoneo, evitando pinzar el intestino, y a bisturí se
realiza un ojal, con lo que entrará aire en la cavidad y caerá el intestino
hacia el fondo. Se toma con pinzas los bordes del mismo y se lo abre en
ambas direcciones a tijera curva. Previo drenaje por contraabertura, el
cierre se realiza en monoplano, con monofilamento 0 o 1, o catgut cromado
1, en forma continua o por puntos separados; también es posible el cierre
por planos, aproximando primero el peritoneo, en un segundo plano los
músculos rectos y posteriormente la aponeurosis con monofilamento o
catgut cromado.
-Incisión paramediana pararectal externa supra-infraumbilical:
Paciente en posición supina, elevando suavemente la zona quirúrgica,
colocando un rollo inflable por debajo del lado de la lesión. Preparación
del campo operatorio, desde los muslos hasta el tercio medio la cavidad
torácica.
Se efectúa una incisión a 3-4 cm de la línea media (Fig.Nº10c) desde
el apéndice xifoides hasta debajo del ombligo o la sínfisis del pubis. Se
incide el T.C.S. y luego la vaina del músculo recto sobre el borde externo
(1 cm) de la misma, se despega, a pinza y tijera, la vaina de la cara
anterior del músculo recto anterior. Se libera el borde externo del músculo
recto, con disección roma, comenzando por el extremo inferior y medio,
para luego continuar con la parte superior, seccionando la hoja posterior
de la vaina, comenzando por la arcada de Douglas. Prolija hemostasia,
principalmente los vasos del borde externo del músculo recto. Posterior-
mente, conjuntamente con el ayudante se levanta ligeramente el perito-
neo, evitando pinzar el intestino, y a bisturí se realiza un ojal, con lo que
8
entrará aire en la cavidad y caerá el intestino hacia el fondo. Se toma con
pinzas los bordes del mísmo y se lo abre en ambas direcciones a tijera
curva. En caso de realizar una cirugía extraperitoneal, se separa el perito-
neo parietal de la cara profunda del músculo transverso, comenzando del
extremo inferior de la incisión. Se reclina el peritoneo hacia la línea me-
dia.
Previo drenaje por contraabertura, el cierre se realiza en monoplano,
con monofilamento 0 o 1, o catgut cromado 1, en forma continua o por
puntos separados; también es posible el cierre por planos, aproximando
primero el peritoneo, el segundo plano los músculos rectos a la cara pro-
funda de la vaina y posteriormente los bordes de la vaina con monofilamento
o catgut cromado.
-Incisión paramediana pararectal externa infraumbilical:
Paciente en posición supina, elevando suavemente la zona quirúrgica,
colocando un rollo inflable por debajo del lado de la lesión, con leve
Trendelenburg. Preparación del campo operatorio, desde los muslos has-
ta la cavidad torácica.
Se efectúa una incisión oblicua a partir del pubis, hasta el nivel del
ombligo (Fig.Nº10c) paralela al borde externo del músculo recto. Se
incide el T.C.S.con ligadura y sección del paquete subcutáneo abdomi-
nal. Sección de la vaina del músculo recto sobre el borde externo, a 1 cm
por dentro de la misma, se despega, a pinza y tijera, la vaina de la cara
anterior del músculo recto anterior. Se libera el borde externo del músculo
recto, con disección roma, comenzando por el extremo inferior de la heri-
da, realizando una cuidadosa hemostasia de los vasos con ligadura y sec-
ción del paquete epigástrico.
Con disección digital se separa el peritoneo parietal hacia la línea me-
dia, liberando la grasa del Bogros desde el pubis hasta la arcada de
Douglas, la cual es seccionada al igual que la hoja posterior de la vaina
hasta completar la incisión.
Drenaje por contraabertura y cierre por planos. Con catgut simple y
puntos separados se aproxima el borde externo del recto anterior a la cara
profunda de la vaina, posteriormente se cierran los bordes de la vaina , en
monoplano o en dos planos, con catgut crómico.
-Incisión de Gibson:
Paciente en posición supina, elevando suavemente la zona quirúrgica,
colocando un rollo inflable por debajo del lado de la lesión, con leve
Trendelenburg. Preparación del campo operatorio, desde los muslos has-
ta la cavidad torácica.
Se efectúa una incisión en palo de hockey, que se extienda desde 2-3
cm de la espina ilíaca antero-superior, y que corra a 2-3 cm por encima
del repliegue inguinal, hasta el borde externo del músculo recto homolateral
(Fig.Nº10d). Se incide el T.C.S. y el músculo oblicuo mayor, en direc-
ción de sus fibras. Sección de los músculos oblicuo menor y transverso, en
dirección de sus fibras. Con disección digital se separa la fascia transversalis
y el peritoneo hacia la línea media.
Drenaje por contraabertura y cierre por planos. Con catgut simple se
cierran las fibras musculares profundas y con catgut crómico las fibras del
oblicuo mayor.
-Incisión Inguinal:
Paciente en posición supina. Preparación del campo operatorio, desde
las rodillas hasta el abdomen superior.
Se efectúa una incisión oblicua, sobre el pliegue inguinal -pliegue cutá-
neo inferior- (Fig.Nº10d‘). Se inciden el T.C.S. y la fascia de Scarpa,
exponiendo el anillo inguinal externo. Hay que poner cuidado en no le-
sionar testículos ectópicos situados en el pliegue de Denis Browne. Lue-
go se incide la aponeurosis del oblicuo mayor, en la dirección de sus fibras
liberando el cordón espermático hasta el anillo inguinal externo. Poste-
riormente se disecan los músculos oblicuo menor y transverso (tendón
conjunto) lo que permite exponer claramente la fascia transversalis.
El cierre, en caso de una hernioplastia, comienza con el descenso del
oblicuo menor y transverso a la cintilla de A. Thompson, luego se conti-
nua con la aproximación de los bordes del oblicuo mayor. El T.C.S. se
cierra con catgut simple, tratando de cubrir y proteger al cordón
espermático.
-Incisión transversa anterior (en galón o de Chevron)
Esta incisión nos permite explorar el retroperitoneo de ambos lados.
Paciente en posición supina, hiperextendida. Preparación del campo
operatorio, desde los muslos hasta en extremo superior de la cavidad
torácica.
Se efectúa una incisión que empieza en la punta de la XIª costilla, y
prosiga en sentido medial y cefálico a dos dedos por debajo del borde
costal hasta llegar justamente por debajo del apéndice xifoides y a conti-
nuación prosiga hacia abajo hasta la punta de la XIª costilla opuesta
(Fig.Nº10e). Se incide el T.C.S. y la vaina del recto anterior en ambos
lados. Luego, colocando un dedo por debajo del músculo recto anterior y
con electrobisturi se los secciona a ambos, ligando la arteria epigástrica.
Posteriormente, se seccionan las facias y las fibras musculares de los mús-
culos oblicuo mayor y el menor. Con disección roma se separan las fibras
del músculo transverso, y comenzando en un extremo, sobre el surco for-
mado por dos dedos, se completa la sección de la hoja posterior de la
vaina de los rectos y del peritoneo hasta el otro extremo de la incisión. Se
corta entre pinzas, el ligamento redondo del hígado y se ligan cada uno de
los extremos.
Se coloca la mesa en flexión. Drenaje por contraabertura y aproxima-
ción de los extremos del ligamento redondo. La pared se cierra en tres
planos con catgut crómico 1 o monofilamento 0 o 1, el primero tomando
el peritoneo, fascia transversalis y hoja posterior de la vaina de los rectos,
el segundo engloba los músculos oblicuos y recto anterior y el tercero
solamente la hoja anterior de la vaina de los rectos.
-Incisión subcostal anterior:
Paciente en posición oblicua supina, hiperextendida, con las regiones
glúteas planas y los hombros elevados en 30-40 grados.
Se efectúa una incisión en la línea media por delante, a un tercio de la
distancia entre el apéndice xifoides y el ombligo, se termina la misma a
nivel de la punta de la XIª costilla, cerca de la línea axilar anterior
(Fig.Nº10f). Se incide T.C.S. y luego la hoja anterior de la vaina de los
rectos y el músculo oblicuo mayor, luego el músculo recto anterior, contro-
lando y ligando la arteria epigástrica. Se separan o seccionan las fibras
del los músculos oblicuo menor y transverso, comenzando por atrás don-
de el peritoneo es menos adherente. Se abre la fascia transversalis y el
peritoneo.
Para lograr mayor exposición se puede seccionar una parte de la vaina
del músculo recto contralateral.
Se coloca la mesa en flexión. Drenaje por contraabertura. La pared se
cierra en tres planos con catgut crómico 1 o monofilamento 0 o 1, el
primero tomando el peritoneo, fascia transversalis y hoja posterior de la
vaina de los rectos, el segundo engloba los músculos oblicuos y recto ante-
rior y el tercero solamente la hoja anterior de la vaina de los rectos.
-Incisión abdominal transversa baja (Pfannenstiel)
Paciente en posición supina, hiperextendida. Preparación del campo
operatorio, desde los muslos hasta la cavidad torácica.
Se efectúa una incisión semilunar simétrica, de concavidad superior, a
un través de dedo por arriba del pubis, sobrepasando (3 a 4 cm) ambos
bordes externos de los rectos anteriores (Fig.Nº10g). Se incide el T.C.S.
y luego la vaina de los rectos anteriores y 3 a 4 cm. de los músculos
oblicuos mayor y menor, evitando los vasos epigástricos. Se toman con
pinzas el borde superior de la vaina y se libera de la cara anterior de los
rectos anteriores, en forma amplia, de la misma manera se libera el borde
inferior de la vaina, aunque unos pocos centímetros. Se separan ambos
9Anatomía Quirúrgica y Vías de Acceso en Urología
músculos rectos en la línea media.
Drenaje por contraabertura. Aproximación de ambos rectos con catgut
simple. Cierre de la vaina y músculos oblicuos con puntos separados de
catgut crómico 1 o monofilamento 0 o 1.
-Incisiones escrotales:
Luego de una anestesia adecuada (general, espinal o local), de prepa-
rar la piel y el campo operatorio, previa colocación de una sonda vesical
en caso de necesidad, se realiza una incisión escrotal antero-externa -
transversal, oblicua o vertical- mientras el ayudante mantiene al testículo
presionado e inmovilizado contra la piel, entre los vasos sanguíneos super-
ficiales visibles, del tamaño necesario, según la patología a tratar (Fig.11).
Se profundiza la incisión a través del dartos y de los planos cremastéricos
hasta alcanzar la túnica vaginal del testículo. Se debe realizar una cuida-
dosa y prolija hemostasia. El drenaje quirúrgico por contraabertura no
siempre es necesario. El cierre se puede realizar en 1 o 2 planos con
catgut simple con posterior vendaje compresivo.
Estas incisiones están indicadas en drenajes escrotales, hidroceles,
traumatismos testiculares, orquiectomías simples, biopsas testiculares,
epididimectomías, quistes de cordón o epididimarios, etc.
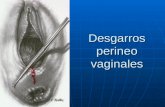
-Incisiones perineales:
Luego de una anestesia adecuada (general, espinal o local), se coloca
al paciente en posición de litotomía y de preparar la piel y el campo
operatorio, previa colocación de una sonda vesical en caso de necesidad,
se pueden realizar en el periné incisiones verticales, transversas, en forma
de U o U invertida, en forma de V o V invertida, etc (Fig.12). Es
utilizada principalmente para la cirugía uretral o la prostatectomía radi-
cal.
Se efectúa una incisión en piel y el T.C.S, luego se incide la fascia de
Colles y se expone el músculo bulocavernoso. Se lo secciona en la línea
media para llegar al bulbo de la uretra y realizar la plastia necesaria.
Se realiza una meticulosa hemostasia y se puede colocar una lámina
de drenaje. Cierre por planos con monofilamento 0 o 00.
-Incisiones vaginales:
Luego de una anestesia adecuada (general, espinal o local), se coloca
al paciente en posición de litotomía y de preparar la piel y el campo
operatorio, previa colocación de una
sonda vesical en caso de necesidad, se puede realizar sobre la pared
vaginal una incisión vertical media o lateral, en forma de U o U invertida
(Fig.Nº13). Se coloca un espéculo vaginal posterior y se fijan los labios
lateralmente. Se puede inyectar 5 a 10 cc de solución fisiológica bajo la
pared vaginal antes de realizar la incisión. Se diseca a punta de tijera la
pared vaginal, liberando el colgajo o en sentido lateral (según cirugía a
efectuar). Se incide la fascia parauretral, y en dirección al pubis se conti-
núa con la disección hasta encontrar la fascia endopélvica. Digitalmente
se completa la disección movilizando la uretra. En caso de que se trate de
una fístula vésico-vaginal, luego de liberar la pared vaginal, se reseca el
orificio vaginal de la fístula, separando la pared vaginal de la vesical, las
cuales son cerradas por planos con monofilamentos, pata finalizar se cie-
rra la pared vaginal, con catgut, sepultando los planos anteriores.
BIBLIOGRAFÍA
1. Anatomía Humana. Latarjet-Ruiz Liard
2. Anatomía descriptiva, topográfica y funcional. Alain Bouchet-
Jacques Cuilleret
3. Anatomía Humana. Rouviere
4. Anatomía Topográfica. L. Testut-O. Jacob
5. Campbell Urología. Walsh-Retik-Stamey-Vaughan
6. Operative Urology. F. Marshall MD
7. Campbell‘s Urology. Walsh-Retik-Stamey-Vaughan
8. Atlas de Cirugía Urológica. F. Hinman
9. Cirugía Urológica Reconstructiva. J.A. Libertino-L. Zinman
1.- El retroperitoneo es dividido topográficamente en:
a) .......... Superior e inferior
b) .......... Superficial y profundo
c) .......... Lateral y medio
d) .......... Todas las respuestas son correctas
2.- La región pelviana está dividida en pelvis mayor y menor, este límite
está dado por:
a) .......... La eminencia ileo -pectínea
b) .......... El estrecho superior de la Pelvis
c) .......... La cresta ilíaca
d) .......... Ninguna respuesta es correcta
3.- La glándula suprarrenal derecha es irrigada por:
a) .......... Un pedículo superior dependiente de la diafragmática
inferior y otro inferior, colateral de la aorta
b) .......... Un pedículo superior dependiente de la diafragmática
inferior, uno medio colateral de la aorta y otro inferior
dependiente de la arteria renal o de la aorta
c) .......... Un pedículo único dependiente de la arteria renal
d) .......... Ninguna respuesta es correcta
4.- ¿A qué región anatómica pertenece el músculo elevador del ano?
a) .......... Es un músculo de la región perineal y forma parte del
piso pélvico
b) .......... Es uno de los músculos que cubre la fosa ilíaca interna
c) .......... Es uno de los elementos musculares que cierran el aguje-
ro obturador
d) .......... Ninguna respuesta es correcta
5.- ¿Cuál de las siguientes vías de acceso es útil para abordar un tumor
suprarrenal de 3,5 cm.?
a) .......... Incisión mediana, supra- infraumbilical
b) .......... Incisión intercostal extraperitoneal y extrapleural entre X
y XI+ costilla
c) .......... Incisión posterior vertical
d) .......... Todas las respuestas son correctas
6.- Indique en cuantas porciones topográficas está dividida la uretra
masculina
(................................................................................................)
7.- ¿A qué corresponden los siguientes límites anatómicos? Hacia aba-
jo el piso pelviano, lateralmente las láminas sacrorrecto-
genitopubianas, por delante la aponeurosis umbilicoprevesical, por
detrás la aponeurosis prostatoperitoneal y por arriba el peritoneo
a) .......... Celda vesical
b) .......... Celda prostática
c) .......... Espacio de Retzius
d) .......... Todas las respuestas son correctas
Apellido y Nombre: ..................................................................................N°. inscripto: .................................
Dirección: ................................................................................................Código: ........................................
Ciudad: .............................................................. Provincia: ..........................................................................
Tel. ó fax: ............................................................ E-mail: ..............................................................................
Preguntas de Evaluación
El presente fascículo contiene el cuestionario de preguntas correspondientes al MODULO I: ANATOMIA QUIRURGICA Y VIAS
DE ACCESO EN UROLOGIA.
El médico deberá registrar en él las respuestas elegidas y remitir la hoja por correo o fax al Comité de Educación Médica Continua, Sociedad
Argentina de Urología, Pasaje de la Cárcova 3526, (1172) Buenos Aires. Tel./fax : 4963-8521/4336/4337.
El requisito para aprobar el módulo consistirá en contestar correctamente por lo menos el 75% del total de las preguntas, para ello tendrá un
máximo de 60 días a partir del momento en que recibió el fascículo. Luego de ese lapso en uno de los próximos fascículos figurarán las
respuestas correctas, de esta manera el médico podrá realizar su autoevaluación e ir comprobando los resultados de su aprendizaje.
Cualquier consulta y/o aclaración en relación con las preguntas, dirigirse a la dirección indicada previamente.