Patologías bucales y faringoamigdalitis aguda supurada. Rodrigo Fonseca. Dr. Guillermo Fonseca
-
Upload
lucia-flores-lazo -
Category
Health & Medicine
-
view
91 -
download
2
Transcript of Patologías bucales y faringoamigdalitis aguda supurada. Rodrigo Fonseca. Dr. Guillermo Fonseca
DEFINICIÓN
Proceso inflamatorio de la faringe en sus 3 sectores con prevalencia en la orofaringe, debido a la existencia de las amígdalas palatinas; causada por una gran variedad de agentes virales y bacterianos.
ETIOLOGÍA
Streptococcus pyogenes
Cada vez es mas frecuente H. influenzae, estafilococos.
S. grupo C y G
Fusobacterium necrophorum
EPIDEMIOLOGÍA
Los virus causan alrededor del 75% de los casos de faringitis aguda, entre los cuales destacan: Rhinovirus(~20%) y coronavirus.
Es importante destacar que la gran mayoría de las FA en menores de 3 años son de origen viral.
Faringitis bacteriana por S. pyogenes causa ~5-10% de faringitis aguda en adultos.
Faringitis estreptocócica del grupo A (5-36% de casos) es mas bien una enfermedad de niños de 5-15 años de vida.
No es frecuente en menores de 3 años.
FISIOPATOLOGÍA Las amígdalas palatinas corresponden a tejido linfático
encapsulado, cubierto por un epitelio plano estratificado.
La arquitectura amigdalina se basa en criptas, que aumentan el área de contacto con antígenos y centros germinales. En la base de las criptas amigdalinas se encuentran las células M, especializadas en el transporte de antígenos. El linfoepitelio que recubre las criptas capta los antígenos y lo traspasa al folículo, que funciona como un compartimento linfático adicional. El área interfolicular está poblada por linfocitos T y células dendríticas. En el centro germinal se produce la selección de los linfocitos B más eficaces. Dentro de las amígdalas las células presentadoras de antígeno lo procesan y presentan asociado a una molécula de histocompatibilidad mayor y una señal coestimuladora, a un linfocito T (CD4 Helper). Esto activa al linfocito, estimula producción de citoquinas como IL-12 y TNFα Faringoamigdalitis.
FISIOPATOLOGÍA
Las amígdalas son más activas en la infancia con involución hacia la adolescencia
Grado I: entre 0 y 25% (un cuarto) Grado II: entre 25 y 50% (dos cuartos) Grado III: entre 50 y 75% (tres cuartos) Grado IV: entre 75 y 100% (cuatro cuartos)
SÍNTOMAS
Dolor espontáneo o abrupto localizado en el cuello, o de odinofagia con irradiación a oidos.
Fiebre
Escalofríos, cefalea y anorexia.
SIGNOS
Eritema faríngeo difuso.
Amígdalas eritematosas con exudado confluente blanquecino-amarillento (50-90% de los casos).
Petequias y/o lesiones anulares (“donuts”) en paladar blando, úvula o faringe posterior.
Úvula edematizada.
Adenopatía cervical anterior dolorosa al tacto (ángulo de la mandíbula; 30-60% de los casos).
Es frecuente la esplenomegalia.
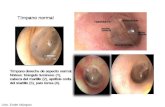
DIAGNÓSTICO
Clínico + cultivo faríngeo +sospecha epidemiológica.
El cultivo faríngeo es el gold standard en el diagnóstico de amigdalitis por Streptococos, con una sensibilidad de un 90 a 95% y especificidad de un 99%. El resultado está disponible 48 a 72 horas.
El test de detección rápida de estreptococo (test pack; ~10 min) tienen una especificidad mayor al 95% (un test positivo no requiere confirmación con cultivo), pero una sensibilidad entre un 60 y 85% (un test negativo requiere por lo tanto confirmación con cultivo o el descarte de infección estreptocócica). Lamentablemente, estos test, muchas veces, no se encuentran disponibles en países subdesarrollados.
DIAGNÓSTICO
Cuando el score es 2 o 3 puntos hay un gran controversia. En EEUU y algunos países europeos, donde la incidencia de Fiebre reumática es poca, se procede a hacer las pruebas de laboratorio y se prescribe antibióticos siempre y cuando el resultado sea positivo. Sin embargo, en Brasil(país de estudio) y otro países subdesarrollados, donde la incidencia de F.R. es alta, ante estos scores y el juicio clínico, se recomienda la antibioticoterapia.
DIAGNÓSTICO DIFERENCIAL
Mononucleosis infecciosa
Adenovirus
Herpangina (coxsackievirus A) Algunos síntomas típicos de infección vírica aguda (coriza,
congestión nasal, disfonía o afonía, tos, conjuntivitis, diarrea y aftas) deben hacernos pensar que etiología no es estreptocócica.
Difteria
Leucemia
Angina de Plaut-Vincent
TRATAMIENTO
Acute S. pyogenes pharyngitis is often a self-limiting disease. Fever usually resolves within 3-5 days and sore throat resolves in 1 week. Antibiotics help to reduce the severity and duration of symptoms, limit disease spread, and prevent suppuration.
Antibióticos son efectivos en prevenir F.R.
TRATAMIENTO
Pacientes no alérgicos a la penicilina. Cualquiera de los siguientes:
Penicilina V (fenoximetilpenicilina potásica) vía oral, durante 10 días: < 12 años: 250 mg cada12 horas > 12 años: 500 mg cada doce horas. F. presentación: Comprimidos: 500.000-1.000.000-1.500.000 U.I.
Penicilina G benzatina, en inyección única intramuscular : < 27 kg: 600.000 U > 27 kg: 1.200.000 U. F. de presentación: F.A.: 1.200.000 - 2.400.000 U.I.
Amoxicilina, durante 10 días: 50 mg/kg/día c/ 12 ó 24 horas o 750 mg/día en una dosis en niños mayores de 4 años. En adultos 500 mg cada 8 hrs. F. de presentación: Comprimidos: 250-500 mg.
TRATAMIENTO
Los macrólidos son otra opción, se ha verificado que un régimen de azitromicina por 3-6 días tiene el mismo efecto que el régimen de penicilinas de 10 días.
Sin embargo, el continuo aumento de la resistencia a los macrólidos por parte de S. pyogenes ha disminuido su uso.
TRATAMIENTO
En episodios recurrentes de faringoamigdalitis aguda supurativa por S. pyogenes, falla a tratamiento inicial o con antecedentes de antibioticoterapia dentro de las últimas 4-6 semanas, el tratamiento sugerido es:
1. Amoxicilina-ácido clavulánico, durante 10 días: 40mg/kg/día cada 12 hrs. En adultos 1 comprimido (875/125) cada 12 hrs. F. de presentación: Comprimidos: amoxicilina 500 mg + ác. clavulánico 125 mg
2. Cefuroxima, durante 10 días: 125 mg cada 12 hrs. En adultos 250 mg cada 12 hrs. F. de presentación: F.A.: 750-1500 mg
TRATAMIENTO SINTOMÁTICO
Anti-infl ammatory agents such as ibuprofen, and diclofenac, or analgesic agents such as paracetamol can reduce severe symptoms and high fever.
Corticoides sistémicos deben de tomarse en cuenta en cuadros mas severos: e.g., a score of 3-4 points in the Centor criteria.
DEFINICIÓN
Enfermedad infecciosa inflamatoria de tipo vírico, que se caracteriza por la aparición de lesiones cutáneas formadas por pequeñas vesículas agrupadas en racimo y rodeadas de un aro rojo.
ETIOPATOLOGÍA
La infección herpética por herpes virus de tipo I
Tiene un primer contacto con el organismo (primoinfección), que ocurre en la infancia o adolescencia.
Esta primera infección suele ser asintomática, ocasionalmente puede existir una gingivoestomatitis y raramente hay una enfermedad más importante como infección respiratoria, erupción variceliforme de Kaposi o queratoconjuntivitis.
Las recidivas de la infección vírica por herpes virus de tipo I se localizan habitualmente en el borde libre del labio o región perioral
La infección por herpes virus tipo II
Infección adquirida venérea aunque puede ser contraída de la madre durante el parto (herpes neonatal).
La aparición de nuevas lesiones en mucosa oral, anal, cutánea o genital puede ser provocada tanto por reactivación como por nueva
infección.
En situaciones de inmunodeficiencia, la infección herpética es más frecuente, difícil de autolimitar y grave
EPIDEMIOLOGÍA
Reservorio y huésped: El hombre
• VHS-1 Niños 90%• Contacto interpersonal (saliva)• Subclínica o gingivoestomatitis• Adultos tienen Ac.
VHS-1
• Púberes• Transmisión venérea
VHS-2
El virus inicia la infección en las
membranas de las mucosas
se replica en las células
mucoepitelilales originando infección
lítica
se disemina a las células adyacentes y neuronas que inervan el sitio donde se inició
la infección aguda.
La infección latente en la neurona no produce daño aparente, pero
diferentes estímulos la pueden reactivar.
Una vez reactivado, el virus se multiplica, viaja a
lo largo del nervio en forma centrifuga y
ocasiona lesión en la terminal del nervio
por lo tanto todas las recidivas se producen en el mismo sitio.
La expresión del genoma se requiere para la
reactivación, pero no para el establecimiento
de la latencia.
El mecanismo para su establecimiento se desconoce, sin
embargo.
Contacto directo con material infectado
Periodo de primoinfección de 3 – 20
días
Virus se instala en ganglios dorsales del nervio sensitivo de la
zona de la lesión
Infecciones recurrentes Activado por:
Radiación solarFibre
EstrésEnfermedades agudas
MedicamentosProceso inmunosupresor
SIGNOS Y SÍNTOMAS
Los síntomas pueden ser leves o graves. Generalmente aparecen de una a tres semanas después de que usted entra en contacto con el virus. Pueden durar hasta tres semanas.
Los síntomas de aviso incluyen: Comezón en los labios o en la piel alrededor de la boca
Ardor cerca de los labios o la zona de la boca
Hormigueo cerca de los labios o la zona de la boca
Antes de que aparezcan las ampollas, usted puede tener: Dolor de garganta
Fiebre
Inflamación de ganglios linfáticos
Dolor al tragar
Se pueden formar ampollas o un salpullido en: Encías
Labios
Boca
Garganta
Tener muchas ampollas se denomina "brote". Usted puede tener: Ampollas rojas que se rompen y supuran (sale líquido).
Ampollas pequeñas llenas de líquido amarillento y claro.
Varias ampollas pequeñas que pueden crecer juntas y formar una ampolla grande.
Una ampolla que se pone amarilla y costrosa a medida que sana, y finalmente se convierte en piel rosada.
EXÁMENES AUXILIARES
El diagnóstico de laboratorio económico y rápido se realiza mediante la prueba de Tzank que consiste en hacer una impronta de las células y teñirlas con el colorante de Wright o Giemsa, y observar células fusionadas con varios núcleos, sincitios, así como inclusiones nucleares de Cowdry. No es posible confirmar la presencia del virus por medio de esta técnica ya que otros virus producen el mismo efecto en las células, inclusive el VVZ
Actualmente se hace uso de técnicas inmunoenzimáticas, biológicas, bioquímicas y de biología molecular para detectar anticuerpos o antígenos virales. La detección de anticuerpos solo es de utilidad para detección de la primo infección y estudios epidemiológicos
DIAGNÓSTICO Y DIAGNÓSTICO DIFERENCIAL
El diagnóstico se hace sobre la base de la apariencia de la lesión o un cultivo del virus en la misma. En el momento del examen físico también se puede encontrar agrandamiento de los ganglios linfáticos del cuello o la ingle.
TRATAMIENTO
Tratamiento episódico intermitente de las infecciones primarias iniciales de herpes simple labial:
En los casos moderados y graves, para los episodios no complicados de herpes oral primario en personas sanas se recomienda el tratamiento antiviral. Cuanto antes se inicia más efectivo es el tratamiento, aunque su iniciación tratamiento precoz no ha demostrado disminuir las recurrencias.
Infecciones recurrentes. El uso intermitente de antivirales orales es efectivo cuando se inicia dentro de las 48 horas del brote
COMPLICACIONES
Las siguientes complicaciones pueden presentarse, aunque son infrecuentes:
Deshidratación y dolor intenso,
Infecciones oculares,
Infecciones graves de la piel, generalmente en personas con enfermedades subyacentes de la piel como eczema.
Se puede presentar una infección secundaria por herpes en el ojo, denominada queratoconjuntivitis herpética, la cual es una situación de emergencia que puede llevar a la ceguera.
LIQUEN PLANO ORAL
el Liquen Plano Bucal es una enfermedad inflamatoria, crónica y recurrente que afecta con frecuencia a la mucosa bucal, uñas y pelo.
EPIDEMIOLOGIA
Personas de edad media Afecta 0,2 – 1,9 % de la poblacion Se asocia a otras enfermedades autoinmunes y
hepatitis C Relacion hombre – mujer: 1 – 4 Entre los 30 – 70 años
ETIOLOGÍA
Causa desconocida
Factores predisponentes: prótesis, alcohol tabaco, placa bacteriana, diabetes, hormonales, artritis, hepatitis C cronica
CUADRO CLINICO
"Las 5 P`s": Pápulas y Placas, Poligonales, Pruríticas, Pigmentadas.
Sitios mas afectados: muñeca y tobillos
Formas de predominio blanco: asintomaticas
Formas de predominio rojo: prurito
Afecta: lengua, encias, piel, genitales y esofago
La forma reticular: es la presentación más común y se manifiesta como pinceladas blanquecinas en la mucosa conocidas como estrías de Wickham o como pápulas más pequeñas (areas de gránulos arenosos). Las lesiones bilaterales y por lo general asintomáticos. Ocasionalmente se localizan en las encías aunque por lo general se ubican a los lados de la lengua o en el interior de las mejillas.
Ocasionalmente se presenta en forma de vesículas llenas de fluido que se proyectan de la superficie de la mucosa.
La forma erosiva: se presenta como áreas de eritema, rojizas que se ulceran y son frecuentemente incómodas. Una placa fibrinosa o seudomembranosa cubre la ulcera. La erosión del epitelio puede ocurrir en varias zonas de la boca o bien en solo una, como en las encías, donde se asemejan a una gingivitis descamativa. Las estrías de Wickham pueden verse cercanas a las zonas ulceradas las cuales tienden a la transformación maligna.
DIAGNÓSTICO
Criterios clínicos:
Presencia de lesiones bilaterales y simétricas
Presencia de estriado blanco retículo – papular
Lesiones erosivas atróficas, ampollares y en placas
Criterios histológicos:
Infiltrado 9nflamatoio yuxtaepitelial en banda
Signos de degeneración hidrópica del estrato basal.
Ausencia de displasia epitelial.
DIAGNÓSTICO DIFERENCIAL
Reacción medicamentosa liquenoidea
Lupus eritematoso discoide
Estomatitis ulcerativa crónica
Pénfigo vulgar
Leucoplasia oral
Queratosis
TRATAMIENTO
Esteroides de vía oral o tópicos.
Retinoides orales (una derivado de la vitamina A).
Medicamentos inmunosupresivos.
Hidroxicloroquina.
Tacrolimus.4
Dapsona.
40-80 mg/día de prednisona diarios,
DEFINICIÓN
Alteraciones patológicas de la encía (gíngiva); en su mayoría son de tipo inflamatorio y puede evoluciona a periodontitis.
La gingivitis es un cuadro inflamatorio muy común que afecta a la encía.
SANO GINGIVITIS
DIAGNÓSTICO
Presentar placa bacteriana que inicia o exacerba la severidad de la lesión.
Ser reversibles si se eliminan los factores causales.
Por tener un posible papel como precursor en la pérdida de inserción alrededor de los dientes.
Clínicamente se aprecia una encía inflamada, con un contorno gingival alargado debido a la existencia de edema o fibrosis, una coloración roja o azulada, una temperatura sulcular elevada, sangrado al sondaje y un incremento del sangrado gingival.
TRATAMIENTO
Si el principal factor etiológico de todos estos cuadros es la presencia de acúmulos de placa, su eliminación mecánica será la base del tratamiento que debemos ofrecer a los pacientes.
En el caso de los agrandamientos gingivales, la eliminación de placa ha demostrado ser insuficiente en la resolución del cuadro, por lo que habrá que optar por hacer un recontorneado quirúrgico de la encía
DEFINICIÓN
La Estomatitis Aftosa Recidivante (EAR), conocida vulgarmente como “aftas”.
La palabra afta procede del término griego “Aphtay” y significa quemadura.
Se trata de una lesión elemental elevada de contenido líquido, claro, que se localizan en el epitelio y que generalmente no dejan cicatriz
EPIDEMIOLOGÍA
Se considera que afectan a un 20% de la población general en algún momento de la vida. El 50 % de los que padecen aftas las presentan antes de los 20 años. Preferencia por el sexo femenino, nivel socioeconómico alto y parece ser que afectan de menor manera a sujetos de raza negra y a árabes. Aparecen en cualquier época del año aunque con ligero predominio en primavera y otoño.
ETIOPATOGENIA
La etiología aún sigue siendo desconocida. Se le atribuye una causa multifactorial.
En el consenso del 2003 hablan, por un lado, de una posible base genética e historia familiar y por otro, de unos factores predisponentes como el trauma, el estrés, determinados alimentos, desequilibrio hormonal y tabaco.
TRATAMIENTO
Una vez establecido el diagnóstico de afta (EAR) y conocida la relación con un agente desencadenante o una deficiencia, el primer paso será la corrección del mismo.
Local: Antisépticos: Digluconato de Clorhexidina, en concentración al 0’12-
0’20 % como colutorio o en forma de gel al 1%.
Corticoides tópicos: Propionato de Clobetasol al 0’025%.
Sistémicos: Corticoides: cuando los medicamentos locales hayan fracasado.
Prednisona en tabletas de 20 mg, 2 diarias durante 5 días y luego 1 diaria durante una semana más.
DEFINICIÓN
Lesión predominantemente blanca de la mucosa oral que no puede ser caracterizada como ninguna otra lesión, ni clínica ni histopatológicamente, y que tiene tendencia a la transformación maligna.
EPIDEMIOLOGIA
La distribución por sexos varía según la diferente distribución del hábito tabáquico, aunque puede unificarse en un 3:1 más frecuentemente en hombres que en mujeres.
En los países desarrollados la leucoplasia parece afectar a individuos entre la cuarta y séptima década de la vida. En países en desarrollo, la aparición de este tipo de lesiones se adelanta entre 5-10 años
ETIOPATOGENIA
El consumo de tabaco es el factor predisponente más común en el desarrollo de leucoplasias orales, aunque una pequeña proporción de ellas no se asocian con una causa conocida.
Alcohol parece tener efecto sinérgico con el tabaco.
Existen algunos casos en que la etiología de la leucoplasia es desconocida. Estos casos suponen entre un 4.2% y un 26% y se conocen como leucoplasias idiopáticas
TRATAMIENTO
1. Modificación de hábitos del paciente: Abandono de tabaco y alcohol.
2. Tratamiento tópico:
Los principios activos más utilizados en aplicación tópica son el ácido retinoico y la bleomicina. El ácido retinoico debe aplicarse en orabase al 0,1% de 3-4 veces al día. El sulfato de bleomicina se pauta al 1% en dimetilsulfóxido. Su aplicación se realiza con torundas de algodón (manteniéndose 5 minutos en contacto), una vez al día, durante 2 semanas. Con este tratamiento se consigue una reducción de la lesión y una disminución o desaparición de la displasia entre el 50-95% de los pacientes tratados
TRATAMIENTO
3. Tratamiento quirúrgico
En las leucoplasias con displasia, la técnica más recomendada es la cirugía con control de los márgenes. Su porcentaje de recurrencia se estima entre 10-20% y está en relación con la localización en suelo de boca y con la presencia de displasia
DEFINICIÓN
es un tumor de glándulas salivales accesorias, que aparece como pseudoquiste, resultante de la acumulación de saliva en el tejido conjuntivo, con motivo de la degeneración del tejido salival
Clínicamente, la ránula es unilateral, ovoide, situada entre la lengua y el maxilar inferior, puede alcanzar gran volumen, es transparente y violácea.
es de consistencia blanda y puede alcanzar de 2 a 5 cm de diámetro; a la palpación muestra su contenido líquido sin gran presión
ETIOLOGÍA
Obstrucción del conducto salival
Traumatismos
Presencia de sialolito (carbonato, fosfato cálcico)
EPIDEMIOLOGÍA
la glándula mas afectada es la glándula sublingual. Sin embargo, pueden estar involucradas la glándula submandibular y las glándulas salivales menores.
CLÍNICA
Masa de tejido blando unilateral en el piso de la boca.
Aspecto de color azul que se compara con el vientre de la rana.
Múltiples tamaños pudiendo desplazar a la lengua. En la Rx se puede apreciar el sialolito
TRATAMIENTO
Escisión quirúrgica, drenaje, marsupializacion, extirpación de la ránula y la glándula salival