Contenido€¦ · · 2013-05-18Anatomia del riñon .....6 25.1.3. Procesos de formación de la...
Transcript of Contenido€¦ · · 2013-05-18Anatomia del riñon .....6 25.1.3. Procesos de formación de la...

1

2

3
Contenido
Tema 25. Procesos de formación de orina. ............................................................................................................... 5
25.1. Fisiología renal ....................................................................................................................................................... 5
25.1.1. Funciones de los riñones................................................................................................................................ 5 25.1.2. Anatomia del riñon ........................................................................................................................................ 6 25.1.3. Procesos de formación de la orina ............................................................................................................. 7
25.2. Filtración glomerular: barrera de filtración glomerular .................................................................................. 8
25.2.1. Barrera de filtración glomerular ................................................................................................................... 8 25.2.2. Tasa o velocidad de filtración glomerular (TFG o VFG) .......................................................................... 9
25.3. Flujo sanguíneo renal ......................................................................................................................................... 10
25.4. Regulación de la filtración glomerular y el flujo sanguíneo renal ............................................................. 10
25.4.1. Mecanismos de autoregulación ............................................................................................................... 10 25.4.2. Mecanismos de regulación nerviosa ........................................................................................................ 11 25.4.3. Mecanismos de regulación hormonal ..................................................................................................... 12
25.5. Concepto de aclaramiento ............................................................................................................................ 12
Tema 26. Mecanismos de reabsorción y secreción tubulares ............................................................................. 15
26.1. Reabsorción tubular ........................................................................................................................................... 15
26.2. Secreción ............................................................................................................................................................. 17
26.2.1. Transporte tubular máximo ......................................................................................................................... 18
26.3. Regulación hormonal del transporte de sodio y agua. Otras hormonas renales .................................. 19
26.4. Producción de orina concentrada y diluida ................................................................................................ 21
26.5. Transporte, almacenamiento y eliminación de orina ................................................................................. 23
26.6. Reflejo de micción ............................................................................................................................................. 23
Tema 27. Evaluación de la función renal. Análisis de orina .................................................................................. 25
27.1. Composición de la orina normal ..................................................................................................................... 25
27.2. Urianálisis .............................................................................................................................................................. 25
27.3. Características de la orina normal .................................................................................................................. 25
27.4. Constituyentes anormales de la orina ............................................................................................................ 26
27.5. Sedimento urinario ............................................................................................................................................. 27
27.6. Estimación del filtrado glomerular ................................................................................................................... 27
27.7. Pruebas de función tubular .............................................................................................................................. 28
Exámenes de años anteriores ................................................................................................................................... 30
Bibliografía ................................................................................................................................................................... 34

4

5
TEMA 25. PROCESOS DE FORMACIÓN DE ORINA.
25.1. FISIOLOGÍA RENAL
La función principal de los riñones está directamente relacionada con el mantenimiento del volumen y la
composición de los compartimentos líquidos corporales. También se encarga de la eliminación de materiales
de desecho del metabolismo y de productos tóxicos endógenos o exógenos.
¿Cómo lo hace? Controlando la eliminación de
agua y electrolitos y la eliminación de productos tóxicos
y de desecho, mediante una serie de procesos que
darán lugar a la formación de orina. Los procesos
básicos en la formación de orina son:
1. Filtración
2. Reabsorción
3. Secreción
4. Excreción
Este capítulo describe la anatomía funcional del
riñón y estudia los procesos básicos que lleva a cabo,
basados en la regulación del volumen y concentración
de líquidos y electrolitos.
25.1.1. FUNCIONES DE LOS RIÑONES
La función principal del sistema renal es el mantenimiento de los valores normales del volumen del LEC y
de la osmolaridad de los distintos compartimentos equilibrando para ello las entradas de electrolitos y agua
con las pérdidas por orina. Por otro lado, el riñón contribuye a mantener la homeostasia general de los tejidos
a través de la regulación del pH y la osmolaridad. Todas estas funciones del riñón, aunque están altamente
relacionadas entre sí, pueden ser agrupadas en los siguientes apartados:
1. Regulación del equilibrio hídrico (H2O) y electrolítico. Regulan la concentración plasmática de
numerosos iones, incluyendo Na+, K+, Ca2+, Mg2+, Cl-, HCO3-, PO4
3- y SO42-.
2. Regulación del pH. El pH del plasma está determinado por la concentración de hidrogeniones (H+)
existentes en el mismo. Si el LEC es demasiado ácido los riñones eliminarán el exceso de H+ y
conservarán iones HCO3-, que actúan como tampones. Si por el contrario, el pH es alcalino se
conservarán los H+ y se eliminarán los HCO3-.
3. Regulación del volumen del líquido extracelular y de la presión arterial. Cuando el volumen del líquido
extracelular (LEC) disminuye, la presión arterial también se reduce. Si ambos disminuyen demasiado, el
cuerpo no puede mantener el flujo sanguíneo adecuado para irrigar el cerebro y otros órganos
esenciales. Los riñones trabajan en conjunto con el aparato cardiovascular para lograr que la presión
arterial y la perfusión tisular se mantengan dentro de valores aceptables.
4. Regulación de la osmolaridad. El cuerpo integra el funcionamiento renal con ciertos
comportamientos, como la sed, para mantener la osmolaridad de la sangre en torno a 290 mOsm.
5. Excreción de los productos de desecho y sustancias extrañas. Los riñones eliminan dos tipos de
sustancias; unas son las resultantes del metabolismo, como por ejemplo: La urea (proteínas), ácido
úrico (purinas), creatinina (creatina), bilirrubina (Hb), metabolitos hormonas, etc. Otras son sustancias
extrañas como los fármacos (penicilina) y compuestos extraños (sacarina) o toxinas.

6
6. Producción de hormonas y gluconeogénesis. Los riñones no son una glándula endocrina propiamente
dicha, sin embargo conviene resaltar esta función ya que estos se encargan de sintetizar la hormona
eritropoyetina y la renina, una hormona implicada en la regulación del balance hídrico y salino.
Además, las enzimas renales ayudan a convertir la vitamina D3 en una hormona que regula el
equilibrio del Ca2+.
25.1.2. ANATOMIA DEL RIÑON
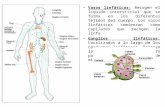
El sistema renal está compuesto por dos riñones que son órganos con forma de alubia localizados detrás
de la cavidad peritoneal. Los riñones están unidos a la vejiga urinaria por un par de tubos llamados uréteres.
La vejiga urinaria se conecta con el exterior a través de un único tubo llamado uretra. La superficie cóncava
de cada riñón está orientada en la zona media hacia la columna vertebral. En el centro de esta superficie
hay una ranura longitudinal llamada hilio desde dónde entran o salen al riñón diversas estructuras como los
vasos sanguíneos, nervios, vasos linfáticos y los uréteres.
En un corte longitudinal del riñón pueden identificarse dos zonas: una zona externa que se denomina
corteza y una interna que se llama médula. La médula está compuesta por varias estructuras piramidales que
se conocen como pirámides renales en las que se distingue una parte externa, que se localiza cerca de la
corteza y una interna que forma los vértices de
las pirámides que se llaman papilas. Cada
pirámide medular puede dividirse en una zona
exterior (adyacente a la corteza) y en una zona
interior que incluye la papila. Cada papila se
continúa en un cáliz menor que tiene forma de
copa. Varios cálices menores se agrupan y
forman un cáliz mayor. Los cálices mayores se
unen en la pelvis renal que constituye el extremo
superior del uréter. La orina sale de forma
continua desde los extremos de las papilas que la
drenan al cáliz menor, desde ellas al mayor y
finalmente a la pelvis renal. Desde la pelvis renal
fluye a través de los uréteres para llegar a la
vejiga urinaria almacenándose antes de su
liberación por medio de la uretra.
Microscópicamente la corteza y la médula renales están formadas por unos túbulos llamados nefronas.
Las nefronas constituyen las unidades funcionales del riñón. Existe un promedio de un millón de nefronas en el
riñón humano.
Elementos vasculares del riñón. La sangre ingresa al riñón a través de la arteria renal antes de circular por
las pequeñas arterias y luego por las arteriolas de la corteza. La sangre circula desde la arteriola aferente
hacia el interior de una red de capilares con forma de ovillo conocida como glomérulo. La sangre que sale
del glomérulo ingresa a la arteriola eferente y luego a un conjunto de capilares peritubulares que rodean a
los túbulos. En las nefronas yuxtamedulares, los largos capilares peritubulares que llegan hasta el interior de la
médula se denominan vasos rectos. Por último, los capilares renales se unen para formar las vénulas y venas
de pequeño calibre, que transportan la sangre hasta la vena renal para que abandone el riñón.
Elementos tubulares del riñón. La nefrona comienza con una estructura hueca, con forma de balón,
llamada cápsula de Bowman, que rodea al glomérulo. El endotelio del glomérulo se fusiona con el de la
cápsula de Bowman de manera tal que el líquido que se filtra en los capilares pasa directamente a la luz del
túbulo. La combinación de la cápsula de Bowman con el glomérulo se denomina corpúsculo renal.
Desde la cápsula de Bowman, el líquido filtrado fluye hacia el túbulo proximal, luego hacia el asa de
Henle, un segmento con forma de horquilla que llega en profundidad hasta la médula renal y luego retorna a

7
la corteza. El asa de Henle se divide en dos ramas, una rama descendente, delgada y una rama ascendente
que tiene un segmento grueso y otro delgado. Luego, el líquido pasa al túbulo distal. Los túbulos distales de
hasta ocho nefronas drenan en un único conducto llamado túbulo colector. (En conjunto, el túbulo distal y su
túbulo colector forman la nefrona distal). Varias nefronas distales adyacentes se unen en un conducto
colector común. Los túbulos colectores pasan desde la corteza a través de la médula y drenan en la pelvis
renal. Desde ésta, el líquido filtrado y modificado, ahora llamado orina, pasa al uréter para su excreción.
25.1.3. PROCESOS DE FORMACIÓN DE LA ORINA
Para que el riñón pueda eliminar los productos de desecho mediante la excreción de la orina y el
organismo pueda reutilizar la mayor parte del fluido que circula por la nefrona, es necesario que tengan lugar
toda una serie de procesos fisiológicos:
Filtración: es el movimiento de fluido desde la sangre hacia el lumen de la nefrona. La filtración se da
únicamente en la cápsula de Bowman. Una vez que el fluido ha entrado en el lumen de la nefrona, se
considera que no forma parte del cuerpo, por lo que, si no es reabsorbido, saldrá del mismo con la
orina.
Reabsorción: A medida que el filtrado se mueve por el túbulo de la nefrona, parte del material filtrado
en el lumen de la nefrona retorna al líquido intersticial y de ahí a la sangre de los capilares
peritubulares, en un proceso conocido como reabsorción.
Secreción: es el movimiento de moléculas desde la sangre hacia el líquido intersticial y de ahí hacia el
lumen. Tanto la secreción como la reabsorción son procesos que se dan a través del epitelio que
forma las paredes del túbulo de la nefrona. Aunque la filtración y la secreción provocan el movimiento
de sustancias en el mismo sentido, la secreción es más selectiva que la filtración, ya que utiliza
proteínas de membrana como transportadores para el movimiento de las sustancias y no una barrera
física de filtración en dónde el factor limitante es el tamaño molecular y carga de las partículas que se
transportan.
Excreción: Una vez que el filtrado alcanza el conducto colector, la composición del fluido no puede
modificarse más. El fluido, que se ha transformado en orina, pasa a través de la pelvis renal, alcanza los
uréteres y finalmente se acumula en la vejiga urinaria, desde dónde es excretado o eliminado fuera
del organismo mediante un proceso conocido como micción.

8
25.2. FILTRACIÓN GLOMERULAR: BARRERA DE FILTRACIÓN GLOMERULAR
La filtración glomerular es la salida de líquido (filtrado glomerular) desde los capilares glomerulares a la
cápsula de Bowman.
25.2.1. BARRERA DE FILTRACIÓN GLOMERULAR
La barrera de filtración consta de tres capas, que son el endotelio de los capilares glomerulares, la
membrana basal y la capa visceral de la cápsula de Bowman. Sin embargo, a pesar de su complejidad
estructural, esta barrera de filtración posee propiedades similares a las de los capilares sistémicos, siendo
permeable al agua y a solutos de pequeño tamaño: iones (Na+, K+, Cl-, HCO3-, H+, etc.) glucosa,
aminoácidos, algunas proteínas pequeñas, vitaminas y productos de desecho (urea, ácido úrico y
creatinina). Así mismo, la barrera de filtración glomerular posee una permeabilidad limitada a solutos de
mayor tamaño como proteínas grandes y lípidos y es completamente impermeable a los elementos celulares
de la sangre.
Las tres capas tienen una carga negativa por lo que las proteínas cargadas negativamente no pasan
aunque sean de tamaño inferior al poro, como por ejemplo la albúmina.

9
Las proteínas de forma circular (albúmina) pasarían más fácilmente que las elipsoides (hemoglobina).
25.2.2. TASA O VELOCIDAD DE FILTRACIÓN GLOMERULAR (TFG O VFG)
Se define como el volumen de plasma filtrado por los glomérulos de ambos riñones por minuto (125
mL/min = 180 L/día). Los factores que determinan la tasa de filtración glomerular (TFG) son:
Presión neta de filtración (PNF). Depende de las presiones a ambos lados de la barrera de filtración.
Coeficiente de filtración (Kf). Depende de la permeabilidad y del área de filtración de la barrera (Kf = P
x A).
TFG = Kf x PNF
Los capilares glomerulares tienen una Kf muy elevada debido a su mayor permeabilidad (son capilares
fenestrados) y a que su área de filtración es elevada (por la disposición de los capilares glomerulares). Por
tanto, la velocidad de filtración es más elevada que en los capilares de otras partes de la circulación.
Según el principio de Starling la velocidad y dirección del movimiento de líquidos está determinado por el
equilibrio de las presiones hidrostática (P) y oncótica (π). Para los capilares glomerulares la ecuación de
Starling puede reescribirse como:
TFG = Kf x PNF = Kf x [(PG + πB) – (PB + πG)]
Dónde TFG es la velocidad de filtración glomerular. Los subíndices C y B se refieren respectivamente a los
capilares glomerulares y al espacio de Bowman y Kf es el coeficiente de filtración.
En los túbulos renales la presión neta de filtración es negativa lo que significa que no hay filtración de
líquido sino reabsorción desde los túbulos renales a los capilares peritubulares.

10
25.3. FLUJO SANGUÍNEO RENAL
El corazón bombea 5-6 L/min de sangre, los riñones reciben aproximadamente el 20-25% del gasto
cardíaco, es decir, alrededor de 1 – 1,5 L/min de sangre (FSR). En un adulto normal, con hematocrito de 45%,
existe un flujo plasmático renal (FPR) de alrededor de 650 mL/min. Con este flujo plasmático renal, se produce
normalmente 125 mL/min (180 L/día) de filtrado glomerular (VFG o TFG). Sin embargo, de ese volumen
importante de líquido, solamente se excreta 1 – 1,5 L en la orina. Esto significa que el 96 - 99% del filtrado es de
nuevo reabsorbido hacia los capilares a medida que el fluido se mueve por la nefrona.
25.4. REGULACIÓN DE LA FILTRACIÓN GLOMERULAR Y EL FLUJO SANGUÍNEO RENAL
La regulación de la filtración glomerular tiene lugar a través de diferentes mecanismos que son por un
lado de autorregulación y por otro requieren de la participación del sistema nervioso y otros componentes
como hormonas y sustancias endógenas.
25.4.1. MECANISMOS DE AUTOREGULACIÓN
La autorregulación de la tasa de filtración
glomerular es un proceso de control local en el que el
riñón mantiene una TFG y un FSR relativamente
constante frente a fluctuaciones normales de la presión
arterial (entre 75 – 175 mm Hg). Este proceso no se
comprende totalmente pero se sabe que participan
numerosos mecanismos. La respuesta miogénica es la
capacidad intrínseca del músculo liso vascular de
responder a las variaciones de presión. La
retroalimentación tubuloglomerular es un mecanismo
de señalización paracrino a través del cual las
variaciones en el flujo del líquido que atraviesa el asa de Henle influyen en la TFG.
Respuesta miogénica. La respuesta miogénica de arteriola aferente es similar a la autorregulación en otras
arteriolas sistémicas. Cuando el músculo liso de una arteriola se estira debido al aumento de la presión
arterial, los canales iónicos sensibles al estiramiento se abren, y las células musculares primero se despolarizan

11
y luego se contraen. La vasoconstricción aumenta la resistencia al flujo y, por ello, el flujo sanguíneo a través
de la arteriola disminuye. La reducción del flujo sanguíneo disminuye la presión de filtración en el glomérulo.
Si la presión arterial disminuye, el nivel tónico de la contracción arteriolar desaparece y la arteriola se
dilata al máximo. Sin embargo, la vasodilatación no es tan eficaz para mantener la TFG como lo es la
vasoconstricción debido a que en condiciones normales la arteriola aferente está muy relajada.
Retroalimentación tubuloglomerular. Es una vía de control local en la que el flujo de líquidos a través del
túbulo influye en la TFG. La configuración sinuosa de la nefrona hace que la porción final de la rama
ascendente del asa de Henle pase entre las arteriolas aferente y eferente. Las paredes del túbulo y de las
arteriolas están modificadas en las regiones que hacen contacto entre sí, y juntas forman el aparato
yuxtaglomerular.
La porción modificada del epitelio tubular es una placa de células llamada mácula densa. Cuando el
transporte de NaCl más allá de la mácula densa aumenta como resultado del incremento de la TFG, las
células maculares envían un mensaje paracrino a la arteriola aferente vecina. Ésta se contrae, lo que
incrementa la resistencia y disminuye la TFG.
La evidencia experimental indica que las células de la mácula densa transportan NaCl y que variaciones
en el transporte de sal dan inicio a la retroalimentación tubuloglomerular. La señalización paracrina entre la
mácula densa y la arteriola aferente es compleja y los detalles no están claros. Algunos experimentos
confirman que muchas moléculas de señalización paracrina, como la adenosina y el óxido nítrico, pasan
desde la mácula densa a la arteriola.
25.4.2. MECANISMOS DE REGULACIÓN NERVIOSA
Las neuronas simpáticas que inervan a las arteriolas aferente y eferente llevan a cabo el control nervioso
de la TFG. La inervación simpática del músculo liso vascular produce vasoconstricción. Si la actividad
simpática es moderada, el efecto sobre la TFG es pequeño. Sin embargo, si la presión arterial sistémica
disminuye en forma abrupta, como ocurre cuando hay una hemorragia o deshidratación grave, la

12
vasoconstricción de las arterias inducida por el sistema nervioso simpático reduce la tasa de filtración
glomerular y el flujo sanguíneo renal. Ésta es una respuesta adaptativa que ayuda a conservar la volemia.
25.4.3. MECANISMOS DE REGULACIÓN HORMONAL
Varias hormonas también influyen sobre la resistencia arteriolar. Entre las más importantes están la
angiotensina II, un potente vasoconstrictor, y las prostaglandinas, que actúan como vasodilatadores. Estas
mismas hormonas pueden afectar el coeficiente de filtración al actuar sobre los podocitos o las células
mesangiales. Los podocitos modifican el tamaño de las hendiduras de filtración glomerulares. Si éstas se
ensanchan, existe un área de superficie mayor disponible para la filtración y la TFG aumenta. La contracción
de las células mensangiales parece causar cambios en el área de los capilares glomerulares disponible para
la filtración.
La angiotensina II contrae AA y AE (sobre todo). TFG ↓ o Normal.
Control paracrino: el óxido nítrico, la PGE2 y la PGI2 vasodilatan. ↑ TFG
Endotelina es vasoconstrictor (↓ TFG).
El FNA es vasodilatador. ↑ TFG.
El efecto de la regulación nerviosa y hormonal sobre la TFG, depende más que de la hormona, de la
arteriola que más se afecte (AA o AE). El balance adecuado entre vasoconstrictores y vasodilatadores
mantiene una adecuada TFG.
La ingesta crónica de AINES (antiinflamatorios no esteroideos) puede producir una insuficiencia renal al
suprimir uno de los dos mecanismos renales más importantes de vasodilatación.
ES IMPORTANTE TENER EN CUENTA QUE
El sistema capilar glomerular, es una red capilar entre dos arteriolas, la arteriola aferente (AA) y la eferente
(AE). Esto impide una brusca caída de la presión hidrostática de la sangre a lo largo del glomérulo y facilita la
filtración.
El sistema capilar peritubular, es una red entre la arteriola eferente (AE) y un sistema venoso. Eso da lugar a
un sistema de baja presión, que facilita la reabsorción.
25.5. CONCEPTO DE ACLARAMIENTO
Si se quiere caracterizar cuantitativamente el funcionamiento de los riñones. La excreción no aporta
demasiada información ya que la eliminación de cada sustancia depende de la cantidad filtrada, y de si
esa sustancia es reabsorbida o secretada a medida que pasa por la nefrona. Los científicos han desarrollado
una técnica para medir la función renal utilizando únicamente la analítica de orina y sangre. Esta técnica es
lo que se conoce como aclaramiento. El aclaramiento es el volumen de plasma (Vp) totalmente depurado o
limpiado de una sustancia “S” por unidad de tiempo tras su paso por el riñón. La sustancia “S” aparecerá en
orina. Es un concepto que describe el índice de filtración glomerular (mL/min). El aclaramiento de cualquier
sustancia que se filtre sin ser ni secretada ni reabsorbida indica este índice de filtración glomerular.
Recordamos: Cantidad excretada o eliminada de “S” = Filtrado - reabsorbido + secretado.
El aclaramiento se utiliza en clínica para estimar la TFG o VFG ya que este parámetro refleja la función
renal.

13
PRINCIPIO DE FICK Cantidad depurada de “S” = Cantidad eliminada de “S”
Vp x [S]p = Vo x [S]o
Aclaramiento Vp=Vo x [S]o
[S]p
Vp = volumen de plasma aclarado/min o aclaramiento
Vo = volumen de orina (mL/min)
[S]p = Concentración de la sustancia en plasma
[S]o = Concentración de la sustancia en orina
ACLARAMIENTO DE UNA SUSTANCIA S (INULINA Y CREATININA) IDEAL PARA CALCULAR LA TFG
Una sustancia adecuada y comúnmente utilizada es la inulina. La inulina es una sustancia exógena, un
polisacárido de origen vegetal que puede inyectarse en plasma para la determinación de la función renal.
Por ello normalmente se usa el aclaramiento de creatinina para estimar la TFG.
El aclaramiento de inulina (volumen de plasma que a su paso por el riñón queda libre de inulina) =
volumen de plasma filtrado. Por lo que puede ser usado para medir la velocidad o tasa de filtración
glomerular (TFG) = Volumen de plasma filtrado por los glomérulos de ambos riñones por minuto.
La creatinina es una sustancia endógena. Es un producto del metabolismo de la creatina y de la
fosfocreatina del músculo esquelético. Se filtra libremente, no se reabsorbe, pero es secretada en pequeñas
cantidades por los túbulos (10%). Así, el aclaramiento de creatinina es un 10% superior a la TFG.
Es necesario monitorizar 24 h, ya que su producción varía durante el día.
Normalmente se usan los valores de creatinina plasmática como índice de TFG. Ya que existe una relación
inversa entre la TFG y la creatinina plasmática.
El aclaramiento de creatinina (24 h) y la concentración plasmática de creatinina pueden usarse para
estimar la TFG.
ACLARAMIENTO DE UNA SUSTANCIA X (ÁCIDO PARAAMINOHIPÚRICO) IDEAL PARA CALCULAR EL FPR
Características de esta sustancia: se filtra, no se reabsorbe, se secreta completamente o casi. En un solo
paso por el riñón es casi completamente eliminada del plasma y excretada en orina.

14
El aclaramiento de PAH = volumen de plasma que pasa por los riñones/min. Por lo que puede ser usado
para medir el flujo sanguíneo renal (“volumen de sangre o plasma que pasa por el sistema vascular renal en
cada minuto”).
La cantidad excretada = a la cantidad de sustancia que llega por sangre.

15
TEMA 26. MECANISMOS DE REABSORCIÓN Y SECRECIÓN TUBULARES
26.1. REABSORCIÓN TUBULAR
Diariamente se filtran 180 L de fluido desde los capilares glomerulares hacia la nefrona, sin embargo de
ese volumen importante de líquido solamente se excreta entre 1-1,5 L en la orina. Esto significa que entre el
96-99% del filtrado es de nuevo reabsorbido hacia los capilares a medida que el fluido se mueve por la
nefrona.
La mayor parte de la reabsorción tiene lugar en el túbulo proximal. En el resto de los segmentos de la
nefrona se da una reabsorción regulada que permite a los riñones reciclar al plasma, de modo selectivo, los
iones y el agua para mantener la homeostasis.
La reabsorción en el túbulo de la nefrona se puede llevar a cabo por la vía transcelular y paracelular. El
transporte transcelular es el que se realiza a través de las células epiteliales de la pared del túbulo mediante
transportadores membranales. El transporte paracelular se refiere al movimiento de solutos a través de las
uniones estrechas que existen entre las células del túbulo. Dichas uniones presentan fugas relativamente
importantes responsables de un cierto grado de transporte por difusión paracelular de moléculas y de
pequeños iones.
Para facilitar el estudio de la reabsorción a través del túbulo de la nefrona se describe el proceso
dividiendo a ésta en las distintas partes que la constituyen y describiendo las proporciones de iones, solutos y
agua que se reabsorben en cada segmento de la misma.
MECANISMOS DE TRANSPORTE EN LOS TÚBULOS
Transporte activo primario. El Na+ es transportado por la sodio-potasio ATPasa desde la célula tubular
(membrana basolateral) al líquido intersticial. El gradiente electroquímico produce la reabsorción de
aniones en los túbulos.
Transporte activo secundario. Sustancias como la glucosa, aminoácidos, vitaminas, iones (fosfato, Cl-,
K+) y diversos metabolitos orgánicos (reabsorción y secreción) atraviesan la membrana de la célula
tubular aprovechando el paso de Na+. Posteriormente, salen de la célula tubular, al líquido intersticial o
a la luz tubular, por difusión facilitada o por difusión simple.

16
Difusión simple. La urea pasa por gradiente de concentración. Iones (Na+, K+, Ca2+, etc.).
Osmosis. El agua pasa por ósmosis siguiendo el paso de solutos.
Endocitosis. Las proteínas pequeñas (hormonas, enzimas) se reabsorben en la membrana apical del
túbulo proximal por endocitosis.
La formación de orina requiere gasto de energía.
TÚBULO PROXIMAL
El túbulo proximal absorbe aproximadamente el 65-85% del agua filtrada, del Na+, Cl-, K+ y otros solutos,
además de prácticamente toda la glucosa y los aminoácidos. La presencia de la bomba Na+-K+-ATPasa en
la membrana basolateral del túbulo proximal es fundamental para la reabsorción ya que todas las sustancias
que son reabsorbidas, incluyendo el agua dependen de algún modo del funcionamiento de la bomba Na+-
K+-ATPasa.
La reabsorción del Na+ implica dos mecanismos de transporte: uno pasivo y otro activo. El Na+ se mueve a
favor de su gradiente de concentración desde el lado apical del túbulo proximal hacia el interior de las
células epiteliales mediante un canal iónico de Na+ (transporte pasivo). Por otro lado, el Na+ sale de estas
células hacia el líquido intersticial mediante la bomba de Na+-K+-ATPasa presente en la membrana
basolateral de las mismas (transporte activo). La reabsorción de Na+ y Cl- en el túbulo proximal se puede
llevar a cabo por la vía transcelular y paracelular.
La reabsorción de muchas sustancias como la glucosa, los aminoácidos, los iones y otros metabolitos
orgánicos se realiza mediante transporte activo secundario ligado a Na+, dónde un cotransportador
dependiente de Na+ se encuentra en la membrana apical y en la basolateral hay una proteína
transportadora que realiza difusión facilitada.
La reabsorción de la glucosa implica la presencia de un cotransportador simporte en la membrana apical
que cotransporta Na+ y glucosa, moviendo la glucosa en contra de su gradiente de concentración. En la
membrana basolateral la bomba Na+-K+-ATPasa transporta el Na+ fuera de la célula epitelial, y la glucosa se
mueve en el mismo sentido por difusión facilitada.

17
La reabsorción de agua se lleva a cabo debido a un gradiente osmótico que se establece por la
reabsorción de solutos.
La reabsorción en el túbulo distal permite un ajuste fino de la excreción de los iones y agua, de acuerdo
con lo necesario para mantener la homeostasis corporal.
ASA DE HENLE
En esta parte de la nefrona se reabsorbe el 25% del NaCI filtrado, y los iones K+, Cl- y HCO3-. La mayor parte
de esta reabsorción se lleva a cabo en el segmento grueso ascendente. El segmento delgado descendente
tiene menor capacidad de reabsorción y no se reabsorbe una cantidad significativa de solutos, sin embargo
en el segmento delgado descendente se reabsorbe el 15% del agua filtrada, hecho que solamente tiene
lugar en esta parte del asa de Henle puesto que el segmento ascendente es impermeable al agua.
Para la reabsorción de solutos en la rama ascendente gruesa es clave la presencia en la membrana
basolateral de una bomba Na+-K+-ATPasa. La bomba mantiene la concentración baja intracelular de Na+, lo
que establece un gradiente químico que favorece el movimiento del ion desde el líquido tubular hasta el
interior de la célula. El movimiento de Na+ a través de la membrana apical se lleva a cabo por una proteína
simporte 1Na+-1K+-2Cl-, que mueve el Na+ y el Cl- a favor de su gradiente y el K+ en contra del suyo.
NEFRONA DISTAL. TÚBULO DISTAL (TD) Y COLECTOR (TC)
La nefrona distal reabsorbe aproximadamente el 7% de NaCI filtrado y una cantidad variable de agua. La
reabsorción de agua a través de canales llamados acuoporinas está regulado por la ADH.
Una cantidad muy pequeña de la urea que llega al túbulo contorneado distal se reabsorbe en ese sitio o
en el siguiente segmento, el conducto
colector cortical, ya que ambos son
relativamente impermeables a la urea. Por
tanto la mayor parte de la urea que
alcanza el túbulo distal, alcanza los
conductos colectores papilares, dónde de
nuevo, como en el túbulo proximal, la
reabsorción pasiva de urea es grande.
En el conducto colector pueden
distinguirse dos tipos de células: las células
principales y las células intercaladas. Las
células principales reabsorben Na+ y agua
dependiendo de la ADH y secretan K+. Las
células intercaladas secretan o H+ o iones
HCO3-; y son muy importantes en la
regulación del equilibrio ácido-base.
26.2. SECRECIÓN
La secreción es el proceso por el que se transfieren moléculas desde el plasma al líquido intersticial y
desde éste hacia el lumen de la nefrona.

18
TÚBULO PROXIMAL
Además de los solutos y el agua que se reabsorbe en el túbulo proximal se secretan cationes y aniones
orgánicos (AMPc, sales biliares, PGs, ácido úrico, urea, etc.). Muchas de estas sustancias son productos de
procedencia endógena resultantes del metabolismo que circulan por el plasma. Otras sustancias que se
secretan son compuestos de procedencia exógena como la fármacos, tóxicos, PAH, etc.
ASA DE HENLE
En este segmento de la nefrona
prácticamente no existe secreción de
sustancias, sin embargo conviene
destacar el caso de la urea ya que es
particular. En el túbulo recto proximal y
la rama delgada descendente de
Henle la urea se secreta. El origen de la
secreción de urea no es, como es
habitual, el plasma peritubular sino la
urea que ha sido reabsorbida por los
conductos colectores papilares.
NEFRONA DISTAL.
En las células principales de la se
produce secreción de K+.
26.2.1. TRANSPORTE TUBULAR MÁXIMO
Es la capacidad máxima (mg/min) que tiene el
túbulo para reabsorber una sustancia. La reabsorción
de glucosa es proporcional a su concentración
plasmática hasta que se alcanza el transporte máximo
(375 mg/min). Por encima del límite, la glucosa
aparece en orina (glucosuria).
El umbral renal: es la concentración plasmática
(250-300 mg/mL) a la que se produce la saturación del
transporte tubular de una sustancia que se reabsorbe
un 100 %, entonces aparece en orina.
La carga tubular renal o carga filtrada = filtración glomerular (125 mL/min) x [glucosa] (100 mg/dL) = 125 mg/min
La carga tubular renal o carga filtrada = filtración glomerular (125 mL/min) x [glucosa] (200 mg/dL) = 250 mg/min
La carga tubular renal o carga filtrada = filtración glomerular (125 mL/min) x [glucosa] (300 mg/dL) = 375 mg/min
La carga tubular renal o carga filtrada = filtración glomerular (125 mL/min) x [glucosa] (400 mg/dL) = 475 mg/min
En este último caso aparecerá glucosuria: 475 - 375 = 100 mg/min
El transporte tubular máximo para la glucosa es de 375 mg/min, que corresponde a una concentración plasmática
de 300 mg/dL. A esta concentración plasmática se la llama umbral renal, que es a la que se produce la saturación
de los transportadores de glucosa.

19
26.3. REGULACIÓN HORMONAL DEL TRANSPORTE DE SODIO Y AGUA. OTRAS HORMONAS RENALES
El NaCI es el principal soluto del LEC, luego cualquier cambio de la concentración de Na+ en el LEC
determina cambios en la regulación del equilibrio hídrico. El control renal del sodio está estrechamente
regulado por ser esencial en la homeostasis del volumen de líquido extracelular.
La regulación de Na+ está mediada por un sistema complejo conocido como el sistema renina-
angiotensina-aldosterona. Los estímulos que activan este sistema están relacionados con el volumen
sanguíneo, con la presión sanguínea y con la osmolaridad y no directamente con el ion Na+ por sí mismo.
FACTORES QUE AFECTAN A LA REGULACIÓN HORMONAL DEL TRANSPORTE DE SODIO Y AGUA
Presión arterial (barorreceptores)
Osmolaridad (osmorreceptores)
Volumen sanguíneo (mecanorreceptores)
1) ↑ P. A. → (-) SNS
(-) RENINA → ↓ ANG II → ↓ ALDOSTERONA
↓ P. A. → (+) SNS
(+) RENINA → ↑ ANG II → ↑ ALDOSTERONA
2) ↑ OSMOLARIDAD → (+) OSMORRECEPTORES → (+) ADH, (+) SED, (-) Aldosterona
↓ OSMOLARIDAD → (lo contrario)
3) ↑ VOLUMEN SANGUÍNEO → distensión auricular → (+) FNA
↓ VOLUMEN SANGUÍNEO → ↓ PA → (-) PNA, (+) SED, (+) ADH
Los mecanismos de regulación no de dan aislados.
Se revisan a continuación los mecanismos que regulan el equilibrio de Na+ y como consecuencia la
regulación del volumen extracelular:
El equilibrio de sodio depende de la aldosterona
La reabsorción de Na+ en el túbulo distal y colector y conducto colector se lleva a cabo por una hormona
esteroidea conocida como aldosterona, (a mayor secreción de aldosterona, mayor reabsorción de Na+). La
aldosterona es una hormona que se sintetiza en la corteza adrenal y que actúa sobre las células principales
de la nefrona distal.

20
Con relación a la regulación del Na+ es importante destacar que la aldosterona juega un papel
fundamental en la nefrona distal, donde la reabsorción de Na+ y de agua son procesos independientes
controlados por esta hormona y por la ADH respectivamente. En el túbulo proximal, en cambio, producto de
su alta permeabilidad al agua, la regulación de Na+ está determinada por la absorción directa del agua no
interviniendo en esta caso ningún mecanismo hormonal.
La secreción de aldosterona se controla de dos maneras; una es directamente desde la corteza adrenal y
otra es indirectamente a través de la angiotensina II.
Los estímulos que actúan sobre la corteza adrenal para la secreción de la aldosterona son un aumento de
la concentración extracelular de K+ que estimula su secreción y un aumento de la osmolaridad del LEC que
la inhibe.
Sistema renina-angiotensina-aldosterona
Las células yuxtaglomerulares se encargan de sintetizar renina. La renina es una enzima proteolítica que se
libera a sangre, y en el interior de los vasos actúa sobre el angiotensinógeno, una proteína plasmática
inactiva. El angiotensinógeno se produce en el hígado y es convertido en angiotensina I por la renina. La
angiotensina I se transforma en angiotensina II por la enzima convertidora de angiotensina (ECA). La ECA se
encuentra principalmente en la superficie del endotelio vascular de las células pulmonares y renales.
Aunque la renina constituye la enzima que modula la producción de la aldosterona necesaria para
regular la reabsorción de Na+, los estímulos que participan en su secreción están relacionados directa o
indirectamente con la presión sanguínea y no con el nivel de Na+.
Angiotensina II
La angiotensina II estimula la reabsorción de Na+ y agua en el túbulo proximal. Además de estimular la
secreción de la aldosterona tiene diferentes acciones como son la estimulación de la sed, etc.
Péptido natriurético atrial
Las células miocárdicas auriculares producen una
hormona péptidica que se conoce como péptido
natriurético auricular y que se secreta cuando dichas
células se distienden a causa de un aumento en el
volumen sanguíneo. El péptido natriurético auricular
incrementa la excreción de Na+ y de agua en la orina, y
aumenta la velocidad de filtración glomerular. Además
este péptido disminuye la reabsorción de Na+ y de agua
por el conducto colector. Esto ocurre fundamentalmente
en el conducto colector medular.
Además de los efectos descritos, el PNA tiene
numerosos efectos indirectos, como son que inhibe la
secreción de renina, aldosterona y ADH.
La ADH es una hormona peptídica sintetizada en el
hipotálamo. Cuando la osmolaridad se incrementa, los
osmorreceptores envían señales a las células secretoras
de ADH y se estimula su síntesis y secreción. La función más importante de la ADH en los riñones consiste en
aumentar la permeabilidad del conducto colector al agua, aumentando los canales de agua o acuoporinas
(reabsorción).

21
OTRAS HORMONAS RENALES
26.4. PRODUCCIÓN DE ORINA CONCENTRADA Y DILUIDA
La concentración de orina se produce en el túbulo colector, en presencia de ADH y gracias a la
hiperosmolaridad de la médula.
Sistema de intercambio por contracorriente (asa de Henle). Los sistemas de intercambio por
contracorriente requieren vasos sanguíneos arteriales y venosos que pasen muy próximos unos de otros y que
sus flujos de líquido se muevan en direcciones opuestas. Esta disposición anatómica permite la transferencia
de moléculas de un vaso a otro.
Como el riñón forma un sistema cerrado, los solutos no se pierden hacia el medioambiente externo. En
cambio, los solutos se concentran en el intersticio. Este proceso es ayudado por el transporte activo de solutos
fuera de la rama ascendente, lo que aumenta más la osmolaridad del líquido extracelular. Por esta razón, el
asa de Henle se conoce como multiplicador por contracorriente.
Multiplicador por contracorriente renal. El filtrado proveniente del túbulo proximal fluye en la rama
ascendente del asa de Henle. La rama descendente es permeable al agua pero no transporta iones. A

22
medida que el asa se hunde en la médula, el agua se mueve por ósmosis desde la rama descendente hacia
el líquido intersticial progresivamente más concentrado y deja los solutos detrás en la luz tubular.
El filtrado se vuelve progresivamente más concentrado a medida que se mueve más profundo en la
médula.
Cuando el flujo de líquido invierte la dirección y entra en la rama ascendente del asa, las propiedades del
epitelio tubular cambian. El epitelio tubular de este segmento de la nefrona es impermeable al agua cuando
transporta Na+, K+, Cl- fuera del túbulo en el líquido intersticial. La pérdida de soluto desde la luz hace que la
osmolaridad del filtrado disminuye constantemente hasta el punto donde la rama ascendente abandona la
médula y entra en la corteza. El resultado neto del multiplicador por contracorriente en el riñón es producir
líquido intersticial hiperosmótico en la médula y filtrado hipoosmótico que abandona el asa de Henle.
PAPEL DE LA ADH EN LA CONCENTRACIÓN DE LA ORINA

23
VOLUMEN DE ORINA OBLIGATORIO
Una persona necesita eliminar alrededor de 600 miliosmoles de soluto cada día (600 mOsm) de productos
derivados del metabolismo.
La capacidad de concentración del riñón dicta qué volumen de orina debe excretarse para eliminar esos
solutos.
Como la máxima capacidad de concentración renal es de 1200 mOsm/L, la cantidad mínima de
volumen de orina puede calcularse:
Si la capacidad de concentrar la orina cambia el volumen de orina lo hará en consecuencia. Esto ocurre
en enfermedades como la diabetes insípida en la que hay una cantidad o función inadecuadas de la ADH.
Si no hay agua disponible esta cantidad de orina eliminada contribuiría a la deshidratación de una
persona junto a otras pérdidas por la piel, respiración y aparato digestivo.
26.5. TRANSPORTE, ALMACENAMIENTO Y ELIMINACIÓN DE ORINA
Una vez la orina ha alcanzado el conducto colector, fluye hacia la pelvis renal de los riñones y desde ahí
vía los uréteres hacia la vejiga urinaria. Los uréteres tienen musculatura lisa que se contrae de forma
peristáltica. En la vejiga la orina se almacena, hasta que es eliminada mediante un proceso conocido como
micción.
La vejiga es un órgano hueco, distensible y de musculatura
lisa (músculo detrusor), que almacena la orina. El cuello de la
vejiga se comunica con el exterior mediante la uretra. La vejiga y
la uretra están unidas mediante unos anillos musculares llamados
esfínteres. Existen dos esfínteres: el interno que es una
continuación de la vejiga urinaria, consiste en musculatura lisa y
está tónicamente contraído. El esfínter externo está formado por
musculatura esquelética, y por lo tanto se controla por las
motoneuronas somáticas. Desde el sistema nervioso central se
mantiene una estimulación sostenida de las motoneuronas que
inervan el esfinter externo para mantener su contracción
excepto en el momento de producirse la micción.
La orina sale a la uretra y de ahí drena al exterior por el orificio uretral. Volumen de orina: 800-2000 ml/día.
26.6. REFLEJO DE MICCIÓN
La micción es un reflejo espinal simple, que está sujeto a un control voluntario e involuntario desde los
centros superiores del sistema nervioso central. Cuando la vejiga urinaria se llena, sus paredes se expanden y
los receptores de estiramiento se excitan, enviando señales mediante las neuronas sensoriales hacia la
médula espinal. En la médula espinal la información se transfiere a dos grupos diferentes de neuronas. Por
una parte se excitan las neuronas parasimpáticas que contactan con el músculo liso de la vejiga urinaria. La
respuesta del músculo liso es contraerse aumentando la presión de la vejiga urinaria y forzando la salida del
líquido que contiene. El segundo grupo neuronal sobre el que actúan las neuronas sensoriales está constituido
por un grupo de neuronas espinales con capacidad inhibidora (interneuronas). Estas interneuronas al

24
activarse inhiben a las motoneuronas que inervan el esfínter externo. Al quedar inhibidas las motoneuronas,
dejan de disparar con la consecuente relajación del esfínter externo. El resultado de la contracción de la
vejiga es un aumento de la presión que ejerce la orina sobre el esfínter interno y que provoca que éste se
abra mientras que el esfínter externo ha quedado relajado. La orina sale por la uretra ayudada por la fuerza
de la gravedad. Este sería el reflejo simple, lo que les ocurre a los niños de temprana edad que aún no han
aprendido a controlar la micción.
El reflejo aprendido implica otras vías sensoriales que detectan el nivel de llenado de la vejiga urinaria. El
llenado de la vesícula aumenta la presión intravesical y los receptores de la pared inician el reflejo de
estiramiento. Cuanto más se llena la vejiga mayor es la presión intravesical y con mayor frecuencia y más
fuerza se contrae su pared. Centros nerviosos del tronco encefálico y de la corteza cerebral reciben esta
información y evitan el reflejo de la micción inhibiendo la actividad de las neuronas parasimpáticas y
reforzando la contracción del esfínter externo.

25
TEMA 27. EVALUACIÓN DE LA FUNCIÓN RENAL. ANÁLISIS DE ORINA
27.1. COMPOSICIÓN DE LA ORINA NORMAL
Agua: 95 % del volumen.
Sólidos: 5%.
- Iones: Na+, K+, PO42-, Ca2+, etc.
- Desechos nitrogenados: NH3, creatinina, urea, ácido
úrico.
- Pigmentos urinarios: urobilinógeno o urobilina.
Osmolaridad: 100-1200 mOsm/kg de agua.
En condiciones normales no deben aparecer en la orina
los elementos resaltados. Por ej. La presencia de proteínas
y/o células en la orina significaría que la barrera glomerular
estaría alterada.
Sustancia Concentración
Na+ 50 – 130 mEq/L
K+ 20 – 70 mEq/L
NH4+ 30 – 50 mEq/L
Ca2+ 5 – 12 mEq/L
Mg2+ 2 – 18 mEq/L
Cl- 50 – 130 mEq/L
PO42- 20 – 40 mEq/L
Urea 200 – 400 mM
Creatinina 6 – 20 mM
pH 5 – 7
Osmolaridad 500 – 800 mOsm/Kg H2O
Glucosa 0
Aminoácidos 0
Proteínas 0
Sangre 0
Cuerpo cetónicos 0
Leucocitos 0
Bilirrubina 0
27.2. URIANÁLISIS
Un urianálisis completo consiste de tres fases diferenciadas:
1) Examen físico, en el que se evalúa el aspecto de la orina (color y transparencia).
2) Examen químico, que evalúa el estado de 9 componentes con utilidad clínica para valorar estados de
salud y de enfermedad.
3) Examen microscópico, que identifica y cuenta el tipo de células, cilindros, cristales, y otros
componentes (bacterias, moco) que podrían estar presentes en orina.
27.3. CARACTERÍSTICAS DE LA ORINA NORMAL
Volumen. 0,8 - 2 L/día, aunque hay variaciones considerables dependiendo de la ingesta.
Color. Normalmente es amarillo o ámbar debido a la urobilina que deriva de la oxidación del
urobilinógeno tras contactar con el aire.
- Sin color o amarillo muy claro: Cuando aumenta mucho la ingesta de líquidos (potomanía o
polidipsia psicogénica). También se ve en la diabetes insípida (donde no hay ADH en cantidad
suficiente, a veces hay pero no funciona de forma adecuada o bien hay un problema en los
receptores renales).

26
- Color rojizo: Hematuria. Presencia de hematíes en la orina (inflamación del glomérulo o
glomerulonefritis) porque se altera la barrera de filtración glomerular.
- Color amarillo-verdoso. Característico de la presencia de bilirrubina conjugada en la orina (litiasis
biliar).
Turbidez. Recién excretada es transparente pero se vuelve opaca o turbia tras cierto tiempo. La
presencia de células, bacterias, fosfatos, etc. hace que sea turbia incluso recién emitida. Las
infecciones urinarias y la contaminación por secreciones genitales muy frecuentemente enturbian la
orina. Las muestras patológicas pueden ser claras.
Olor. Cuando se sedimenta olor a amoníaco (descomposición bacteriana de la urea y amoniaco). La
orina del diabético tiene olor frutal.
pH. El promedio es 6, aunque varía entre 4.5 y 8.5. Variaciones con la dieta (hiperproteica: ácida,
vegetariana: básica).
Densidad. Entre 1,010 y 1,035. La densidad es la relación entre el peso del volumen de la orina y el peso
del mismo volumen de agua destilada (1L = 1Kg). Indica la cantidad de solutos que hay en un volumen
determinado de orina. Valores bajos pueden indicar problemas en los mecanismos de concentración
de la orina como en la diabetes insípida, etc. (hay pocos solutos y la orina pesa poco). Algunas
sustancias como la glucosa aumentarían la densidad de la orina. Preferiblemente la primera orina de
la mañana para su determinación.
Ausencia de cristales. Ácido úrico, oxalato, etc.
27.4. CONSTITUYENTES ANORMALES DE LA ORINA
Albúmina: “albuminuria” por aumento de la permeabilidad (lesión glomerular).
Glucosa: La presencia de glucosa (glucosuria) indica que el nivel de glucemia ha sobrepasado al
dintel renal (umbral renal). Se observa en la diabetes mellitus.
Bilirrubina: es un producto del metabolismo de la hemoglobina que no se encuentra en la orina
normal. Su presencia indica enfermedad hepática (hepatitis, obstrucción biliar): coluria. Falsos
negativos en muestras “viejas”: bilirrubina sensible a la luz.
Cuerpos cetónicos: Se excretan cuando las grasas se metabolizan incompletamente (cetonuria). Las
principales causas de una cetosis o cetonuria son: ayuno, diabetes y ejercicio intenso. También
diabetes mellitus, anorexia, o ingesta escasa de hidratos de carbono. Olor a acetona.
Proteínas: La presencia de proteínas (proteinuria) es un importante indicador de enfermedad renal.
Nitritos: Las bacterias Gram negativas convierten el nitrato urinario a nitrito.
Glóbulos rojos: “hematuria” o presencia de hemoglobina en la orina procedente de glóbulos rojos
destruidos (inflamación aguda por cálculo, tumor, etc.). Falsos positivos: contaminación menstrual.

27
Glóbulos blancos: “piuria” por infección en riñones o vías urinarias.
Urobilinógeno: procedente de la degradación de la hemoglobina. Si aumenta mucho indica hemólisis,
obstrucción de las vías biliares, etc.
Cilindros: Masas diminutas de sustancias que se endurecen y ocupan la luz del túbulo.
Microorganismos: indican infección urinaria.
27.5. SEDIMENTO URINARIO
El estudio del sedimento urinario es de gran valor para establecer el diagnóstico de infección del tracto
urinario y detectar una bacteriuria asintomática. La orina contiene elementos que son patológicos o no en
función del tipo y la cantidad: células, cilindros y cristales.
Es necesario concentrar la orina 10 veces mediante centrifugación a 500 g, durante 5 minutos, recuperar
el pellet y hacer la observación en fresco con el microscopio de campo claro, en contraste de fase y con luz
polarizada. A veces es necesario tinción.
Pueden tener origen en cualquier parte de las vías urinarias.
Hematíes: en condiciones normales, no se encuentran hematíes. Sólo tiene valor diagnóstico la
presencia >10 hematíes por campo de 40 aumentos. Cuando el resultado de hematíes de la tira
reactiva es 0-0 y observamos hematíes en el sedimento urinario hablamos de microhematuria.
Leucocitos: orina normal: hasta siete leucocitos por campo de 40 aumentos, cuando aparecen en
mayor cuantía se asocia a un proceso infeccioso. Piuria: orina de aspecto purulento.
Células del epitelio tubular, pelvis, uréteres, vejiga urinaria y uretra.
Cilindros urinarios: son estructuras celulares en forma de tubo, de origen tubular. Los cilindros se
disuelven fácilmente en las orinas alcalinas y su presencia en la orina significa inflamación o proceso
degenerativo del riñón.
Bacterias.
Cristales: puede ser completamente asintomática o asociarse con la formación de cálculos en el
tracto urinario.
27.6. ESTIMACIÓN DEL FILTRADO GLOMERULAR
Varones: 130 ml/min/1,73 m2
Mujeres: 120 ml/min/1,73 m2
Depende de: peso, superficie corporal y edad (↓10 ml/min/1,73 m2 por cada década a partir de los 40
años).
La determinación de la creatinina plasmática por sí sola (Normal 0,8 - 1,2 mg/dL), no es fiable como índice
de filtración glomerular aunque se usa con frecuencia para una valoración rápida de la función renal (La
más usada). No es fiable porque parte de la creatinina que se filtra se secreta y cuando disminuye la TFG
aumenta más la secreción tubular. Esta secreción se satura cuando la concentración plasmática es ≥ 2
mg/dL. Por tanto, la creatinina no aumentará en el plasma hasta que el proceso de secreción tubular se
sature. Entonces, una persona que tenga una insuficiencia renal moderada tendrá valores más bajos de
creatinina plasmática de lo que debería, siendo este dato engañoso.
Cistatina C sérica. Nuevo marcador de función renal. No se modifica por la dieta. Muy eficaz en el fracaso
renal agudo, niños, ancianos y cirróticos.

28
Según un estudio científico: La cistatina C es una proteína inhibidora de la cisteinproteasa, producida por
todas las células nucleadas con una tasa de síntesis muy estable. Su bajo peso molecular y su alto punto
isoeléctrico permiten que se elimine casi exclusivamente por filtración glomerular (se reabsorbe parte). Su
concentración no se influye por la edad, el sexo o la ingesta de proteínas y presenta una mayor sensibilidad a
pequeños cambios en el filtrado glomerular. Son todas estas características lo que ha identificado a su
concentración plasmática como uno de los mejores marcadores del filtrado glomerular.
El aclaramiento de sustancias exógenas (Inulina / isótopos radioactivos) requiere una administración por
vía intravenosa para conseguir una concentración plasmática estable. Por tanto, no está exento de
complicaciones y por eso se prefiere el uso del aclaramiento de sustancias endógenas:
Aclaramiento de creatinina con orina de 24 horas. El más usado.
Aclaramiento de urea. No se usa.
(Aclaramiento de urea + aclaramiento creatinina)/2; En la enfermedad renal avanzada.
Ecuaciones estimativas del filtrado glomerular: (ajustados a superficie corporal). Son fórmulas matemáticas
que se han confirmado con técnicas de aclaramiento en estudios científicos con una población numerosa.
Los más usados son:
Ecuación de Cockcroft-Gault = (140-edad) x peso x (0,85 mujer)
72 x (creatinina/88,4)
Ecuación MDRD-4 (Modification of Diet in Renal Disease) =
175 x (creatinina/88,4) - 1,154 x (edad) - 0,203 x (0,742 mujer) x (1,210 raza negra)
Estas dos ecuaciones estimativas y necesitan la medición de la creatinina sérica y están corregidas por
diversos factores como edad, sexo y la raza en el segundo caso. Cada vez se usan más.
INDICACIONES DEL USO DEL ACLARAMIENTO DE CREATININA CON ORINA DE 24 HORAS
Seguimiento de dietas especiales (vegetarianos estrictos como los que toman suplementos de creatina
o creatinina).
Alteraciones importantes en la masa muscular (amputaciones, caquexia, enfermedades musculares,
parálisis).
IMC inferior a 19 kg/m2 o superior a 35 kg/m2.
Presencia de hepatopatía grave, edemas generalizados o ascitis.
Embarazo.
Edades extremas (niños y ancianos).
Variaciones rápidas de la función renal.
Estudio de potenciales donantes de riñón.
Ajuste de dosis de fármacos de elevada toxicidad y eliminación renal.
Grupos étnicos específicos.
27.7. PRUEBAS DE FUNCIÓN TUBULAR
VALORACIÓN DE LA CAPACIDAD DE CONCENTRACIÓN DE LA ORINA
Indicada en el diagnóstico diferencial de las poliurias asociadas a diabetes insípida o polidipsias.

29
Se estudian los cambios de osmolaridad que se producen en la orina tras 12-15 horas de deprivación
hídrica. La deshidratación aumenta la osmolaridad plasmática y esto es un estímulo para la secreción de
ADH en la neurohipófisis. A veces, también se estudian los cambios de osmolaridad tras la administración de
desmopresina (por vía nasal) que es un medicamento con actividad similar a la ADH.
VALORACIÓN DE LA REABSORCIÓN DE SODIO
El sodio urinario es un indicador excelente de la capacidad de reabsorción tubular, pero tiene la
limitación de requerir el conocimiento del balance total de sodio para su correcta interpretación. Sin
embargo, la Excreción Fraccional de sodio (FE Na) que mide la fracción de sodio filtrado que es excretado
(lo opuesto a la reabsorción fraccional de sodio) tiene mejor sensibilidad para estudiar la reabsorción tubular.
[Na+] urinaria (mEq/mL): mide la capacidad de reabsorción tubular pero varía con la ingesta de Na+
por lo que se requiere conocer este dato también.
Excreción Fraccional de sodio (FENa): mide la fracción de sodio que se excreta respecto a lo que se
ha filtrado. Tiene mejor sensibilidad para estudiar la reabsorción tubular. Esta FENa es muy pequeña ya
que casi todo el Na+ que se filtra se reabsorbe a lo largo de los túbulos renales.
La reabsorción fraccional de Na+ = 1 - FENa+.
FENa+ =(Aclaramiento de Na+) x 100
(TFG)=
(Aclaramiento de Na+) x 100
(Aclaramiento de creatinina)

30
EXÁMENES DE AÑOS ANTERIORES
Examen 23 de Mayo de 2012
1. Una de las siguientes afirmaciones sobre la regulación de la
función renal es cierta:
a) El aumento de la presión arterial inhibe la liberación de
renina.
b) La angiotensina II inhibe la secreción de aldosterona.
c) La sangre que abandona el glomérulo tiene una
concentración de proteínas reducida.
d) La aldosterona estimula la reabsorción de agua en el asa
de Henle descendente.
e) La hormona antidiurética promueve la formación de orina
diluida.
2. Los riñones intervienen en la regulación de:
a) El número de glóbulos rojos en la sangre.
b) Los niveles de calcio en sangre.
c) La eliminación de los productos del catabolismo.
d) Todo lo anterior es cierto.
e) Cierto lo señalado en A y C.
3. Una de las siguientes afirmaciones sobre la reabsorción renal es
falsa:
a) La mayor parte del líquido (sólido y agua) filtrado, se
reabsorbe en el túbulo proximal.
b) El ajuste fino de la eliminación de agua y sodio se realiza en
los últimos tramos de la nefrona (túbulo distal y colector).
c) El túbulo proximal reabsorbe glucosa.
d) A nivel proximal la reabsorción de agua se produce de
forma activa.
e) La reabsorción de sodio exige gasto de energía (proceso
activo).
4. Calculamos el aclaramiento renal de una sustancia mediante la
siguiente fórmula:
a) Vu x Cu / Cp.
b) Cp x Cu / Vu.
c) Vp x Cp / Vu.
d) Vp x Vu / Cp.
e) Vu / Cp.
Examen 29 Junio de 2009
5. Una de las hormonas aumenta la secreción tubular de potasio:
a) Angiotensina II.
b) Péptido natriurético auricular.
c) Aldosterona.
d) Hormona antidiurética.
e) Todas ellas.
6. La función más importante del túbulo proximal es:
a) La reabsorción de iones, moléculas orgánicas y agua.
b) La filtración glomerular.
c) La secreción de ácidos y amonio.
d) La secreción de algunos fármacos.
e) El ajuste final en la cantidad de agua excretada con la
orina.
7. Cada uno de los siguientes es un constituyente normal de la
orina con excepción de:
a) Iones hidrógeno.
b) Urea.
c) Sodio.
d) Proteínas de alto peso molecular.
e) Potasio.
8. En una nefrona se obtienen las siguientes medidas: una presión
hidrostática capilar glomerular de 69 mmHg, una presión del
fluido presente en la cápsula de Bowman de 15 mmHg.
Asumiendo que la presión osmótica en el capilar glomerular
equivale a 30 mmHg y que no existen proteínas en el filtrado
glomerular, ¿Cuál es la presión neta de filtración en este caso?
a) – 6 mm Hg.
b) 54 mm Hg.
c) 84 mm Hg.
d) 24 mm Hg.
e) 114 mm Hg.

31
9. Una de estas afirmaciones se corresponde con las propiedades
de la ADH o vasopresina.
a) Favorece la producción de orina diluida.
b) Su secreción aumenta ante disminuciones de la
osmolaridad del LEC.
c) Su defecto produce una diabetes mellitus.
d) Estimula la producción e inserción de canales de agua en
el túbulo colector.
e) Su acción sobre el músculo liso vascular produce
vasodilatación.
10. Respecto a la micción es falso que:
a) Es un reflejo simple localizado en la médula espinal.
b) Centros nerviosos de la corteza inducen el control voluntario
de la micción desde el nacimiento.
c) Se inicia por la distensión de la pared de la vejiga.
d) Tiene lugar por la contracción del músculo detrusor y
relajación de los esfínteres.
e) El esfínter uretral interno está controlado por el sistema
nervioso parasimpático.
11. Señale en cuál de estas porciones de la nefrona se produce
reabsorción de solutos pero no de agua:
a) El túbulo proximal.
b) La rama ascendente del asa de Henle.
c) El túbulo distal.
d) La cápsula de Bowman.
e) El corpúsculo renal.
12. Respecto al flujo sanguíneo renal es cierto que:
a) Se define como la cantidad de células sanguíneas que
pasan por el sistema vascular renal por minuto.
b) Se define como el volumen de plasma que pasa por el
sistema vascular renal por minuto.
c) Representa entre un 20 y un 25% del gasto cardíaco en
reposo.
d) Es la cantidad de filtrado que se forma en los glomérulos por
minuto.
e) Sufre variaciones importantes cuando los valores de presión
arterial cambian de 100 mmHg a 125 mmHg.
Otras
13. ¿Cuál de las siguientes afirmaciones es correcta?
a) La hormona antidiurética (ADH) se sintetiza en la glándula
suprarrenal.
b) El lugar de acción de la ADH es el túbulo proximal.
c) La función de la ADH es la reabsorción de sodio.
d) La función de la ADH es reabsorber agua.
e) La función de la ADH es la de eliminar agua.
14. Es cierto que:
a) El agua se reabsorbe en el riñón mayoritariamente en los
túbulos colectores.
b) La presencia de ADH aumenta la reabsorción de sodio en el
túbulo proximal.
c) La glucosa se segrega de la sangre hacia los túbulos.
d) Los aminoácidos se reabsorben en el túbulo proximal por
medio de un transportador.
e) Todo lo anterior es falso.
15. Una disminución del volumen de orina puede deberse a:
a) Un aumento de la hormona antidiurética (ADH).
b) Una disminución de la angiotensina II.
c) Una disminución de la ADH.
d) Un aumento en la excreción de sodio.
e) B y C son ciertas.
16. Señale la afirmación falsa:
a) El filtrado glomerular contiene proteínas.
b) El filtrado glomerular es de 180 L/día.
c) El filtrado glomerular se reabsorbe a lo largo de la nefrona en
un 99%.
d) El incremento en la presión coloidosmótica del plasma
disminuye el filtrado glomerular.
e) La presión hidrostática capilar es un factor muy importante
en la filtración glomerular.
17. Ante una deshidratación el riñón responde:
a) Aumentando la reabsorción de sodio.
b) Disminuyendo la reabsorción de agua.
c) Aumentando la reabsorción de agua.
d) Aumentando la reabsorción de potasio.
e) A y C son ciertas.
18. ¿Cuál de las siguientes funciones no corresponde al riñón?
a) Eliminación de sustancias tóxicas.
b) Síntesis de eritropoyetina.
c) Activación de la vitamina C.
d) Mantenimiento del equilibrio ácido-base.
e) Regulación de la presión arterial.

32
19. Señale lo cierto. Un aumento de la presión arterial de 100 a 130
mm Hg:
a) Aumenta la filtración renal y el flujo renal se mantiene
constante.
b) Aumenta el flujo sanguíneo renal y la filtración se mantiene
constante.
c) Aumenta la filtración y el flujo renal.
d) La excreción de agua y sodio se mantiene constante.
e) La filtración y el flujo sanguíneo renal se mantiene
constantes.
20. Sobre la fisiología renal, una es falsa:
a) El ajuste de la eliminación de agua se realiza en la porción
distal de la nefrona.
b) Los riñones producen un mínimo de 0,5 L de orina al día.
c) La barrera de filtración glomerular impide que pasen los
aminoácidos y las células sanguíneas.
d) El sistema capilar glomerular es una red capilar entre dos
arteriolas.
e) Los riñones producen aproximadamente un máximo de 20 L
de orina al día.
21. Respecto a la regulación hormonal del transporte de sodio y
agua en el riñón, señalar la falsa:
a) La aldosterona disminuye la reabsorción de sodio.
b) Un aumento de la osmolaridad plasmática estimula la
secreción de ADH (vasopresina).
c) La renina aumenta en sangre cuando disminuye la presión
arterial.
d) La renina se produce en el riñón.
e) La ADH u hormona antidiurética produce una orina escasa
y concentrada.
22. Respecto de la función renal, señalar la falsa:
a) En el túbulo proximal se reabsorbe una pequeña parte de la
glucosa filtrada.
b) En el túbulo distal y colector se produce una reabsorción fija
de agua y sodio.
c) El endotelio de los capilares glomerulares tiene poros que
permiten pasar el plasma sanguíneo.
d) El aclaramiento de creatinina sirve para estimar la filtración
glomerular.
e) A lo largo del glomérulo la presión hidrostática es constante.
23. Respecto al equilibrio ácido-base, señalar la falsa:
a) Un aumento de la frecuencia respiratoria produce un
aumento del pH sanguíneo.
b) La orina producida por los riñones siempre tiene un pH
ácido.
c) Si disminuye el pH en sangre se produce acidosis.
d) Las acidosis y alcalosis por alteraciones respiratorias se
compensan con cambios renales en la excreción de H+.
e) El tampón bicarbonato es fundamental en la regulación del
pH sanguíneo.
Examen Mayo de 2012 (Sakai)
24. Cuando los barorreceptores registran aumentos de la presión
arterial:
a) Aumenta la secreción de hormona antidiurética.
b) Disminuye la filtración glomerular.
c) Disminuye la producción de orina.
d) Se inhibe la secreción de hormona antidiurética.
e) Aumenta la sed.
25. Una sustancia no tiene transportadores específicos de
membrana pero puede atravesar la membrana de las células
tubulares renales a través de canales cuando existe un
gradiente de concentración. Inicialmente la concentración de
esta sustancia es igual en el filtrado glomerular y en el líquido
intersticial. Más tarde, a medida que se va reabsorbiendo
sodio y otros solutos, el agua atraviesa la membrana hacia el
intersticio y se crea un gradiente de concentración de dicha
sustancia entre el túbulo y el intersticio renal. Esta sustancia es:
a) Glucosa.
b) Calcio.
c) Urea.
d) A y C.
e) A, B y C.
26. En un riñón normal, cuál de los siguientes mecanismos puede
causar un aumento en la tasa de filtración glomerular:
a) Contracción de la arteriola aferente.
b) Una disminución de la presión hidrostática glomerular.
c) Un aumento en la presión hidrostática en la cápsula de
Bowman.
d) Una disminución en la concentración de las proteínas
plasmáticas.
e) Una disminución en la presión neta de filtración.
27. Los estímulos para la activación del sistema renina-
angiotensina son:
a) Disminución de la presión en las arteriolas.
b) Una disminución del flujo de fluido en el túbulo distal.
c) Aumento de la presión en la arteria renal.
d) A y B.
e) A, B y C.

33
28. La secreción de potasio en orina:
a) Disminuye en presencia de aldosterona.
b) Está asociada con la reabsorción de sodio en los túbulos
colectores.
c) Es mínima porque los humanos no toman potasio en la
dieta.
d) Aumenta cuando aumenta la hormona antidiurética.
e) Aumenta en presencia de péptido natriurético auricular.
29. Una persona se pierde en el desierto durante dos días.
Podríamos esperar que:
a) Tenga la osmolaridad en sangre disminuida.
b) Tenga altas concentraciones de ADH.
c) Tenga una producción normal de orina.
d) Tenga un volumen sanguíneo aumentado.
e) Todas las anteriores.
30. El término de autorregulación renal se refiere:
a) El flujo sanguíneo en el riñón nunca cambia.
b) El riñón tiene barorreceptores que contribuyen a la
regulación del gasto cardíaco.
c) El flujo sanguíneo se mantiene constante en un amplio
rango de presiones arteriales.
d) El flujo sanguíneo no se modifica con la activación del
sistema nervioso simpático.
e) C y D.
31. En cuanto la micción, es falso que:
a) Es controlada por un reflejo medular.
b) Durante la fase de llenado vesical, predomina el simpático.
c) Cuando la vejiga está llena, el parasimpático estimula el
músculo detrusor.
d) Los esfínteres uretrales externo e interno, se relajan de forma
voluntaria.
e) El bulbo controla la micción voluntaria.
1 A 16 A 31 D
2 D 17 C
3 D 18 C
4 A 19 E
5 C 20 E
6 A 21 A
7 D 22 A
8 D 23 A
9 D 24 D
10 B 25 C
11 B 26 D
12 C 27 D
13 D 28 B
14 D 29 B
15 A 30 C

34
BIBLIOGRAFÍA
Dee Unglaub Silverthorn. Fisiologia humana: un enfoque integrado. 4º Ed. Editorial médica panamericana. 2009
Beatriz Gal Iglesias. Bases de la fisiología. 2º Ed. Editorial Tébar. 2007.