PLACENTA PREVIA
-
Upload
roberthoo-fernandez -
Category
Documents
-
view
234 -
download
0
description
Transcript of PLACENTA PREVIA

AUTORES:Farfán Cedeño Héctor
Fernández Sánchez Roberth
Gaibor Rivera Katherin
García Vélez Yiulia
García Zambrano Luis
CÁTEDRA DE IMÁGENES DIAGNÓSTICAS TRABAJO DE
INVESTIGACIÓNCATEDRÁTICA:
Dra. Hypatia Domínguez
GRUPO #3
SEXTO “D”PERIODO:
OCTUBRE/ FEBRERO
UNIVERSIDAD TÉCNICA DE MANABÍFACULTAD DE CIENCIAS DE LA SALUD
CARRERA DE MEDICINA

“La gente quiere a los médicos que quieren a la gente; antes de ser un buen médico, sé una
buena persona”
Anónimo
I

UNIVERSIDAD TÉCNICA DE MANABÍ
MISIÓN
Formar académicos, científicos y profesionales responsables,
humanistas, éticos y solidarios, comprometidos con los
objetivos del desarrollo nacional, que contribuyan a la
solución de los problemas del país como universidad de
docencia e investigación, capaces de generar y aplicar nuevos
conocimientos, fomentando la promoción y difusión de los
saberes y las culturas, previstos en la Constitución de la
República del Ecuador.
VISIÓN
Constituirse en una institución universitaria líder, referente de
la educación superior en el Ecuador, promoviendo la creación,
II

desarrollo, transmisión y difusión de la ciencia, la técnica y la
cultura, con reconocimiento social, proyección regional y
mundial.
FACULTAD DE CIENCIAS DE LA SALUD
MISIÓN
Formar profesionales en salud que contribuyan a la solución
de los problemas de salud y desarrollo del país, con
conocimientos científicos y valores, definido sentido de
liderazgo y toma de decisiones que responda a las
necesidades de las instituciones del sector establecidas en el
plan nacional de desarrollo.
VISIÓN
III

Ser una unidad académica acreditada en el campo de la
salud, fortalecida en investigación, docencia, gestión, y
vinculación, con liderazgo, reconocimiento social y proyección
nacional e internacional.
ESCUELA DE MEDICINA
MISIÓN
Formar un médico general para prestar atención integral de
salud individual, familiar y comunitaria con sólidos
conocimientos científicos, tecnológicos, éticos, de
investigación, definido sentido de liderazgo que pueda
garantizar las demandas de las instituciones del sector y las
establecidas en el plan nacional de desarrollo.
IV

VISIÓN
Ser una carrera acreditada en la formación de médicos para la
atención integral de salud del ser humano aplicando las
herramientas del proceso enseñanza aprendizaje a la luz de
los nuevos adelantos tecnológicos que responda a los
objetivos del plan nacional de desarrollo.
DECLARACIÓN DE AUTORIA
Toda responsabilidad con respecto a las investigaciones con sus resultados, conclusiones y recomendaciones presentadas en este proyecto son exclusivamente de sus autores:
_______________________Farfán Cedeño Héctor
C.I. 131137932-3
_______________________Fernández Sánchez Roberth Arturo
C.I. 131224835-2
_______________________Gaibor Rivera Katherine
C.I. 131223955-9
V

_______________________García Vélez Yiulia Thais
C.I. 131323159-7
_______________________García Zambrano Luis
C.I. 131256923-7
_______________________Hoppe Castro Candy Maribel
C.I. 131194435-7
AGRADECIMIENTO
Al culminar con la investigación agradecemos a todas aquellas
personas que de una u otra forma, estuvieron apoyándonos y
guiándonos en la realización del proyecto.
A Dios creador e inspirador de nuestra existencia, por darnos
sabiduría para seguir con el proyecto y sobre todo por darnos la
vida y mantenernos con salud.
A nuestros padres por su ayuda incondicional, por ser quienes nos
han dado una buena formación y guiado en nuestras vidas.
VI

A nuestra catedrática por brindarnos su tiempo y a quien les
debemos gran parte de nuestros conocimientos, gracias a su
paciencia y enseñanza.
Y finalmente un eterno agradecimiento a esta prestigiosa
universidad la cual abre sus puertas a jóvenes como nosotros,
preparándonos para un futuro competitivo y formándonos como
personas de bien.
DEDICATORIA
Queremos dedicar este proyecto a Dios, ya que gracias a él, hoy
tenemos una vida llena de bendiciones con las cuales hemos
podido salir adelante en todo momento de nuestra vida.
VII

A nuestros padres, por su amor, apoyo y sobre todo por brindarnos
sus sabios consejos para no dejarnos vencer por los obstáculos
que se nos presenten.
A nuestra docente, la Dra. Hypatia Domínguez por su gran apoyo
y motivación para la culminación de nuestro proyecto en esta
cátedra, por su tiempo brindado y por impulsar el desarrollo de
nuestra formación profesional mediante la elaboración de este
trabajo investigativo.
VIII

INDICE
DECLARACIÓN DE AUTORIA________________________________V
TEMA:______________________________________________________XI
INTRODUCCIÓN___________________________________________XII
JUSTIFICACIÓN___________________________________________XIV
OBJETIVOS________________________________________________XV
OBJETIVO GENERAL________________________________________XV
OBJETIVOS ESPECÍFICOS___________________________________XV
MARCO TEÓRICO___________________________________________1
PLACENTA PREVIA________________________________________1
I. REVISIÓN HISTÓRICA____________________________________1
II. DEFINICIÓN_____________________________________________1
III. FRECUENCIA E INCIDENCIA_____________________________2
IV. CLASIFICACIÓN_________________________________________3
V. ANATOMÍA PATOLÓGICA________________________________5
VI. ETIOPATOGENIA________________________________________6
VII. FACTORES DE RIESGO_________________________________7
VIII. MANIFESTACIONES CLÍNICAS__________________________8
IX. DIAGNÓSTICO__________________________________________9
X. PRUEBAS DE LABORATORIO___________________________10
XI. TÉCNICAS DE IMAGEN_________________________________10
XII. DIAGNÓSTICO DIFERENCIAL__________________________11
XIII .COMPLICACIONES____________________________________12
XIV. TRATAMIENTO______________________________________12
XV. PRONÓSTICO_________________________________________15
XVI. TRASTORNOS ASOCIADOS___________________________15
XVII. PREVENCIÓN________________________________________16
XVIII. ATENCIÓN DEL RECIÉN NACIDO:____________________16
XIX. IMPORTANCIA DE ESTA ANOMALÍA__________________16
VIII

CONCLUSIONES_________________________________________XVII
RECOMENDACIONES____________________________________XVIII
BIBLIOGRAFÍAS__________________________________________XIX
WEBGRAFIAS_________________________________________XIX
REFERENCIAS________________________________________XIX
HISTORIA CLÍNICA_______________________________________XXI
ANAMNESIS_____________________________________________XXI
I. DATOS GENERALES._______________________________XXI
II. HISTORIA MÉDICA._______________________________XXI
III. REVISIÓN DE APARATOS Y SISTEMAS_________XXIII
IV. SIGNOS VITALES________________________________XXIII
V. EXAMEN FÍSICO__________________________________XXIV
1.- GENERAL.-__________________________________________XXIV
2.- SEGMENTARIO:_____________________________________XXIV
VI. EXAMENES COMPLEMENTARIOS________________XXVI
ECOGRAFÍA ABDOMINAL_______________________________XXVI
ECO ABDOMINAL IDX___________________________________XXVI
EXÁMENES DE LABORATORIO SOLICITADOS___________XXVII
IX

CAPITULO I
X

TEMA:“Placenta Previa”
XI

INTRODUCCIÓN
Es necesario diagnosticar la enfermedad de placenta previa, imagine
que llegado el momento del parto, el bebé no puede nacer debido a que
hay un obstáculo que le impide salir del útero al exterior, así pues la
presencia de la placenta previa impide un parto normal a la vez que
genera otros problemas de gran importancia y peligro para la madre y
su bebe.
La placenta previa se da cuando la placenta se inserta en el segmento
inferior del útero ya sea total o parcialmente, de modo que obstruye el
orificio dificultando la salida del feto. La placenta se clasifica en tres:
placenta previa total (cubre todo el orificio cervical), parcial (cubre la
mitad del orificio cervical) y marginal (el borde de la placenta está cerca
del orificio pero no lo cubre).
La frecuencia de esta enfermedad es muy mínima 1 de cada 200
embarazos tienen placenta previa, y varia un tanto de acuerdo al tipo de
placenta previa que sea, normalmente se presenta la placenta previa
marginal.
En el presente trabajo se menciona cuando una mujer es más propensa
de tener presentar placenta previa, algunos factores de riesgo son: edad
avanzada, cicatrices uterinas, gestación múltiple, tabaquismo.
Uno de los síntomas más notables de esta enfermedad es la hemorragia
vaginal, súbita e indolora que se da en el tercer trimestre de embarazo
aproximadamente y también puede presentar calambres uterinos.
Cuando se hace el control de embarazo antes de las que se presenten
los síntomas se puede sugerir ciertas medidas para evitar la hemorragia
vaginal en el futuro, normalmente las madres se hacen la consulta
después de la las 20 semanas, presentando ya sangrado vaginal, los
XII

movimientos del bebe son normales y la paciente se siente bien, para el
diagnóstico se puede realizar un hemograma, o en una ecografía.
El tratamiento depende de cuánto sangrado vaginal haya, si no es
mucho solo se recomienda reposo, no usar tampones, pero si la
hemorragia es bastante se le administrara transfusiones sanguíneas.
XIII

JUSTIFICACIÓN
Las alteraciones hemorrágicas durante el embarazo o el parto
representan la tercera causa de morbilidad y mortalidad materna en
muchos países y la primera causa de mortalidad materna en el mundo.
Tiene graves consecuencias para la salud de la madre y del recién
nacido, igualmente en muchas ocasiones están asociadas con fallas en
el acceso y deficiente capacidad instalada en los servicios de salud.
En este sentido se hace necesario establecer parámetros mínimos que
garanticen una atención de calidad, con racionalidad científica, para el
desarrollo de las actividades, procedimientos e intervenciones durante la
atención de las pacientes afectadas por esta patología, con el propósito
de disminuir de manera significativa las morbi-mortalidad maternas y
perinatales asociadas.
XIV

OBJETIVOS
OBJETIVO GENERAL
Determinar las características clínicas, y diagnóstico por ecografía de
una placenta previa en una paciente de 33 años ingresada en la clínica
de mujeres del Hospital Verdi Cevallos Balda de Portoviejo.
OBJETIVOS ESPECÍFICOS
Determinar las características clínicas
Identificar el método de diagnóstico más utilizado
Llegar a un diagnostico presuntivo, diferencial y definitivo con
todos los pasos de una historia clínica
XV

CAPITULO II
XVI

XVII

1
MARCO TEÓRICO
PLACENTA PREVIA
I. REVISIÓN HISTÓRICA
La primera descripción de la placenta previa fue la de Guillermeau en
1685, el cual aconsejó a los cirujanos que, en los partos, definieran qué
se presentaba primero, si el feto o la placenta .En 1730 Giffart describió
cómo la hemorragia en el parto se debía a la separación entre el orificio
cervical interno y la placenta inserta en él. Fueron Levret (1750)
en Francia y Smellie (1751) en Londres, quienes establecieron
el concepto de placenta previa.
Desde entonces, su manejo clínico es controvertido. Durante los siglos
XVIII Y XIX se practicaba la rotura de las membranas, metreuresis y la
cesárea vaginal.
La primera cesárea abdominal por placenta previa se realizó en 1892,
extendiéndose rápidamente su uso; el tratamiento conservador hasta la
viabilidad fetal fue introducido por Johnson en 1945, y el uso de los
ultrasonidos para el diagnóstico de la localización de la placenta en
1966, por Gottesfeld.
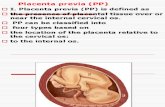
II. DEFINICIÓN
En general se denomina placenta previa a la inserción de la placenta en
la parte inferior del útero, cubriendo total o parcialmente el orificio
cervical interno o
quedando muy cerca de
él.

2
La placenta previa es un cuadro en el cual la placenta se encuentra
insertada en el segmento inferior del útero, próxima al orificio interno
del cuello del mismo, y se manifiesta generalmente como una
hemorragia. Normalmente la placenta se implanta en la región superior
o media del útero.
De hecho, constituye una de las causas de las denominadas
hemorragias de la segunda mitad del embarazo. Aunque, en alrededor
del 25% de los casos no produce síntoma alguno.
III. FRECUENCIA E INCIDENCIA
Frecuencia
Su frecuencia es aproximadamente de 1/200 partos (0.5 por 100)
habiendo sido descrita por Maillet del 0.33 al 2.6 por 100.
Sin embargo en los últimos 5 años una frecuencia de 1/158 partos.
Esta incidencia varía dependiendo del método de diagnóstico
La placenta previa ocurre más frecuentemente en multíparas, tanto más
cuanto mayor sea el número de gestaciones de una misma paciente. La
incidencia de la placenta previa aumenta con la edad materna, y las
recidivas en embarazos ulteriores no sobrepasan 1-3 por 100.
Frecuencia de las diferentes clases de placenta previa

3
a. Placenta previa total: 23-31%
b. Placenta previa parcial: 21-33%.
c. Placenta previa marginal: 37-55%
Incidencia
a. 1/250 embarazos posteriores a la semana 24 de la gestación.
b. 1/1500 nulíparas.
c. 1/20 multíparas.
La incidencia está influida por la edad gestacional en el
momento del diagnóstico
a. El diagnóstico ecográfico de la placenta previa durante el segundo
trimestre de la gestación es del 5%.
b. En el parto a término, el diagnostico ecográfico de la placenta previa
es de 0.5%.
c. Si se demuestra una placenta previa en una ecografía efectuada a las
26-28 semanas de la gestación, lo más probable es que el trastorno
persista hasta el parto, por lo que debe recomendarse al paciente tome
las oportunas medidas preventivas.
La frecuencia de recurrencias de la placenta previa es de 12 veces la
incidencia teórica.
Morbilidad y mortalidad perinatales:
1. La morbilidad perinatal es menor de 10%.
2. La causa primaria de morbilidad y mortalidad prenatales es la
prematuridad .Así mismo, el aumento de la mortalidad perinatal se

4
asocia a hemorragia precoz, grandes pérdidas de sangre y antecedentes
de placentas previas de tamaño mayor.
3. En los pacientes con placenta previa son 2-4 veces más frecuentes
las malformaciones congénitas.
IV. CLASIFICACIÓN
Las diferentes variedades se definen según se sitúe el borde inferior de
la placenta con respecto al orificio cervical interno .Son las siguientes :
Placenta previa total: el orificio cervical interno está
completamente cubierto por la placenta.
Placenta previa parcial: la placenta cubre solo parte del orificio
cervical interno.

5
Placenta previa marginal: La placenta está próxima al orificio
cervical interno pero no lo cubre. El margen inferior de la placenta
se sitúa cerca del orificio cervical interno y se distancia de él
menos de 5 centímetros.
V. ANATOMÍA PATOLÓGICA
El segmento inferior, lugar de
asentamiento de la placenta, presenta
una fuerte vascularización .En virtud de la
escasa reacción decidual a ese nivel, las
vellosidades invaden en ocasiones su
pared, que se hace menos elástica y más
frágil.
La placenta con frecuencia esta
adelgazada y más extendida en su
superficie .En ocasiones pueden existir
uno o más cotiledones aberrantes o
presentarse en forma de placenta
bilobular , siendo uno de esos cotiledones

6
o lóbulos los de inserción anómala .Por este motivo es frecuente que se
asocie a la placenta previa un grado mayor o menor de placenta accreta
(5-10% de los casos ).La cara materna de la placenta muestra los
surcos intercotiledóneos muy poco acusados.
Microscópicamente, la placenta suele ser normal .En algunos casos se
ha descrito necrosis decidual y trombosis placentaria, así como fibrosis
del estroma e hiperplasia del epitelio de las vellosidades.
El cordón umbilical suele tener una implantación excéntrica y en
ocasiones adoptar la forma de inserción velamentosa, lo que va
acompañado con frecuencia de vasa previa.
Las membranas son espesas y rugosas en la vecindad de los cotiledones
y su elasticidad es menor .Después del parto se encontrarán
desgarrándose el borde placentario en las placentas marginales, y en las
de inserción baja, a una distancia menor de 10 cm, por la zona más
próxima a aquel.
VI. ETIOPATOGENIA
Causas
La etiopatogenia de la placenta previa no es del todo
conocida .Generalmente se admiten dos posibilidades etiológicas; la
primera estaría vinculada al propio huevo cigoto, la segunda, al terreno
sobre el cual se realiza la implantación.
6.1 Causas ovulares:
Al exponer el embarazo tubárico, señalamos que una de las causas
etiológicas posibles era el desarrollo precoz de la actividad histolítica del

7
trofoblasto. Un retardo en dicha función podría, por la misma razón, ser
la causa de la anidación en el segmento inferior, e incluso, en muy raros
casos, en el cerviz (embarazo ectópico cervical).
Una variedad de naturaleza ovular seria la placenta capsular. La zona
del trofoblastos, que habitualmente se pone en contacto con al decidua
capsular transformándose en corion liso, no realiza esta transformación,
pero lo que el corion frondoso se extiende recubriendo gran parte del
saco amniótico. Para que aquella zona del corion se desarrolle, es
necesaria una buena vascularización de la decidua capsular.
Como causas ovulares también podrían considerarse las derivadas de un
desarrollo anormalmente grande de la placenta por aumento de las
necesidades fetales ( gemelos ) o por procesos específicos que afectan a
los vasos vellositarios , interfiriendo en la nutrición fetal(diabetes ,etc.).
6.2. Causas maternas
Son prácticamente causas uterinas y probablemente los más frecuentes
factores etiológicos de la placenta previa .El huevo cigoto , al llegar ala
cavidad uterina , no encuentra zona de implantación apropiada de la
decidua y siguiendo su descenso , terminara pro anidar en el segmento
inferior ( implantación primitiva ) ; en otros casos , las dificultades de
nutrición posteriores a la implantación ortotópica harían extenderse en
su superficie a la placenta ( implantación secundaria ).
Entre otras posibles causas de la placenta previa se incluyen:
Un endometrio cicatrizado (el forro del útero)
Placentas macrosómicas
Un útero anormal

8
Mujeres con cicatrización en la pared uterina producidas en
embarazos anteriores.
Mujeres con fibromas u otras anomalías del útero.
Una formación anormal de la placenta.
VII. FACTORES DE RIESGO
Un factor de riesgo es aquello que aumenta la probabilidad de adquirir
una enfermedad o afección. Los factores de riesgo incluyen:
1) Mujeres multíparas, en las que la zona de inserción placentaria
de las sucesivas gestaciones va siendo substituida por tejido
cicatricial, restando terreno apto para la implantación de la zona
habitual.
2) Edad materna avanzada
3) Cicatrices uterinas, producidas por operaciones anteriores
(miomectomía, cesáreas anteriores, operaciones plásticas por
malformaciones uterinas).
4) Abortos de repetición o legrados uterinos enérgicos que
impiden la regeneración del endometrio en zonas de cavidad
uterina.
5) Gestación múltiple (dos o más fetos)
6) Miomas submucosos y pólipos endometriales: Alteraciones
funcionales de la mucosa, sinequias intrauterinas o endometriales
residuales localizadas.
Otros factores de riesgo
Tabaquismo, cocaína, razas negras y asiática, sexo masculino
del feto e historia previa de desprendimiento prematuro de la placenta
normalmente inserta.

9
Al analizar los datos del Collaborative Perinatal Project of nacional
Institute of Neurological and Communicative Disorders and Stroke
sobre más de 55 000 nacimientos, observó que la placenta de las
fumadoras presentaba una mayor frecuencia de necrosis
e inflamación así como el desprendimiento de placenta y la
placenta previa figuran entre las complicaciones más frecuentes
del embarazo relacionado con el consumo de tabaco.
Frecuencia de los trastornos placentarios por 1000 nacimientos
entre fumadoras y no fumadoras y fumadoras que se
abstuvieron de fumar durante el embarazo
Nunca
fumaron
Dejaron de
fumar
Fumaron
durante el
embarazo
Desprendimie
nto de
placenta
16.9 18.7 24.2
Placenta
previa5 5.5 8.2
Según los estudios realizados se ha señalado que la incidencia de la
placenta previa, se incrementó en un 143 por 100, en las madres que
fumaron.
VIII. MANIFESTACIONES CLÍNICAS
METRORRAGIA
Es el síntoma fundamental; tan elevada es su frecuencia, que el clásico
axioma clínico " toda metrorragia del tercer trimestre del embarazo es

10
una placenta previa" , mientras nos e demuestre lo contrario sigue
teniendo validez.
Características:
Aparece preferentemente en los meses 7-8 de la gestación .Sólo
en el 30% de los casos ocurre antes del tercer trimestre.
Su aparición es brusca, inesperada, a veces en el más absoluto
reposo e incluso durante el sueño. No va acompañada de dolor; la
gestante se siente repentinamente " húmeda" , piensa que ha
tenido una rotura extemporánea de la bolsa de las aguas , y al
tratar de comprobarlo se encuentra con que el líquido es sangre.
La sangre es líquida y roja; su cuantía es moderada,
(excepcionalmente sobrepasa 500ml).
Existe tendencia a la homeostasis espontánea, por lo que, con la
ayuda del reposo, el cuadro hemorrágico cede a veces de forma
tan brusca como apareció .Sin embargo, lo habitual es que la
hemorragia se repita con pérdidas progresivamente crecientes e
intervalos cada vez más cortos.
La placenta previa no supone por lo general riesgo para el bebé, pero sí
para la madre, sobre todo si la hemorragia es intensa. Hay ocasiones en
que es necesario recurrir a transfusiones. En la inmensa mayoría de los
casos la placenta previa implica la práctica de la cesárea para extraer al
bebé.
IX. DIAGNÓSTICO
1. Diagnóstico Precoz o Asintomático: Cuando la madre controla
su embarazo hacemos el diagnóstico antes de que se presenten
los síntomas y podemos sugerir medidas preventivas para evitar
que se produzcan sangrados en el futuro. En embarazos precoces
diagnosticamos esta condición en 7% de las embarazadas pero

11
manifestarán el problema solo 0.5%. Esto se debe a que a medida
que el embarazo avanza y el útero crece, la placenta, que
inicialmente estaba " baja" va ascendiendo y alejándose del
orificio cervical interno. Esta es la razón por la cual no utilizamos
el diagnóstico de Placenta Previa antes de la semana 20 del
embarazo, usualmente reportamos la condición como placenta "
baja" para que el obstetra esté al tanto de un problema potencial y
le haga un seguimiento adecuado.
2. Diagnóstico Tardío o Sintomático: Típicamente la paciente
consulta con un embarazo mayor de 20 semanas presentando
sangrado vaginal indoloro que comenzó sin razón ni causa
aparente. La hemorragia suele ser inesperada; aunque
inicialmente se presenta como un manchado discreto existe una
tendencia a la recurrencia días o semanas después y en
cantidades cada vez mayores. Los movimientos del bebé son
normales y la paciente se siente bien salvo por la preocupación
que le ocasiona el sangrado vaginal (si la hemorragia ha sido
profusa puede manifestar debilidad, mareo, palpitaciones). Puede
que se asocien contracciones uterinas dolorosas con el
sangrado. Bajo ningún respecto realizamos un tacto ginecológico
(esto podría ocasionar un sangrado de mayor magnitud) y en
casos seleccionados colocamos un espéculo para determinar el
origen intrauterino del sangrado. Inmediatamente la paciente es
pasada a Sala de Ecografía para el diagnóstico definitivo.
X. PRUEBAS DE LABORATORIO
Hemograma completo, grupo sanguíneo y pruebas cruzadas en caso de
ser necesaria una transfusión.
Se harán exámenes de sangre para saber si hay anemia (conteo de
sangre baja) y para saber su tipo de sangre. Tal vez una transfusión de

12
sangre sea necesaria si usted ha sangrado y el conteo de sangre sea
muy bajo. Es posible recibir una transfusión de su propia sangre. Si su
hematocrito (cuenta de sangre) en de 34% o más mientras está
embarazada, tal vez pueda dar sangre antes del parto.
Cuando hay un sangrado y tanto la sangre de la madre como del bebe,
la madre produce anticuerpos los cuales dañan a las células rojas del
bebe .La inmunoglobulina Rh evita que esto suceda. El sulfato de
magnesio es una medicina que se aplica en la vena a través de una
infusión intravenosa .Cuando esta medicina se da por primera vez, la
paciente tal vez sienta nauseas, mareos, etc.
XI. TÉCNICAS DE IMAGEN
Ecografía (transabdominal) para determinar la localización y
condición de la placenta y el estado fetal.
El diagnóstico se realiza fundamentalmente por ecografía. Pueden
aparecer signos clínicos como metrorragias y complicaciones que
pongan en riesgo al feto o a la madre, como una hemorragia masiva,
tromboembolia y shock. Sin embargo, el pronóstico suele ser bueno si se
maneja adecuadamente.
En la ecografía se puede ver la ubicación de la placenta y la porción que
está sobre el cuello uterino. Una ecografía vaginal puede ser más
precisa en el diagnóstico.
Aunque la ecografía evidencie una placenta baja durante los primeros
meses del embarazo, sólo pocas mujeres desarrollarán una verdadera
placenta previa. Es común que la placenta se desplace hacia arriba y
descubra el cuello uterino a medida que el útero aumenta de tamaño,
esto se llama migraciónde la placenta
Pruebas específicas

13
Prueba de Kleihauer -Betke para determinar transfusión feto materna.
Procedimientos diagnósticos
Anamnesis, ecografía.
XII. DIAGNÓSTICO DIFERENCIAL
Expulsión del tapón mucoso.
Desprendimiento prematuro de placenta.
Placenta de inserción baja.
XIII .COMPLICACIONES
Las complicaciones maternales potenciales incluyen hemorragia mayor,
shocks y muerte.
El riesgo de infección y formación de coágulos sanguíneos o
tromboembolismo asimismo pueden aumentar, tal como la probabilidad
de necesitar una transfusión sanguínea.
La premadurez, lo cual ocurre cuando un bebé está antes de la semana
36 de gestación, es responsable de cerca del 60% de muertes infantiles
secundario a la placenta previa.
La pérdida de sangre fetal o hemorragia pueden ocurrir debido a que la
placenta se desgarra de la pared uterina durante la labor de parto.

14
También puede ocurrir con la entrada al útero durante un parto de
cesárea.
Las complicaciones maternas abarcan hemorragia profusa
(sangrado), shock y muerte. También aumenta el riesgo de infección
o de formación de coágulos sanguíneos (tromboembolia), así como se
incrementan las probabilidades de necesitar de una transfusión de
sangre.
Los nacimientos (bebés de menos de 36 semanas de gestación) son
responsables de cerca del 60% de las muertes de bebés en casos
de placenta previa. La pérdida de sangre del feto o hemorragia puede
ocurrir debido a que la placenta se separa de la pared del útero
durante el trabajo de parto e igualmente puede ocurrir con el acceso
quirúrgico al útero durante un parto por cesárea.
XIV. TRATAMIENTO
Vías de tratamiento:
Hoy en día el tratamiento de la placenta previa queda reducido a dos
posibilidades:
1) Vía abdominal mediante operación cesárea: el objetivo es
detener la hemorragia por vaciamiento rápido del útero .La
solución es válida tanto para el embarazo como para el parto.
Hay que destacar que la operación cesárea ha hecho descender
notablemente la mortalidad materna y fetal, pero no todas las placentas
previas deben ser resolverse por esta vía.
2) Vía vaginal, limitada en la actualidad a la amniorrexis
artificial. Su objetivo es tratar de detener la hemorragia por
descenso de la presentación y compresión de los cotiledones
desprendidos contra la pared del útero.

15
La solución es válida para el parto
Factores básicos
Factores básicos que hay que considerar son los siguientes:
El estado de la madre. Si la hemorragia es intensa y persistente
la reposición de las pérdidas sanguíneas se hacen imperativas y
urgentes .Será preciso recurrir a la cesárea, tanto durante el
embarazo como en el parto.
El estado fetal. El mismo razonamiento es válido para la
afectación grave del feto
La variedad anatómica de la placenta previa, que puede
permitir teóricamente ambas soluciones o solo vía alta. En casos
de la placenta oclusiva, tanto central como parcial, la cesárea es la
intervención más apropiada; en cambio , en las placentas de tipo
lateral o baja, y en las marginales, puede permitirse la vía vaginal.
El estado de las membranas. Si la amniorrexis ha tenido
lugar y sintomatología hemorrágica persiste, la solución por vía
alta se impone en la mayoría de las ocasiones.
La existencia o no de dilatación cervical y su grado.
El tratamiento se realizará de la siguiente forma:
A. Conducta durante el embarazo
Ingreso de la paciente a un centro hospitalario a la primera metrorragia,
inclusive aunque ésta tenga tendencia a ceder o haya cesado por

16
completo .En los casos de hemorragia masiva y persistente, se realizara
de inmediato la operación cesárea. En los demás casos las medidas
serán las siguientes:
Reposo en cama y administración de sedantes del miometrio.
( beta adrenérgicos)
valoración de la pérdida sanguínea
constatación de la vitalidad y estado fetal.
localización de la placenta por ecografía, para no sólo confirmar su
inserción anómala, sino diagnosticar su variedad anatómica.
administración de corticoides, para acelerar la madurez fetal.
Después de la semana 37, la conducta expectante no tiene razón
de ser y ante cualquier pérdida hemorrágica importante se impone
la cesárea.
En las etapas intermedias (entre las semanas 34y 37) cada caso
será analizado individualmente, valorando por un lado el
desarrollo fetal y por el otro la intensidad de la hemorragia, así
como la variedad anatómica de la placenta.
B. Conducta durante el parto
La cesárea se impone inicialmente en los siguientes casos:
Variedad oclusiva centra o parcial.
Intensa hemorragia de comienzo.
Pacientes con mal estado general (shock o preshok).
XV. PRONÓSTICO
Pronóstico materno

17
Desde el punto de vista materno, gravan la morbimortalidad la
hemorragia (60-65%), la infección (30-35%) y
los accidentes tromboembólicos (4-6%).El pronóstico en parte
dependerá de la variedad anatomoclínica, de la intensidad y al
frecuencia de las pérdidas hemorrágicas y de la precocidad y eficacia
del tratamiento establecido.
Pronóstico fetal
Las causas más habituales de mortalidad fetal son la prematuridad (60-
80%), la anoxia, la anemia, los traumatismos obstétricos y las
malformaciones.
En cuanto a la morbilidad fetal hay que destacar que es más frecuente
el retraso de crecimiento intrauterino, lo que implica un incremento de
los recién nacidos de bajo peso.
Incluso se ha descrito que a los 4 años de edad los niños nacidos de
madres con placenta previa tenían menor peso, talla y circunferencia
cefálica que el promedio.
XVI. TRASTORNOS ASOCIADOS
Placenta acreta (15.25% de los pacientes), increpa o percreta y
prematuridad.
Las placentas , tanto accreta como increpa y más aún la percreta , dan
lugar a un sin fin de complicaciones .La placenta accreta con frecuencia
se asocia a placenta previa , lo que constituye una gran dificultad
cuando se trata de resolver una placenta previa de primer o segundo
grado ( placenta baja ) por vía vaginal , pudiendo dar graves
hemorragias.

18
XVII. PREVENCIÓN
Cualquier gestante con hemorragia uterina durante el último trimestre
de embarazo es sospechosa de placenta previa.
Ante toda gestante que sangra en el último trimestre, el
proceder obligado es el siguiente:
Ingreso inmediato.
Control hemático (especialmente hemoglobina y hematocrito).
Ecografía transabdominal para precisar el lugar de inserción
placentaria y evaluación biométrica fetal
No hay pautas para prevenir el tromboembolismo. Sin embargo,
si lo tiene, necesita seguir los siguientes pasos para prevenir el
sangrado:
Revise la afección regularmente
Siga cualesquiera instrucciones que le den sobre reposo y qué
hacer si tiene sangrado o contracciones.
XVIII. ATENCIÓN DEL RECIÉN NACIDO:
El recién nacido necesita atención y vigilancia especial ya que no es raro
que haya experimentado cierto grado de hipoxia intrauterina y además
sea pretérmino y de bajo peso para la edad gestacional
XIX. IMPORTANCIA DE ESTA ANOMALÍA
Imagine Ud. que llegado el momento del parto, el bebé no puede nacer
debido a que hay un obstáculo que le impide salir del útero al exterior;
así pues, la presencia de una Placenta Previa impide un parto normal a
la vez que genera otros problemas de gran importancia y peligro para la
madre y su bebé: Hemorragia y Prematuridad. Cuando la placenta se
sitúa muy cerca, o sobre el orificio cervical interno, su fijación local al

19
útero es muy inestable y pueden presentarse pequeños
desprendimientos del borde placentario que dejan al descubierto
algunos vasos uterinos, que producirán una hemorragia de magnitud
variable, desde pequeñas manchas hasta una franca hemorragia vaginal
con potencial para desangrar a la madre. Por otra parte, la sangre actúa
como irritante uterina y puede estimular contracciones uterinas
dolorosas que contribuyen con desprendimientos placentarios mayores y
mayor sangrado, estableciéndose así un círculo vicioso que puede
conducir a una emergencia obstétrica. Si el sangrado se comienza a
manifestar cuando el embarazo es Pretérmino (antes de los 9 meses) y
no responde al manejo médico, nos vemos en la necesidad de
interrumpir el embarazo con una cesárea de emergencia y obtener un
bebé prematuro que necesitará cuidados intensivos. Si esto ocurre al
término del embarazo, la situación es mejor para el bebé ya que aunque
tengamos que realizar una cesárea de emergencia es improbable que el
bebé requiera terapia intensiva

20

XVII
CONCLUSIONES
La placenta previa es la inserción de la placenta en la parte inferior del
útero, cubriendo total o parcialmente el orificio cervical interno o
quedando muy cerca de él.
Existen tres tipos de placenta previa: Total, parcial y marginal.
Los principales factores de riesgo de la placenta previa son:
multiparidad, cicatrices uterinas, edad materna avanzada, miomas
submucosos así como el consumo de tabaco y cocaína.
El principal síntoma de la placenta previa es la hemorragia, la cual es
indolora y aparece en los 7-8 meses de gestación.
El diagnóstico de la placenta previa se puede lograr a través de un
diagnostico precoz o tardío (sintomático).
Para efectuar el diagnóstico es necesario aplicar: pruebas de
laboratorio, así como principalmente procedimientos diagnósticos como
ecografía y anamnesis.
El tratamiento de la placenta previa depende de factores básicos como:
estado de la madre, estado fetal, variedad anatómica de la placenta,
estado de membranas y dilatación cervical.
El pronóstico materno puede ser de dos tipos: pronóstico fetal y
materno.
El pronóstico materno determina la presencia de infecciones,
morbimortalidad y otros.
En el caso del pronóstico fetal, se puede observar: anoxia, anemia
traumatismos y malformaciones.

XVIII
RECOMENDACIONES
Muchos casos de placenta baja logran corregirse sin ayuda antes del
parto. Por eso hay médicos que recomiendan no preocuparse demasiado
a sus pacientes. Sin embargo, cuando ya se pasa la semana número 20
del embarazo, se empiezan a tomar más precauciones. Entre otras
cosas, el médico puede indicar:
Reposo absoluto
Hospitalización: especialmente en caso de hemorragia, para así
evaluar la salud de la futura mamá y su bebé
Suplementos vitamínicos: muchas veces se recetan
suplementos de hierro, por la pérdida de sangre que ha sufrido la
embarazada
Laxantes y dieta con alto contenido de fibra: como uno de
los detonantes del sangramiento puede ser el esfuerzo al defecar,
el médico puede tratar de evitar que la mujer haga fuerzas al ir al
baño.
Realmente no existe una prevención eficaz, de hecho, no se puede
prevenir la aparición de la Placenta Previa, solo se pueden limitar sus
efectos una vez que el problema se ha diagnosticado. Aunque no sirva
como una medida preventiva específica, debes considerar mantener una
vida saludable y activa, evitar el uso excesivo de alcohol y suspender el
uso del cigarrillo y drogas.
Sigue al pie de la letra las indicaciones que tu médico ha hecho para tu
caso y edad gestacional particular, incluyendo uso de medicamentos y
restricciones de la actividad física, sexual y doméstica (el reposo puede

XIX
ser menos estricto si la condición se ha mantenido asintomática, pero la
sexualidad queda siempre prohibida)
Si vas a otro médico notifica inmediatamente la presencia de tu
condición placentaria para que no te practique un tacto vaginal ni te
coloque un especulo si el centro de atención no tiene las condiciones
adecuadas para atender una emergencia obstétrica hemorrágica.
Reporta de inmediato cualquier grado de sangrado vaginal,
contracciones uterinas y alteración de los movimientos de tu bebé.
BIBLIOGRAFÍAS
Webgrafias
http://www.monografias.com/trabajos62/placenta-previa/placenta-
previa2.shtml
http://www.maternidadrafaelcalvo.gov.co/protocolos/
PROTOCOLO_PLACENTA_PREVIA.pdf
Referencias
1. Miller DA, Chollet JA, Goodwin TM. Clinical risk factors for placenta
previa-placenta accreta. Am J Obstet Gynecol 1997; 177:210–4.
2. O’Brien JM, Barton JR, Donaldson ES. The management of placenta
percreta: conservative and operative strategies. Am J Obstet
Gynecol 1996; 175:1632–8.
3. Clark SL, Koonings PP, Phelan JP. Placenta previa/accreta and prior
cesarean section. Obstet Gynecol 1985; 66:89–92.
4. Perucca E, Cazenave H, Barra A, Ochoa, Villagrán G, Espinoza R, et
al. Placenta previa percreta con invasión vesical. Rev Chil Obstet
Ginecol 2002; 67:364-7.
5. Finberg G, Williams JW. Placenta accreta: prospective sonographic
diagnosis in patients with placenta previa and prior cesarean
section. J Ultrasound Med 1992; 11:333 43.

XX
6. Hoffman-Tretin F, Koenigsberg M, Rabin A, Anyaegbunam A.
Placenta accreta. Additional sonographic observations. J
Ultrasound Med 1992; 11:29-34.

XXI
HISTORIA CLÍNICA
HISTORIA CLÍNICA
ANAMNESIS
I. DATOS GENERALES.
Nombre del paciente: Herminia Italia Chávez de la Cruz
Edad: 33 años
Procedencia: Pichincha
Residencia actual: Portoviejo/ El Florón # 4
Fecha de nacimiento: 17/11/1982
Sexo: Femenino.
Estado civil: Casada.
Ocupación: Ama de casa
Religión: Católica
Fecha de admisión: 20/01/15
Fecha de valoración: 24/01/2015
Sala: Clínica de mujeres
Cama: 30
DIAGNÓSTICO MÉDICO ACTUAL.

XXII
a. Multigesta primípara.
b. Embarazo de 32,4 semanas x F.U.M.
c. Hemorragia de la segundad mitad del embarazo.
d. Placenta previa oclusiva total.
II. HISTORIA MÉDICA.
1. Fuente de la historia
Datos obtenidos a través de la entrevista con la paciente y
la historia clínica: Fuente confiable.
2. Motivo de la consulta
Paciente acude al centro de salud “Primero de Mayo”
presentado sangrado vaginal de características rojo
líquidas, sin coágulos, que ocurrió de manera casi
espontánea, mientras se encontraba realizando sus labores
cotidianas, desde donde es transferida al servicio de
emergencias del Hospital Verdi Cevallos Balda, con un
cuadro de aproximadamente cuatro horas de evolución.
3. Historia de la enfermedad actual
Paciente con gestación de 32,4 semanas presenta
hemorragia vaginal de manera espontánea y haber acudido
al centro de salud “Primero de Mayo” siendo transferida al
servicio de emergencias del Hospital Verdi Cevallos Balda
con diagnóstico presuntivo de placenta previa, es valorada
por el personal médico, donde se confirma su diagnóstico
mediante ecografía, decidiéndose su internación en sala de
ginecología, con los diagnósticos de:
- Multigesta primípara.
- Embarazo de 32, 4 semanas por F.U.M. y P.U.V.

XXIII
- Hemorragia de la segunda mitad del embarazo.
- Placenta previa oclusiva total.
Tras su internación refiere además dolor abdominal
intenso, por lo que se solicita interconsulta con cirugía,
dejando el diagnóstico de colecistitis y gastritis a
confirmar por ecografía.
4. Antecedentes personales no patológicos
Procedente de la cuidad de Pichincha, residente de la cuidad
de Portoviejo, cuenta con casa propia y servicios básicos,
agua, luz y alcantarillado. Refiere alimentación variada, con
predominio de carbohidratos.
Antecedentes ginecológicos.
F.U.M. 03-03-11 F.P.P. 10-12-11 G: 4 P: 1 A: 1 C: 1
5. Antecedentes personales patológicos
Paciente refiere presentar problemas de vesícula
(colecistitis) desde hace 5 años
6. Antecedentes familiares patológicos.
Padre: vivo aparentemente sano.
Madre: viva aparentemente sana.
Hijos: 1 fallecido; 1 vivo, aparentemente sano.
Esposo: vivo aparentemente sano.
III. REVISIÓN DE APARATOS Y SISTEMAS
Aparato digestivo: Sin Patología Aparente.
Aparato circulatorio: Sin Patología Aparente.
Aparato respiratorio: lo referido en la enfermedad actual.

XXIV
Aparato urogenital: Descrito en la enfermedad actual.
Sistema endocrino: Sin Patología Aparente.
Sistema nervioso: Sin Patología Aparente.
Sistema locomotor: Sin Patología Aparente.
Aparato ocular: Sin Patología Aparente.
Faringe-laringe: Sin Patología Aparente.
Aparato auditivo: Sin Patología Aparente.
IV. SIGNOS VITALES
FC: 68 lpm FR: 14 rpm PA: 100/70 PAM: 85 T: 36.5 ºC
Peso: 95kg. Talla: 165 cm.
V. EXAMEN FÍSICO
1.- General.-
Paciente se encuentra en su unidad, en estado de reposo, posición
decubito dorsal, despierta con un glasgow de 15/15 y orientada en
tiempo, espacio y persona; a la inspección se observan piel y mucosas
hidratadas y normocoloreadas, pupilas fotoreactivas y con dilatación
normal. Cabello ralo y cuero cabelludo de aspecto seco. Cavidad oral,
dientes y labios en regular esrtado de conservación. Vía venosa
periférica en miembro superior izquierdo.
2.- Segmentario:
CABEZA A la observación se encuentran cabellos de color negro
abundante, cuero cabelludo y cabellos de aspecto seco y
levemente descamado. A la palpación e inspección se evidencian
huesos del cráneo morfológicamente normales. Sin lesiones, sin
presencia de dolor.

XXV
OJOS A la observación se encuentran escleras sucias de aspecto
opaco, conjuntivas normo coloreadas, pestañas y cejas
conservadas. A la inspección se observa dilatación pupilar normal,
pupilas foto reactivas, paciente controla movimientos oculares
voluntariamente siguiendo movimientos de objetos a corta y larga
distancia.
OIDOS A la inspección se evidencia pabellón auricular izquierdo y
derecho normal, presencia de cerúmen en moderada cantidad en
ambos conductos auditivos externos. A la palpación no hay
presencia de dolor en región mastoidea y peri auditiva.
NARIZ Normal, simétrica, a la palpación no presenta dolor, huesos
del tabique nasal en correcta disposición, cartílago conservado y
sin dolor, piel de aspecto seco. A la inspección con linterna se
observan fosas nasales con presencia moderada de vellosidad,
permeables.
CUELLO Simétrico. A la palpación no presenta dolor, amígdalas y
ganglios de tamaño normal no dolorosos a la palpación ni a la
deglución. Rotación y extensión normal, tráquea en posición
media, sin dolor.
TORAX ANTERIOR A la observación se evidencia piel hidratada
normo coloreada, tórax simétrico, movimientos respiratorios
voluntarios, de altura, frecuencia e intermitencia normal.
CORAZÓN. Mediante la auscultación con estetoscopio se
escuchan latidos rítmicos, sin soplos en válvulas mitral y
tricúspide. FC = 68 latidos por minuto
TORAX POSTERIOR (PULMONES) A la observación se evidencia
piel hidratada normo coloreada, tórax simétrico movimientos
respiratorios voluntarios, de altura, frecuencia e intermitencia
normal. Mediante auscultación se escucha murmullo vesicular
normal en ambos campos pulmonares.

XXVI
ABDOMEN Blando depresible, no doloroso a la palpación,
mediante la auscultación se escuchan ruidos hidroaereos
normales. Piel hidratada y normo coloreada.
MIEMBROS SUPERIORES A la inspección se observa piel
conservada, tono muscular conservado en ambos miembros, arcos
articulares conservados en codos, muñecas y dedos de ambos
miembros.
MIEMBROS INFERIORES Se observa tono muscular conservado
en ambos miembros inferiores, movimiento articular en rodillas
conservado en ambos miembros, se evidencian 6 lesiones abiertas
en la cara anterior e interna de ambos muslos dispuestos
simétricamente a tres por lado, que tienen por referencia
intervención quirúrgica realizada; presencia de pulso periférico
aparentemente normal; arcos de movimiento conservados en
rodillas y tobillos de ambos miembros inferiores.
NEUROLOGICO. Paciente consciente y orientada en las tres
esferas, Glasgow 15/15 apertura ocular espontánea, movimientos
musculares conservados y a voluntad.
VI. EXAMENES COMPLEMENTARIOS
Ecografía abdominal - Corte longitudinal: se objetiva útero
gestante, con feto de 32,4 semanas, presentación podálica,
comprobándose una imagen ecogénica homogénea que
corresponde a placenta que cubre todo el orificio cervical interno.

XXVII
Eco abdominal IDx: Embarazo feto único vivo de 32,4 semanas
presentación podálica. Placenta previa oclusiva total
Exámenes de laboratorio solicitados Biometría hemática

XXVIII
Tiempo de coagulación
Glicemia
HIV
Grupo sanguíneo y factor Rh