Poliartritis - Bienvenidos a la Resonancia magnética (RM) • identifica sinovitis,...
Transcript of Poliartritis - Bienvenidos a la Resonancia magnética (RM) • identifica sinovitis,...
Poliartritis
Dra .Elena Jarpa Reumatóloga
Pontificia Universidad Católica Ex Directora Sociedad Chilena de Reumatología
Asesor científico Bristol Myers
Artritis reumatoideInfección (TBC)
3) Artritis reactivaCrónica : Crónica :
2) Psoriasis3) Poli o dermatomiositis
4) Sindrome de Sjögren
1) Enfermedad inflamatoria intestinal
2) Lupus eritematoso sistémico
2) Infección
Espondiloartropatíasseronegativas :
1) ViralesArtritis reactiva1) Cristales
Espóndiloartritis anquilosante
Aguda : Artritis psoriáticaAguda :
Compromiso
Axial
Poliartritis
(>4)
Oligoartritis
(2-4)
Monoartritis
(1)
Diagnóstico diferencial de las artritis inflamatorias en la presentación clínica
Poliartritis aguda: menos 6 semanas
• Virales
– Hepatitis B y C
– EBV
– HIV
• Enfermedades del Tejido Conectivo
– LES
– Polimiositis y dermatomiositis
– Vasculitis
Artritis reumatoideInfección (TBC)
3) Artritis reactivaCrónica : Crónica :
2) Psoriasis3) Poli o dermatomiositis
4) Sindrome de Sjögren
1) Enfermedad inflamatoria intestinal
2) Lupus eritematoso sistémico
2) Infección
Espondiloartropatíasseronegativas :
1) ViralesArtritis reactiva1) Cristales
Espóndiloartritis anquilosante
Aguda : Artritis psoriáticaAguda :
Compromiso
Axial
Poliartritis
(>4)
Oligoartritis
(2-4)
Monoartritis
(1)
Diagnóstico diferencial de las artritis inflamatorias en la presentación clínica
Artritis reumatoide Enfermedad sistémica que se manifiesta por poliartritis
crónica ( > 6 semanas)
Afecta entre un 0,4% y 1% de la población.
Impone una gran carga sobre el paciente y su calidad de
vida.
Sin tratamiento, son esperables la destrucción articular, la
incapacidad e invalidez.
Se estima que la AR es la causa más
común potencialmente tratable de
incapacidad en el mundo occidental.
Emery y Salmon. Ann Rheum Dis 1995; 54: 944-7
La AR es una enfermedad progresiva G
RA
VE
DA
D
0
Duración de la enfermedad (años)
5 10 15 20 25 30
Temprana Intermedia Establecida Inflamación
Incapacidad
Radiografías
© ACR
Kirwan JR. J Rheumatol. 1999;26:720-725; Scott DL. Rheumatol. 2000;39:24-29.
Laboratorio • Reactantes de fase aguda
• VHS
• PCR
• Factor reumatoide (FR)
• Anticuerpos anti péptidos cíclicos citrulinados (anti-CCP)
Factor Reumatoide (FR)
• El FR es un autoanticuerpo dirigido contra la fracción Fc de la IgG.
– Isotipo IgM ( Tambien puede IgG e IgA )
• FR (+) S 70%; E 85%
• Falsos FR(+) – Sanos 5%
– > 65 años: 20-30%
– Otras patologías: lupus, síndrome de Sjögren, cirrosis biliar primaria, infecciones crónicas y neoplasias
• Valor pronóstico (más grave) – Mayor extensión del compromiso articular
– Mayor destrucción
– Mayor discapacidad
Fab
Fc
IgM
IgG
Peptidil-Arginina Peltidil-Citrulina
Peptidil Arginina Deaminasa (PAD)
Ca++
AC anti péptidos cíclicos citrulinados (anti-CCP)
• La citrulina es una modificación post-transcripcional de la arginina, producida por el enzima peptidoarginil deaminasa
• Desde hace décadas, los anti-CCP se han detectado en el suero de los pacientes con AR en diferentes formas, como anticuerpos anti queratina.
• En la actualidad se usan péptidos sintéticos citrulinados (ELISA)
Filagina: Proteína células epiteliales. Posee Arginina, las que durante
la diferenciación celular son transformadas en Citrulina
Anti- CCP • Los anti-CCP
• sensibilidad similar al FR
• mayor especificidad (95%)
• 1-3% de las personas sanas
• AR con FR negativo: 40% tienen anti-CCP positivos
• Su presencia se relaciona con la gravedad
Debe solicitarse determinación de anti-CCP en la evaluación del paciente con artritis de comienzo
reciente
Otros exámenes a solicitar…
• Hemograma, VSG, PCR
• FR, anti-CCP
• P.Bioquímico
• P.hepáticas
• Función renal.
• OC y urocultivo
• VHB, VHC, VIH
• Radiografías • Manos y pies
(repetir anualmente por 3 primeros años)
• Tórax
• Ecografía
• RM
COMPROMISO RADIOLOGICO
• Aumento de volumen de partes blandas periarticular
• Osteopenia yuxta-articular
• estrechamiento de espacios articulares
• Erosiones
• Sin elementos regenerativos
• Ecografía • permite evaluar sinovitis
• detectar erosiones de forma temprana
• exploración física dudosa
• inocuidad, costo relativamente bajo, accesible, inmediatez, dinámica y repetible
• Inconvenientes: operador dependiente
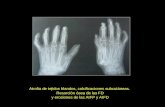
• Resonancia magnética (RM) • identifica sinovitis, tenosinovitis, erosiones óseas y edema óseo
• más sensible que el examen físico y la radiografía convencional para la detección de cambios articulares inflamatorios y destructivos en la AR temprana (<6 meses)
• Inconvenientes: elevado costo y baja disponibilidad
Factores de peor pronóstico en AR temprana
• Gran número de articulaciones
activas
• VHS o PCR altas a la partida
• Factor reumatoide positivo
• Desarrollo de erosiones radiológicas
tempranamente
• Gran incapacidad funcional a la
presentación (HAQ)
• Pocos años de educación formal y
condiciones socio-económicas
adversas
FÁRMACOS • Sintomáticos:
– AINES (COX1-COX2)
• Drogas modificadoras de la enfermedad (DMARDS o
FARMES) – Sintéticas
• Antiproliferativos: Metotrexato, sulfasalazina, Leflunomide • Antimaláricos: cloroquina e hidroxicloroquina • Inmunosupresores: Azatioprina, ciclofosfamida, ciclosporina • Oro parenteral . Corticoides
– Terapias biológicas
Metotrexato • Piedra angular del tratamiento (efectivo – seguro- barato)
• Reduce la inflamación ,evita el daño estructural , mejora el riesgo cardiovascular y reduce la mortalidad
• Usado solo o en combinaciones con la mayoría de los modificadores aumenta la efectividad de estos
• Dosis inicial recomendada es 7,5 mg (3 tabletas) hasta 25 mg semanales. – La respuesta clínica se presenta 4 semanas mayor efecto a los 6 meses
– Es recomendable no ingerir alcohol cuando se emplea este medicamento porque se incrementa la toxicidad hepática y usar un método anticonceptivo confiable
• Los principales efectos adversos son: estomatitis, náuseas, anorexia, alopecia, diarrea, neumonitis y alteración, por lo general, transitoria de las pruebas de función hepática. Se debe suplementar ácido fólico
• Monitoreo de la función hepática – mensualmente durante los primeros 6 meses
– luego, cada 2 meses
– la elevación persistente de la GPT (más de 3 veces) amerita el retiro del medicamento.
Terapia combinada • No es claro el beneficio por el diseño de los estudios que han usado dosis no
comparables de corticoides
• Se recomienda intentar su uso en paciente que no responden a monoterapia pero que no tienen factores de mal pronóstico
• En nuestro medio las usamos dado las restricciones al uso de biológicos
• Metotrexato+Sulfasalazina+Hidroxicloroquina , Leflunamida+metotrexato
Corticoides • Actúan en forma sintomática y también modifican la progresión radiográfica pero a
un alto costo en reacciones adversas e insostenible como tratamiento contínuo
• Usar en la menor dosis posible y por el menor tiempo
• Inicialmente para inducir rápida remisión de síntomas se pueden usar dosis mayores o pulsos inyectables
Biológicos • Inhibidores de Citoquinas inflamatorias
– antiTNFalfa • Infliximab (Remicade) • Etanercept (Embrel) • Adalimumab (Humira) • Golimumab • Certizumab-pegol
- Inhibidores IL-6 .Tocilizumab (Actemra)
• Inhibidores de LT – Abatacept (Orencia)
• Inhibidores de LB – Rituximab (Mabthera)
Caracteristicas de los Anti -
TNF
Estructura AcM humano Proteína de fusión AcM quimérico
IgG1 -TNFr
Afinidad TNF TNF y β TNF
Vida media (días) 12 - 14 4 - 5 8 - 9,5
Administración sc sc iv
Dosis 40 mg 25 mg 3-5 mg/kg
sem. alt. 2 x sem. cada 4-8
Semana
Combinación mono, MTX. mono, MTX. MTX.
Adalimumab1 Etanercept2 Infliximab3,4
1. HUMIRA™ [US package insert]. 2003. 2. Enbrel® [European/US package insert]. 2000/2002.3. Remicade® [US
package insert]. 2002. 4. Feldmann M et al. Annu Rev Immunol. 1996;14:397-440.
Union a TNF-α de
membrana menos
estable
Etanercept
TNF-α
Linfotoxina-α o
TNF β
Mecanismo de Accion de Etanercept
Alrededor de un 20-30% de los pacientes no responden a DMARDS
sintéticos y un 70-80% no logra remisión
Eficacia de antiTNF
• Mejorar los signos y síntomas de la enfermedad – Más rápido que MTX a 6 meses
– Iguales a 2 años
• Cambiar el curso de la enfermedad – Enlentecen la progresión Rx
– Mejorar la capacidad funcional
– Mejorar la calidad de vida
Efectos Adversos • Relacionados con la infusión: leves o graves
• Infecciones habitualmente respiratorias leves
• TBC
• Insuficiencia Cardiaca
• Vasculitis
• Lupus-like (ANA +)
• Desórdenes desmielinizantes
• Enfermedad hepática
• Linfoma
Inhibidores IL-6: Tocilizumab • mAc contra el receptor de IL-6
– Soluble / unido a mb
• Disminución de signos y síntomas, cambia el curso de la enfermedad y disminución de la progresión radiológica
• EA: Infecciones, neutropenia transitoria, hipercolesterolemia, hepatotoxicidad
Proteína de Fusión CTLA-4: Abatacept
• Aprobado 2005 para AR
• Proteína soluble del dominio extracelular de CTLA-4 unido a un fragmento modificado de IgG1
– Mejora la clínica, modifica el curso de la enfermedad, disminución de la progresión Rx
– Eficacia similar a aTNFalfa + MTX
• EA: infecciones en EPOC
Inhibidor CD20: Rituximab
• Aprobado 1997 para LNH y en el 2006 para AR
• mAc quimérico contra el Ag de superficie del LB CD20
• desde L pre-B hasta LB maduros activado
• Reduce la clínica, modifica el curso de la enfermedad y enlentece la progresión Rx
• Mejor en pac FR (+)
Artritis reumatoideInfección (TBC)
3) Artritis reactivaCrónica : Crónica :
2) Psoriasis3) Poli o dermatomiositis
4) Sindrome de Sjögren
1) Enfermedad inflamatoria intestinal
2) Lupus eritematoso sistémico
2) Infección
Espondiloartropatíasseronegativas :
1) ViralesArtritis reactiva1) Cristales
Espóndiloartritis anquilosante
Aguda : Artritis psoriáticaAguda :
Compromiso
Axial
Poliartritis
(>4)
Oligoartritis
(2-4)
Monoartritis
(1)
Diagnóstico diferencial de las artritis inflamatorias en la presentación clínica
ESPONDILOARTROPATIAS: TIPOS
• ESPONDILOARTRITIS ANQUILOSANTE (EAA)
• ESPONDILOARTITIS REACTIVAS / ARTRITIS
REACTIVAS (AReac)
• ESPONDILOARTRITIS PSORIATICA / ARTRITIS
PSORIATICA (APs)
• ESPONDILOARTRITIS ASOCIADAS A ENF.
INFLAMATORIAS INTESTINALES CRONICAS
• ESPONDILOARTRITIS INDIFERNCIADAS
LUMBAGO INFLAMATORIO
• Paciente joven
• Dolor lumbar de reposo, nocturno
• Acompañado de rigidez matinal
• Disminuye con el ejercicio
• Parámetros inflamatorios (elevación VHS y PCR)
• Eventual alteración de imágenes de columna
lumbar/sacroiliacas
ESPONDILOARTROPATIAS: LABORATORIO
• GENERAL: VHS Y PCR ELEVADAS
• INMUNOREUMATOLGICO:
– AUTO ANTICUERPOS, NEGATIVOS.
– FR NEGATIVO (SERO NEGATIVAS)
• IMÁGENES:
- ANORMALIDAD PRECOZ: RMN, CINTIGRAMA OSEO
-RADIOGRAFÍA MUESTRA CAMBIOS CRÓNICOS
ESPONDILOARTROPATIAS: HISTOPATOLOGÍA
• Sinovitis crónica (similar AR), evoluciona hacia fibrosis y anquilosis osea articular
ESPONDILOARTROPATIAS: HLA-B27
• Ag HISTOCOMPATIBILIDAD MHC CLASE I (HLA-I)
• Herencia autonómica
• Agregación familiar: 50% (+)
• Descritos 32 subtipos (alelos).
• Función fisiológica: presentación de péptidos antiigénicos.
• No es factor etiológico sino de suceptibilidad
• No toda la población B27(+) desarrolla EA
• No todas las EA son B27 (+)
EA ANQUILOSANTE: CARACTERISTICAS PARTICULARES (1)
• Enfermedad crónica progresiva con dolor y rigidez axial: gran limitación funcional.
• Compromiso axial: Artritis articulaciones facetarias de columna y de sacroiliaca (lumbago inflamatorio)
• Inicio precoz: adolescentes a jovenes (25 años)
• Hombre : mujer 3:1
EA ANQUILOSANTE: CARACTERISTICAS PARTICULARES (2)
• Frecuencia 0.2 %. Prevalencia 0.1 A 1.4 x 1.000
• Oligoartritis periférica (10 –20%): rodillas ,esternoclavicular,
• SEMIOLOGÍA: rigidez cervical y lumbar (SCHOBER < 4 cm)
Expansión torácica limitada (< 2.5 cm)
• Manifestaciones extraarticualres: entesitis (aquiliana, plantar), dactilitis–
uveitis aguda–
• OTRAS (<5%): Bloqueo A-V, Insuficiencia aortica, Fibrosis Pulmonar,
Amiloidosis.
E.A.A.: DIAGNOSTICO
• Clínica
• Rx axial: Sacroileitis , espondilitis, sindesmofitos, anquilosis.
• RM – Cintigrama oseo-TAC: SACROILEITIS
• FR (-). VHS Y PCR elevadas. IgA elevada. ANA (-)
• HLA-B27 (+) en 90% de los pacientes
EA: MANEJO TERAPEUTICO (II)
• MEDICAMENTOS: – Analgésicos – AINES – CORTICOIDES (USO MUY RESTRINGIDO) – DMARDs
• Sulfazalacina • Metotrexate • Leflunomida
– TERAPIAS BIOLÓGICAS ANTI TNF • Infliximab • Etanercept • Adalimumab
Artritis reumatoideInfección (TBC)
3) Artritis reactivaCrónica : Crónica :
2) Psoriasis3) Poli o dermatomiositis
4) Sindrome de Sjögren
1) Enfermedad inflamatoria intestinal
2) Lupus eritematoso sistémico
2) Infección
Espondiloartropatíasseronegativas :
1) ViralesArtritis reactiva1) Cristales
Espóndiloartritis anquilosante
Aguda : Artritis psoriáticaAguda :
Compromiso
Axial
Poliartritis
(>4)
Oligoartritis
(2-4)
Monoartritis
(1)
Diagnóstico diferencial de las artritis inflamatorias en la presentación clínica
Introducción:
Definición: Artritis inflamatoria asociada a psoriasis, que es generalmente FR (-).
• Prevalencia: 0.3 – 1%
• Incidencia : 3 a 8 por 100000
• Psoriasis: 2%.
• Prevalencia de artritis en pacientes con psoriasis es de un 25% ( 6 a 42%)
• Mujeres= hombres
Clínica
• 75 % desarrollan psoriasis antes que la artritis. (10 años antes)
• 15% compromiso articular y luego cutáneo.
• 10% al mismo tiempo
• 40% tiene espondiloartritris
– Generalmente HLAB27 (+)
Clínica:
• Edad de presentación : bimodal:
– 15 a 20 años:
• inicio temprano . 75% de los casos.
• Tiene más familiares con antecedentes de psoriasis y enfermedad más severa
• Asociación más fuerte con HLA-Cw6
– 55 a 60 años
Clínica
• Hallazgos clínicos típicos:
– Compromiso IFD
– Sacroiliitis asimétrica/espondilitis (40%)
– Dactilitis (30-40%)
– Entesitis (20-40%)
Dactilitis: sinovitis y tenosinovitis
Clasificación de Moll y Wright
• Oligoartritis asimétrica con dactilitis – Compromiso de alguna
articulación mayor – Asociado a dactilitis – Una o dos articulaciones IF
• Artritis con compromiso IFD
– Generalmente asociado a cambio ungueales
• Artritis mutilante • Poliartritis simétrica • Espondilitis predominante. Con o
sin compromiso periférico
Radiograph of both hands demonstrates cup-in-pencil deformities of
both thumbs and erosion of DIP joint of left middle finger
A more closer look of pencil-in-cup deformity (#1) , along with articular
ankylosis (#2) at the site of DIP and osteolysis of distal phalangeal
(#3)
#3
#2
#1
Espondiloartropatía
• Incluye sacroiliits y espondilitis
• Puede coexistir con los grupos anterioires
• Asociado a HLAB27 y manifestaciones extra-articulares
RA vs PsA
FR Compromiso
IFD
Sacroilii
tis M:H Entesitis
AP – + Asimetrica
cuando
está
1:1
M:H +
AR + – – 3:1
M:H –
Pronóstico
• Compromiso poliarticular tiene peor pronóstico.
• 20% desarrollaran enfermedad destructiva y deformante.
• Pacientes con AP tienen mayor mortalidad.
1. Gladman DD; in Wright V, Helliwell PS, eds. Psoriatic Arthritis in Balliere’s Clinical Rheumatology. London: Balliere
Tindall,1994:379; 2. Wong K, et al. Arthritis Rheum 1997;40:1868–72
AP y psoriasis
• Piel:
– No existe relación entre la extensión del compromiso cutáneo y el compromiso articular
Compromiso ungueal
• Asociación entre el compromiso ungueal y articular en artritis psoriática
• Lesiones ungueales existen en un 40-45% de los pacientes con psoriasis y en un 87% de los pacientes con artritis psoriática
Tipos:
– Pitting
– Ridging
– Hiperqueratosis
– Onicolisis
• El compromiso ungueal precede el compromiso articular en 1 a 2 años
Enfermedad establecida (articulación, entesis, o columna)
Con 3 o más puntos de (* 2 puntos):
1. Psoriasis
(uno de a,
b, c)
(a) Psoriasis actual *
Lesión en piel o cuero cabelludo
evaluada por un reumatólogo o
dermatólogo
(b) Historia personal de
psoriasis
(c) Historia familiar de
psoriasis
2.Distrofia ungueal por psoriasis
Hallazgo típico de distrofia ungueal
incluyendo onicolisis, pitting e
hiperquearotisis
3. FR (-)
4. Dactilitis
( a o b)
(a) Dactilitis actual
(b) Historia de dactilitis
Hallazgo radiológico
. Arthritis Rheum 2006;54:2665–73
Resumen DMARDs en AP
Fármaco Artritis Piel
Sulfasalazine Sí, pero marginal No
Methotrexate Mejoría en
evaluación por el
médico
Mejoría en el área
de la piel
comprometida
Cyclosporine Disminuye en
30%
Gold Poca No
Azatioprina Disminuye No
Leflunomide PsARC 58.9%
ACR20 36.3%
PASI50
responders 30.4%
Tratamiento Biológicos
Cuando partir con anti-TNF? • Pacientes con enfermedad activa a pesar de tto
adecuado con DMARD ( eso es al menos dos DMARDs)
• Deterioro radiológico progresivo • Compromiso axial severo • Compromiso cutáneo severo refractario a tto
convencional ( PUVA, ciclosporina A, MTX) • Evaluar tto temprano en pacientes con enfermedad
articular progresiva ( inducción y luego mantención con DMARDs)
Artritis reumatoideInfección (TBC)
3) Artritis reactivaCrónica : Crónica :
2) Psoriasis3) Poli o dermatomiositis
4) Sindrome de Sjögren
1) Enfermedad inflamatoria intestinal
2) Lupus eritematoso sistémico
2) Infección
Espondiloartropatíasseronegativas :
1) ViralesArtritis reactiva1) Cristales
Espóndiloartritis anquilosante
Aguda : Artritis psoriáticaAguda :
Compromiso
Axial
Poliartritis
(>4)
Oligoartritis
(2-4)
Monoartritis
(1)
Diagnóstico diferencial de las artritis inflamatorias en la presentación clínica
Enfermedades Difusas Del Tejido Conectivo
Lupus Eritematoso Generalizado
Poli/Dermatomiositis
Esclerodermia
Enfermedad Mixta del Tejido Conectivo
Sindrome de sobreposición
Sindrome de Sjögren
Enfermedad Indiferenciada del Tejido Conectivo
Lupus Eritematoso Generalizado Definición
Prototipo de enfermedad autoinmune
Compromiso inflamatorio multisistémico
Formación de autoanticuerpos
Expresión clínica variada y diversa por
inflamación mediada por mecanismos inmunes
Curso crónico y ondulante a lo largo del tiempo
Lupus Eritematoso Generalizado (LEG) Epidemiología
Prevalencia variable: 15-50/100.000
Mayor frecuencia en negros y asiáticos
Mayor prevalencia en mujeres (90%)
14-64 años: 6 a 10 veces más frecuente
Edad promedio inicio: 28 12 años
Fuerte agregación familiar
Etiopatogenia del LEG
Etiología desconocida
Multifactorial
– Factores genéticos
– Factores hormonales
– Factores inmunológicos
– Factores ambientales
Factores genéticos en el LEG
Alta concordancia en gemelos monocigóticos: (14 a 57 %)
5-12 % de los familiares de pacientes lúpicos tienen la enfermedad
Anormalidades inmunológicas en el LEG
Disminución de células T citotóxicas y células T supresoras
Actividad citolítica de células T policlonal alterada
Aumento de células T helper (CD4+)
Activación policlonal de células B
Producción de citoquinas Th2
Factores ambientales en el LEG
Infeccioso
Radiación Ultravioleta
Sílice (especialmente hombres) y cigarrillo pueden
aumentar el riesgo de desarrollar LEG.
Drogas pueden inducir AAN y “lupus like”
Criterios ACR de clasificación del LEG
1. Rash malar
2. Rash discoide
3. Fotosensibilidad
4. Ulceras orales
5. Artritis
6. Serositis
7. Renal: proteinuria > 0.5 g/d
cilindros celulares
Arthritis Rheum, 1982
Criterios ACR de clasificación del LEG
8. Neurológico: convulsiones o psicosis
9. Hematológico: anemia hemolítica o
leucopenia < 4000 o
linfopenia < 1500 o
trombocitopenia < 100.000
10. Inmunológico: anti-DNA o
anti-SM o
antifosfolípido
11. Anticuerpos antinucleares
4 o mas criterios: 96% sensibilidad y 96% especificidad
Arthritis Rheum, 1982
Compromiso cutáneo del LEG
Agudo – Rash malar
– Eritema generalizado
Lupus cutáneo subagudo (asociado a Ac. Anti Ro)
– Anular
– Papuloescamoso
Lupus crónico – lupus discoide
– lupus profundo
Clase I Nefritis lúpica mesangial mínima
Clase II Nefritis lúpica proliferativa mesangial
Clase III
Nefritis lúpica focal (<50% glomérulos)
III (A) lesiones activas
III (A/C) lesiones activas y crónicas
III (C) lesiones crónicas
Clase IV
Nefritis lúpica difusa (> 50% glomérulos)
segmentaria (IV-S) o global (IV-G)
IV (A) lesiones activas
IV (A/C) lesiones activas y crónicas
IV (C) lesiones crónicas
Clase V
Nefritis lúpica membranosa
Clase VI
Nefritis lúpica esclerosante avanzada (más del 90% de
los glomérulos esclerosados sin actividad residual)
Clasificación de nefritis lúpica
19 manifestaciones neuropsiquiátricas de LES
SNC • Meningitis aséptica • Enfermedad cerebrovascular • Sindrome desmielinizante • Cefalea • Corea • Mielopatía • Convulsiones • Estado confusional agudo • Ansiedad • Disfunción cognitiva • Alteraciones del ánimo • Psicosis
SNP • Sindrome Guillain-Barré
• Desorden autonómico
• Mononeuropatías
• Miastenia gravis
• Neuropatía par craneano
• Plexopatía
• Polineuropatía
ACR Ad Hoc Committee on Neuropsychiatric Lupus Nomenclature Arthritis Rheum1999; 42: 599
Compromiso pulmonar en el LEG
Pleuritis (~ 30%)
Neumonitis
Hemorragia pulmonar
Hipertensión pulmonar
Shrinking-lung syndrome
Compromiso cardíaco en el LEG
Pericarditis (~ 25%)
Miocarditis (< 10%)
Endocarditis (Libman Sacks)
Enfermedad coronaria
Ateroesclerosis acelerada
Autoanticuerpos y asociación clínica Anticuerpo Fecuencia (%) Clínica
Antinuclear 95 Sensible, poco
específico
Antinucleosoma 70 Específico LEG,
nefritis
Anti dsDNA 50-75 Específico,
actividad, nefritis
Anti histona 50-70 Lupus por droga
Anti Ro/La 20-60 BAV congénito,
LCS, Sjögren
Anti Sm 10-30 específico
Tratamiento de LEG
• AINE
• Corticoides orales – Dosis variable hasta 1 mg/kg
• Pulsos de metilprednisolona ev – 1g/dia por 3 a 5 dias
• Antimaláricos (hidroxicloroquina o cloroquina) – Lupus cutáneo, musculoesquelético
– Terapia mantención
– Mejora perfil lipídico, anticoagulante
Tratamiento de LEG
• Inmunosupresores – Ciclofosfamida oral o ev: nefritis lúpica grave,
SNC, vasculitis, hemorragia pulmonar, etc
– Azatioprina: mantención nefritis, ahorro de esteroides, embarazo?
– Metotrexato: lupus articular
– Micofenolato mofetil: lupus refractario a ciclofosfamida
Otros tratamientos en el LEG
• Anticuerpos anti-CD20 (Rituximab) – LES refractario a ciclofosfamida
• Inmunoglobulina ev – Trombocitopenia
– Neurológico
– Nefritis refractaria?, sind. Antifosfolípido
• Plasmaféresis – Nefritis refractaria
– Hemorragia pulmonar
– Crioglobulinemia, PTT, Sind. Antifosfolípido
• Transplante de stem cell
Pronóstico del LEG
Sobrevida general
40% a 5 años en los 1950s
90% a 10 años actualmente
Sobrevida renal (GN proliferativa)
13% a 5 años en los 1950s
90% a 5 años (USA) actual
82% a 5 años (Chile) actual
Artritis reumatoideInfección (TBC)
3) Artritis reactivaCrónica : Crónica :
2) Psoriasis3) Poli o dermatomiositis
4) Sindrome de Sjögren
1) Enfermedad inflamatoria intestinal
2) Lupus eritematoso sistémico
2) Infección
Espondiloartropatíasseronegativas :
1) ViralesArtritis reactiva1) Cristales
Espóndiloartritis anquilosante
Aguda : Artritis psoriáticaAguda :
Compromiso
Axial
Poliartritis
(>4)
Oligoartritis
(2-4)
Monoartritis
(1)
Diagnóstico diferencial de las artritis inflamatorias en la presentación clínica