Vasculitis
-
Upload
sergio-rodriguez-caminero -
Category
Documents
-
view
219 -
download
2
Transcript of Vasculitis

Prefacio
Actualización sobre VasculitisEn la última década, se han producido avances significativos en la comprensión de
la patogenia de la vasculitis y la aparición de nuevos regímenes terapéuticos para
la vasculitis. Lo que solía ser enfermedades mortales se han convertido en
enfermedades crónicas tratables. Si bien los resultados en general han mejorado,
algunas de las vasculitis todavía puede ser potencialmente mortal. Los mismos
medicamentos que han mejorado notablemente la supervivencia también pueden
dar lugar a complicaciones graves, tales como infecciones, cáncer e
infertilidad. Además, la aterosclerosis acelerada y enfermedad tromboembólica han
surgido como factores que afectan significativamente la morbilidad y la mortalidad
en pacientes con vasculitis. Novedosas terapias dirigidas están bajo investigación y
su éxito o fracaso puede depender del uso de poblaciones de pacientes
correctamente clasificados y las medidas de resultado significativas. Este volumen
de Mejores Prácticas y de Investigación Clínica de Reumatología se compone de
artículos escritos por expertos en vasculitis que discuten las indicaciones actuales
de estado y el futuro de temas, incluyendo los criterios de clasificación, las medidas
de resultado, comorbilidades, la fertilidad y el embarazo, los avances en las
técnicas de imagen y la gestión de la unidad de cuidados intensivos.
Desde las vasculitis son un grupo diverso de enfermedades con manifestaciones
frecuentes superpuestos, es importante tener criterios para cada síndrome. Los
criterios de diagnóstico aún no existen y los criterios de clasificación existentes
están en necesidad de una revisión. Dr. Waller et al trazar la evolución de los
criterios de clasificación de las vasculitis y hablar sobre los beneficios y limitaciones
de la Facultad ampliamente utilizado Americano de Reumatología (ACR), los
criterios de clasificación de las vasculitis infancia y el 2012 Hill revisado Capilla
Conferencia de Consenso sobre la nomenclatura de las vasculitis. Un esfuerzo de
colaboración internacional está en marcha para hacer frente a la necesidad de
criterios de diagnóstico y clasificación.
Las medidas de resultado que se necesitan no sólo son sensibles a los cambios, sino
también medir el cambio significativo para el paciente. Dr.Tomasson discute cómo
la salud relacionados con la calidad de vida se ve afectada por vasculitis, se
describen las medidas de resultado disponibles en la actualidad y destaca la
necesidad de desarrollo de las medidas de resultado informadas por los pacientes,
así como medidas compuestos que incorporan medidas médicas, los resultados
informados por los pacientes y los marcadores serológicos.
El uso de técnicas de imagen no invasivas en el diagnóstico y seguimiento de las
vasculitis va en aumento. La ecografía Doppler, resonancia tomografía
computarizada / angiografía magnética / angiografía y tomografía por emisión de
positrones proporcionar información importante acerca de la presencia de
inflamación y / o los cambios estructurales en la vasculatura. El profesor Schmidt
analiza cómo las diferentes técnicas de imagen ayudan en el diagnóstico de
vasculitis, permiten delimitar el alcance de la participación de órganos y ayudar a
monitorizar la respuesta al tratamiento. Es posible que en ciertas circunstancias con
manifestaciones clínicas típicas, los estudios de imagen puedan pronto substituir

estudios histológicos debido a resultados muy específicos. Estudios multicéntricos
internacionales que abordan el papel de la imagen en las vasculitis se encuentran
actualmente en curso.
Aunque el aumento del riesgo de enfermedad cardiovascular en pacientes con
lupus eritematoso sistémico y la artritis reumatoide está bien establecido, el
impacto de la enfermedad cardiovascular en la morbilidad y mortalidad en las
vasculitis sólo recientemente ha sido reconocido. Profesor Cohen Tervaert revisa
cómo la inflamación vascular y daños, los medicamentos, la mieloperoxidasa y sus
oxidantes, células T y anticuerpos juegan un papel fisiopatológico importante en la
aceleración de la aterosclerosis en las vasculitis más allá de los factores de riesgo
cardiovascular tradicionales. Recomendaciones para el tratamiento de la
aterosclerosis acelerada en las vasculitis sistémicas son hechas.
Aunque común en el síndrome de Behçet, la evidencia emergente sugiere que la
enfermedad trombo-embólica puede ser más común de lo que se pensaba en
vasculitis tales como anti-anticuerpos citoplasmáticos de neutrófilos (ANCA) y
vasculitis asociada a arteritis de células gigantes. Dr. GAFFO ofrece una perspectiva
histórica de la relación entre la enfermedad trombótica y la inflamación vascular y
revisa la evidencia clínica de aumento del riesgo de trombosis en ciertas vasculitis,
especialmente durante los períodos de enfermedad activa.
En la preservación pasado, debido a la naturaleza de algunas vasculitis fulminantes,
de la fertilidad no era una prioridad. Ahora que los resultados han mejorado, las
cuestiones relativas a la fertilidad y el embarazo se han convertido en factores
importantes cuando el tratamiento se inició. Profesor Pagnoux examina el impacto
de la enfermedad y la medicación citotóxica sobre la fertilidad y los resultados
maternos y fetales. Gónadas opciones de conservación y tratamiento de problemas
de fertilidad son discutidos. Las opciones de tratamiento durante el embarazo
también se revisan.
Ciertos vasculitis tales como poliarteritis nodosa y crioglobulinemia se sabe que
están asociados con la hepatitis B y C virus. La búsqueda de otros agentes
infecciosos como causa para otras formas de vasculitis está en curso y podría estar
llegando a buen término en la arteritis de células gigantes. Profesor Guillevin revisa
el conocimiento actual de la infección asociada a vasculitis. Además, las infecciones
que complican vasculitis y la seguridad y eficacia de la profilaxis de la infección se
discuten.
Inmunovigilancia Deterioro y oncogenicidad de agentes inmunosupresores pueden
aumentar el riesgo de malignidad en pacientes con vasculitis. Profesor Mahr resume
el conocimiento actual sobre la posible relación entre el cáncer y vasculitis asociada
a ANCA.
La vasculitis puede estar asociada con complicaciones potencialmente mortales
debido al proceso de la enfermedad subyacente o la infección
secundaria. Dres. Wilfong y revisión Seo los retos diagnósticos y terapéuticos de
pacientes con vasculitis ingresado en la unidad de cuidados intensivos.

Agradezco a estos expertos vasculitis por proporcionar sus conocimientos en las
materias que crítica. Espero que los lectores disfruten y aprendan de estos artículos
ya que tengo y que algunos se sienten motivados a investigar los temas planteados
en la agenda de investigación de cada artículo.
1
Información actualizada sobre la clasificación de las vasculitis
Criterios de clasificación tienen un papel importante y el uso práctico cotidiano en
reumatología. Mejora en la terapia y la comprensión de la etiopatogenia de las
vasculitis han llevado a la necesidad de disponer de mejores descriptores y
agrupaciones de enfermedades. Esto a su vez permitirá a las nuevas terapia y
comprensión para tener un mayor impacto.
El American College of Rheumatology criterios de clasificación (ACR) han sido un
avance importante, pero tienen sus limitaciones. Sigue habiendo confusión entre la
clasificación y los criterios diagnósticos y definiciones. Esperamos resolver estas
mejoras mediante pruebas basadas en la clasificación y los criterios
diagnósticos. Una mayor comprensión de los mecanismos causales subyacentes
podría conducir a pruebas de diagnóstico, eliminando la necesidad de criterios de
clasificación.
Palabras clave Vasculitis ;
Criterios de clasificación ;
ANCA ;
MPA ;
GPA ;
EGPA ;
Vasculitis asociada a ANCA ;
Vasculitis de Takayasu ;
GCA
IntroducciónLas vasculitis son un grupo heterogéneo de enfermedades poco comunes que
comparten la característica patológica de los vasos sanguíneos de pared
inflamación. El objetivo de los criterios de clasificación es para clasificar a un
paciente específico en una categoría estandarizada para la investigación con el
objetivo de mejorar el manejo del paciente. Teniendo en cuenta la gran variabilidad
en la etiología, características patológicas, la expresión clínica, la prevalencia y el

pronóstico de estas enfermedades de la clasificación de las vasculitis ha resultado
problemático.
Zeek en 1952 fue el primero en proponer una clasificación de las vasculitis. Se
adoptó el término de "vasculitis necrotizante" y describió cinco vasculitis distintas
de una revisión de la literatura. Estas formas incluyen hipersensibilidad angitis,
angiitis granulomatosa alérgica (reconocible como granulomatosis eosinofílica con
poliangitis (EGPA)), arteritis reumática, periarteritis nodosa (poliarteritis nodosa
(PAN)) y arteritis temporal (GCA). Reconocimiento de los distintos tipos de
vasculitis, incluyendo arteritis de Takayasu (TAK) y granulomatosis con poliangeítis
(GPA, granulomatosis de Wegener), en los años siguientes condujo al desarrollo de
diversos sistemas de clasificación como se indica en la Tabla 1 . A través de los
años, estos sistemas de clasificación lentamente construida sobre criterios Zeek y
separó las vasculitis por distintos parámetros como el tamaño de la participación de
buques, características histológicas y formas primarias o secundarias.
Tabla 1. Resumen de los criterios de clasificación históricos.
Autor (s) / fecha Puntos clave
Zeek, 1954 En primer sistema de clasificación, y ha servido como base para todos los sistemas de clasificación posteriores
Alarcon-Segovia & Brown, 1964
Esquema similar al Zeek, pero GPA y IgAV añadido
De Shazo, 1975 Similar a Zeek, con la adición de algunos subgrupos
Gilliam y Smiley, 1976 Mejor apreciación del grado de superposición en tamaño de los vasos involucrados entre subgrupos vasculitis
Fauci et al., 1978 Enfermedad de Kawasaki añadido a los subtipos de vasculitis
Mentira, 1994 Subdivisiones en formas primarias o secundarias, así como la participación predominante recipiente de tamaño
Los criterios de clasificación más utilizados dentro de la investigación ensayo clínico
son una adaptación de la American College of Rheumatology (ACR)-propuestas de
criterios. La Conferencia Chapel Hill Consensus (CHCC) Nomenclatura también se
utiliza frecuentemente en los estudios. Estos son un conjunto de definiciones en
lugar de clasificación o de los criterios de diagnóstico, pero son a menudo
erróneamente utilizado como tal. Estos dos sistemas tienen sus limitaciones y
ambos se usan incorrectamente como criterios diagnósticos, que no era su diseño
primario. No existen herramientas ampliamente utilizadas para el diagnóstico de
vasculitis.
Dentro del alcance de esta revisión vamos a discutir la necesidad de actualizar los
criterios de clasificación, sobre todo a la luz de un mejor entendimiento de la
patogénesis y la mejora de las técnicas de diagnóstico. También se expondrá la
actual marcha esfuerzos de colaboración internacional que están tratando de hacer
esto.
A lo largo de esta revisión, se han utilizado las nuevas definiciones de vasculitis
como se indica en la actualización del CHCC 2012. Epónimos han sido reemplazados
con adecuado no epónimo terminología. Esta terminología se resume en la Tabla
2 . En particular CHCC 2012 aprobó las recomendaciones de la Sociedad de la ACR,
Americana de Nefrología (ASN) y la Liga Europea Contra el Reumatismo (EULAR) en
sustitución de 'granulomatosis de Wegener' con 'granulomatosis con poliangeítis'

(GPA). El síndrome de Churg-Strauss fue reemplazado por 'eosinofílica con
granulomatosis poliangeítis el término para dar continuidad a los anticuerpos anti-
citoplasma de neutrófilos (ANCA)-grupo asociado vasculitis. La púrpura de Henoch-
Schönlein se sustituye por «IgA vasculitis 'el nombre (IgAV) basado en la aceptación
establecidos y evidencia que la característica definitoria es patológico anormal de
depósito de IgA en las paredes del vaso.
Tabla 2. Vasculitis terminología a partir de 2012 CHCC utilizado en esta revisión.
Abreviatura Definición Anterior terminología
GPA Granulomatosis con poliangeítis Granulomatosis de Wegener
EGPA Eosinofílica con granulomatosis poliangeítis Churg-Strauss
MPA Poliangeítis microscópico
IgA vasculitis IgA vasculitis Henoch-Schonlein
Otras nuevas modificaciones terminológicas y menores
Anterior terminología
Enfermedad anti-MBG Goodpastures enfermedad
Arteritis cutánea PAN cutánea
Vasculitis leucocitoclástica cutánea
Hipocomplementémica vasculitis urticarial
Perspectiva histórica¿Por qué necesitamos los criterios de clasificación? Criterios de clasificación objetivo
de diferenciar pacientes que tienen una forma de vasculitis con el fin de crear
cohortes homogéneas para la investigación clínica. Esto evita que los pacientes
heterogéneos se está evaluando para el mismo resultado y que conduce a
conclusiones erróneas. Un ejemplo de esto fue cuando Leib et al., En 1979
informaron los resultados de 64 casos de PAN. Los pacientes fueron tratados con
esteroides e inmunosupresores, tratamiento con esteroides solos o no. Se informó
de que la supervivencia fue significativamente mayor en el grupo de
combinación. Nueve pacientes tuvieron biopsias renales. La histología se incluyó a
pacientes con glomerulonefritis proliferativa focal que sugiere que la mayoría de los
pacientes tenía realmente poliangeítis microscópicas (MPA) o GPA. Cuarenta y ocho
por ciento de los pacientes también tenían eosinofilia y es casi seguro que algunos
pacientes han tenido EGPA, especialmente aquellos aceptados por motivos
clínicos. Las estrategias de tratamiento para la vasculitis asociada a ANCA son
ahora diferentes de PAN. En el último, los corticosteroides y los agentes
inmunosupresores puede aumentar la replicación viral si está relacionada con la
infección por hepatitis B. El tratamiento de este grupo se incluye un curso corto de
corticosteroides, la plasmaféresis y la terapia antirretroviral. Guillevin et
al. intentado definir clínicos, radiológicos e inmunológicas características del MPA y
para separarlos de PAN y EGPA. Los pacientes que se presentan con
microaneurismas o estenosis múltiples vasos no tenían una ANCA. La afectación
cutánea, glomerulonefritis y la presencia de ANCA resultaron ser significativamente
más frecuente en los pacientes con angiogramas normales y anormales. Por el
contrario, la hipertensión, vasculitis renal y hepatitis B fueron significativamente
más frecuentes en los pacientes con angiogramas anormales. Esto puso de relieve

el valor potencial de ANCA como un predictor positivo de la MPA y un valor
predictivo negativo del PAN.
Los criterios actuales de clasificación
1990 del American College of Rheumatology
En 1990, la ACR publicó una serie de criterios de clasificación de los siete tipos de
vasculitis sistémica: GCA, TAK, GPA, EGPA, PAN, IgAV y vasculitis por
hipersensibilidad (HSV). Los reumatólogos procedentes de 48 centros presentaron
un total de 1020 casos. Los pacientes con enfermedad de Kawasaki, insuficiente
evidencia de vasculitis y vasculitis secundaria a enfermedad del tejido conectivo
fueron excluidos. Los pacientes dentro de cada uno de los subgrupos vasculitis
fueron comparados con el resto del grupo. Un total de 807 pacientes con vasculitis
se analizaron en busca de criterios para distinguirlos unos de otros, con el
diagnóstico realizado sobre la base de opiniones de expertos. No hay definiciones
anteriores de vasculitis se había dado a los expertos. Los criterios ayudan a
identificar a un grupo homogéneo de los estudios epidemiológicos y facilitar la
comparación entre las diferentes estrategias terapéuticas. Los objetivos del comité
son ACR para proporcionar una forma estándar para evaluar a los pacientes en los
estudios terapéuticos y epidemiológicos. Los criterios no estaban destinados a ser
utilizados como herramientas de diagnóstico, pero a menudo se utilizan como
tales. La sensibilidad para los criterios varió de 71,0% a 95,3% y una especificidad
del 78,7% -99,7%, con los criterios más sensibles y específicas en EGPA, GCA y
TAK. El valor predictivo positivo de cumplir alguno de los criterios de la ACR para el
diagnóstico de las vasculitis fue baja (17-29%). Los criterios del ACR fueron
ampliamente aceptados y beneficiosos para avanzar en el campo de la
investigación vasculitis. Sin embargo, no son sin sus limitaciones ( Tabla 3 ).
Tabla 3. Resumen de los criterios de la ACR y sus limitaciones.
Tipo de vasculitis Sensibilidad Especificidad Limitaciones
GCA 93,5% 91,2% Biopsia de la arteria temporal es una herramienta de diagnóstico importante, pero no es un criterio obligatorio.
TAK 90,5% 97,8% Las nuevas técnicas de imagen, como la tomografía PET puede resultar útil, pero no se incluyen
GPA 88,2% 92% Sin una clara discriminación entre el GPA y MPA, o imita otros GPA.No incorporar prueba ANCA.
EGPA 85% 99,7% No inclusión de características comunes, tales como manifestaciones cardiacas y erupción cutánea. No incorporar prueba ANCA.
PAN 82,2% 86,6% No existe ningún requisito absoluto para los hallazgos arteriografía o biopsia. No discriminación clara entre el PAN y el MPA.

Tipo de vasculitis Sensibilidad Especificidad Limitaciones
IgAV 87,1% 87,7% No distinguir entre IgAV de las reacciones alérgicas, o relacionada con púrpura infecciosa. Las características comunes de artritis, nefritis y están excluidos. Edad establecer como criterio importante, pero casi el 30% de los pacientes eran mayores de 20.
Vasculitis por hipersensibilidad
71% 83,9% Difíciles de distinguir de IgAV
Poliangeítis microscópico
No reconocida por ACR
Los criterios del ACR no incluyen MPA u otras vasculitis primaria, incluyendo la
crioglobulinemia, la Behҫet, policondritis recidivante, primario del sistema nervioso
central (CNS) y vasculitis síndrome de Cogan. Ellos fueron desarrollados mediante la
determinación de las características clínicas que distinguen una forma de vasculitis
sobre otro. Ellos por lo tanto no se pueden utilizar para distinguir entre vasculitis y
otras enfermedades. Hay una considerable superposición entre los criterios, lo que
significa que los pacientes pueden caer en más de una categoría. Existe una
considerable heterogeneidad dentro de los grupos actuales. No incluyen
información sobre las investigaciones bioquímicas, patológicas o radiológicas.
La clasificación ACR se desarrolló antes de la generalización de las pruebas de
ANCA. Las diferentes formas de ANCA pueden ayudar a diferenciar entre el GPA,
MPA y EGPA.
La sensibilidad del ANCA varía de acuerdo con el ensayo utilizado y el diseño del
estudio, incluyendo diferencias en la gravedad de la enfermedad y el tratamiento,
con cifras que varían del 34% al 92%. También existe una variación geográfica en la
sensibilidad. Los resultados óptimos para ANCA de prueba son de uso combinado de
inmunofluorescencia indirecta y la enzima ensayo inmunoenzimático (ELISA). Un
meta-análisis de siete estudios que utilizan estas técnicas dio una sensibilidad
ponderada combinada del 85,5% para los anticuerpos mieloperoxidasa de los
neutrófilos fijados con etanol (MPO-pANCA) y el 98,6% para c-ANCA antígeno
específico para la proteinasa 3 (PR3-ANCA). La especificidad parece ser más
consistente entre los estudios. La ausencia de ANCA también es útil para el
diagnóstico, sobre todo en la diferenciación PAN de AMP.
Técnicas radiológicas también han avanzado significativamente en el tiempo desde
los criterios del ACR se han desarrollado. CT angiografía (CTA) y la angiografía por
resonancia magnética (ARM) son menos invasivos que la angiografía convencional y
tienen una sensibilidad similar (95% y 100%, respectivamente) y los niveles de
especificidad (100%) en la evaluación de TAK. Ecografía (EE.UU.) pueden tener un
papel en la detección de cambios murales, especialmente en la enfermedad
temprana CTA donde no funcionan tan bien. EE.UU. también pueden tener un papel
importante en GCA, donde el signo anormal "halo" alrededor de las arterias
aumenta la probabilidad de la enfermedad y por lo tanto afecta a la probabilidad
previa a la prueba de una biopsia de arteria temporal. En comparación con la
biopsia, que tiene una sensibilidad de 69% y especificidad del 82%. El papel de los
EE.UU. está siendo evaluado en un estudio multicéntrico, con el objetivo de reclutar
400 pacientes (TABUL (La biopsia de arteria temporal vs Ultrasonido en el
diagnóstico de arteritis de células gigantes) estudio). Tomografía por emisión de

tomografía (PET) también puede ser útil en el diagnóstico de la vasculitis de
grandes vasos, aunque su dosis de radiación es grande, particularmente cuando se
combina con CT.
Ejemplos adicionales de formación de imágenes, donde puede tener un papel en el
diagnóstico incluyen PAN, donde CTA y MRA puede detectar recipiente mediano
aneurismas. De imágenes también puede ser útil para guiar las biopsias y por lo
tanto aumentar el rendimiento de diagnóstico, tales como CT y MRI en el GPA para
visualizar la inflamación del seno y la destrucción. Sin embargo, no hay consenso en
cuanto al papel de la radiología en el diagnóstico y tratamiento de la vasculitis y no
ampliamente reconocido estándar de oro.
Vasculitis pediátrica
En 2006, EULAR y la Sociedad Europea de Reumatología Pediátrica (PRES)
producida criterios de consenso para la clasificación de las vasculitis de la
infancia. Antes de la publicación de estos criterios, no existían criterios
ampliamente aceptados pediátricos vasculitis y pediatras utilizan las guías para
adultos. Los autores de los criterios reconoció que había formas de vasculitis tales
como Kawasaki que se produjeron exclusivamente en la infancia, otras formas, tales
como GCA, que no ocurrió en absoluto y otros, como el PAN y el GPA que tenían
características clínicas muy diferentes en los niños que en los adultos . Las
directrices se destina a ser utilizado para ayudar a la investigación y el objetivo era
que se puede aplicar fácilmente y ampliamente aceptada. Los criterios tienen por
objeto clasificar a los niños en los que el diagnóstico de vasculitis primaria ya se
había hecho y no diferenciar la vasculitis de imitar las condiciones.
Los EULAR / PRES normas utilizan el tamaño del vaso de clasificar las vasculitis basa
en las definiciones CHCC ( Tabla 4 ). Los actuales criterios de la ACR para diferentes
formas de vasculitis adulto fueron modificados y se resumen en la Tabla 5 .
Tabla 4. EULAR / Pres clasificación de las vasculitis infancia.
Vessel tamaño Subtipos Vasculitis
Grande TAK
Medio Niñez PAN
La poliarteritis cutánea
La enfermedad de Kawasaki
Pequeño Granulomatosa
GPA
EGPA
No granulomatosa
MPA
IgA vasculitis
Aislado vasculitis leucocitoclástica cutánea
Vasculitis urticarial Hypocomplementaemic

Vessel tamaño Subtipos Vasculitis
Otro Enfermedad de Behcet
Vasculitis secundaria
Vasculitis asociada a enfermedades del tejido conectivo
Vasculitis aislada del sistema nervioso central
Síndrome de Cogan
Sin clasificar
Tomado de [Ann Rheum Dis, Ozen S, Ruperto N, Dillon et al., 65, 936-941, 2006] con el permiso
de BMJ Publishing Group Ltd.
Tabla 5. Criterios de clasificación de las vasculitis infancia.
Clase de vasculitis
Criterios de clasificación
IgAV Púrpura palpable obligatorio más de 1:
•Dolor abdominal difuso
•La biopsia muestra predominante depósito de IgA
•La artritis o artralgia
•La afectación renal (proteinuria o hematuria)
La enfermedad de Kawasaki
Fiebre durante cinco días obligatorios de más de 4:
•Los cambios en la periferia o el área perineal
•Exantema polimorfo
•Inyección conjuntival bilateral
•La inyección de la mucosa oral y faríngea
•Linfadenopatía cervical
Niñez PAN Enfermedad sistémica con una biopsia que muestra vasculitis necrotizante pequeñas y medianas buque o evidencia angiográfica de los aneurismas u oclusiones obligatorias, más 2 de:
•La afectación cutánea (livedo reticularis, nódulos subcutáneos, tiernas otras lesiones de vasculitis)
•Mialgia o dolor muscular
•La hipertensión arterial sistémica
•Mono-o polineuropatía
•Análisis de orina anormal o GFR menos de 50% normal
•Dolor o sensibilidad testicular
•Signos o síntomas de vasculitis en otro órgano importante (GI, cardíacas, pulmonares o del SNC)
Poliarteritis cutánea
•Poliarteritis cutánea como se describe anteriormente

Clase de vasculitis
Criterios de clasificación
•No afectación sistémica (excepto mialgias, artralgias y artritis erosiva no)
•La biopsia de piel muestra necrosante vasculitis granulomatosa no
•Negativo ANCA
•Evidencia de infección estreptocócica
GPA 3 a partir de:
•La hematuria o proteinuria
•Inflamación granulomatosa en la biopsia
•Senos paranasales inflamación
•La estenosis subglótica, traqueal o endobronquial
•Anormales en el pecho XR o CT
•PR3 ANCA o c-ANCA tinción
TAK Anomalías angiográficas de aorta o sus ramas principales obligatorias más 1 de:
•Disminución de los pulsos arteriales periféricos o claudicación de las extremidades
•Blood diferencia de presión de> 10 mmHg
•Bruits más de aorta o sus ramas principales
•Hipertensión
Tomado de [Ann Rheum Dis, Ozen S, Ruperto N, Dillon et al., 65, 936-941, 2006] con el permiso
de BMJ Publishing Group Ltd.
Los criterios han sido validados utilizando una retrospectiva y prospectiva basada
en la web la base de datos de los niños con vasculitis primaria diagnosticada por
primera vez antes de los 18. Un total de 1398 niños fueron matriculados. Un panel
de consenso de expertos, que fueron cegados para el diagnóstico médico de
atención primaria, que se clasifica una muestra representativa de 280 de los
casos. La sensibilidad oscila desde el 89,6% al 100% y especificidad oscila entre el
87% y el 99,9% para la clasificación de las vasculitis ( Tabla 6 ).
Tabla 6. Sensibilidad y especificidad de los criterios vasculitis EULAR / PRINTO / PRES para
vasculitis pediátrica.
Vasculitis tipo
Sensibilidad% Especificidad%
El área bajo la curva%
IgAV 100 87 93,5
PAN 89,6 99,6 94,6
GPA 93,3 99,2 96,3
TAK 100 99,9 99,9

Las definiciones actuales de las vasculitis
Chapel Hill Consensus Conferencia CHCC Nomenclatura (1994)
En 1994, un grupo de expertos reunidos en la CHCC con el objetivo de determinar
los nombres y las definiciones de las vasculitis sistémicas comunes, haciendo un
esfuerzo por utilizar los términos ya ampliamente aceptados. La nomenclatura
propuesta destinada a normalizar la nomenclatura y las definiciones de los subtipos
de vasculitis primarias. Esto fue como un reflejo de los criterios ACR, donde había
sido la categorización de pacientes determinado por criterio médico, sin embargo,
los médicos dan su juicio no había sido provisto de una estricta definición uniforme
para cada subtipo de vasculitis. El panel multidisciplinario de expertos destacaron
que sus objetivos no fueron determinar la clasificación de las vasculitis, ni a
entregar a los criterios diagnósticos.
Diez síndromes de vasculitis se definieron mediante criterios clínicos e histológicos
y se agruparon de acuerdo con el tamaño del vaso. El grupo de las vasculitis de
grandes vasos se componía de ACG y TAK. El grupo CHCC reconocido que la edad
es una característica útil diferenciar entre los dos.
La CHCC, a diferencia de los criterios del ACR, reconoció AMP como una entidad
distinta. Las definiciones CHCC, en particular, se dirigió a las diferencias entre PAN
clásica y MPA. Las características distintivas sugeridas fueron la ausencia de una
vasculitis que afecta a arteriolas, vénulas o capilares y glomerulonefritis en el PAN,
pero la participación de los pequeños y medianos vasos con glomerulonefritis
necrotizante en AMP. Por otra parte, MPA también se definió como una enfermedad
distinguible a GPA.
El CHCC Incorporated ANCA pruebas en sus definiciones en contraste con los
criterios del ACR. Sin embargo, existe ahora una mejor comprensión del papel de
ANCA en el pronóstico etiología, patogénesis y la enfermedad, incluso dentro de los
subgrupos vasculitis asociadas a ANCA. Esto no es claramente apreciable en CHCC,
donde ANCA sólo se utiliza como un elemento de diferenciación entre estas
enfermedades y otras formas de vasculitis.
Una limitación de los criterios CHCC es que las definiciones se basan en criterios
histológicos. En la práctica, ganando histología puede no ser factible y el
rendimiento diagnóstico es muy variable en función del lugar de la biopsia y la fase
de la enfermedad. Por ejemplo, en el GPA nasal y senos paranasales biopsias son
fácilmente obtenibles, pero sólo 20% y 50% respectivamente contribuir al
diagnóstico. Estos oídos, nariz, garganta (ENT) de las biopsias son a menudo más
útiles para excluir malignidad y la infección crónica. En contraste, la biopsia renal
en PAM tiene un mejor rendimiento y puede ser beneficioso pronóstico. Además,
hay un grado de solapamiento en las características histológicas. EGPA se define
como una inflamación y rica en eosinófilos granulomatosa que afecta las vías
respiratorias, sin embargo, los eosinófilos pueden estar presentes en el GPA y
MPA. En la actualidad se aprecia mejor que el diagnóstico precoz y el tratamiento
de las vasculitis es esencial para reducir la mortalidad y la morbilidad, y por tanto

con más convenientes, las pruebas disponibles menos invasivas, como la ANCA y
modalidades de imagen, histología no siempre es necesario hacer un diagnóstico.
Se han realizado esfuerzos para utilizar el sistema de nomenclatura CHCC como
criterio diagnóstico por algunos. Las definiciones CHCC adicional con sustituto
clínico, radiológico o marcadores biológicos en la histología no estaba disponible se
utiliza para volver a definir el diagnóstico en 97 pacientes con vasculitis primaria
establecido. Sin embargo, este sistema no puede diferenciar entre el GPA y MPA en
particular, con sólo 8 de los 27 pacientes con diagnóstico de GPA y 3 de cada 12
como AMP.
Actualizado CHCC 2012 nomenclatura
Recientemente, el CHCC Internacional convocado de nuevo para mejorar la
nomenclatura 1994. Los objetivos fueron actualizar nombres y definiciones según
sea apropiado y justificado y añadir categorías de vasculitis previamente no
incluido. Los autores volvieron a insistir en que las definiciones no eran clasificación
o de los criterios diagnósticos, pero debe proporcionar un marco para la validación
de dichos criterios. Las definiciones actualizadas utilizan la mejor comprensión de la
etiología, patogenia, la demografía y características clínicas de los subtipos ( tabla
7 ).
Tabla 7. Revisado CHCC 2012 nomenclatura.
CHCC2012 Nombres CHCC2012 Definiciones
Vasculitis de vasos grandes (LVV)
La vasculitis que afecta a arterias de gran calibre con más frecuencia que otras vasculitis. Arterias grandes son la aorta y sus ramas principales. Cualquier tamaño de la arteria puede verse afectada.
TAK Arteritis, a menudo granulomatosa, que afecta principalmente a la aorta y / o de sus ramas principales. El inicio generalmente en pacientes menores de 50 años.
GCA Arteritis, a menudo granulomatosa, por lo general afecta a la aorta y / o de sus ramas principales de las arterias carótidas y vertebrales. A menudo involucra la arteria temporal. El inicio generalmente en pacientes mayores de 50 años y, a menudo asociada con la polimialgia reumática.
Vasculitis de vasos Medio (MVV)
La vasculitis que afecta principalmente a las arterias de mediano definidas como las principales arterias viscerales y sus ramas. Cualquier tamaño de la arteria puede verse afectada. Aneurismas y estenosis inflamatorias son comunes
PAN Arteritis necrotizante de arterias de mediano o pequeño sin glomerulonefritis o vasculitis en arteriolas, capilares, vénulas o, y no está asociada con ANCA
La enfermedad de Kawasaki Arteritis asociado con el síndrome del ganglio linfático mucocutánea y afectan predominantemente a las arterias de mediano y pequeño. Las arterias coronarias están a menudo involucrados. Arterias aorta y grandes pueden estar involucrados. Por lo general se presenta en bebés y niños pequeños
Vasculitis de pequeño vaso (SVV)
La vasculitis que afecta principalmente a los pequeños vasos, que se definen como pequeñas arterias intraparencyhmal, arteriolas, capilares y vénulas. Arterias y venas medianas pueden verse afectados
Vasculitis asociadas a ANCA
La vasculitis necrosante, con depósitos inmunes pocas o ninguna, sobre todo afecta a los vasos pequeños (es decir, capilares, vénulas, arteriolas y arterias pequeñas), asociados con MPO-ANCA PR3 o ANCA. No todos los pacientes tienen ANCA. Agregar un prefijo que indica reactividad ANCA, por ejemplo PR3-ANCA MPO-ANCA ANCA negativo
MPA La vasculitis necrosante, con depósitos inmunes pocas o ninguna, que afecta principalmente a los pequeños vasos capilares, es decir, vénulas o arteriolas). Arteritis necrotizantes que implican arterias pequeñas y medianas pueden estar presentes. Glomerulonefritis necrotizante es muy común. Capilaritis pulmonar a menudo ocurre. Inflamación granulomatosa está ausente.
GPA Inflamación granulomatosa necrosante por lo general afecta las vías respiratorias superiores e inferiores, y vasculitis necrotizante que afecta predominantemente a los buques de pequeño a medio (por ejemplo, capilares, vénulas, arteriolas,

CHCC2012 Nombres CHCC2012 Definiciones
arterias y venas).Glomerulonefritis necrosante es común.
EGPA Inflamación granulomatosa rica en eosinófilos y necrotizante con frecuencia afecta al tracto respiratorio y vasculitis necrotizante que afecta predominantemente a los buques de pequeño a medio, y se asocia con el asma y eosinofilia. ANCA es más frecuente cuando la glomerulonefritis está presente.
Vasculitis por inmunocomplejos
Vasculitis con moderada a marcada depósitos de la pared vascular de los componentes de inmunoglobulinas y / o complemento que afectan principalmente a los vasos pequeños (es decir, capilares, vénulas, arteriolas y arterias pequeñas). La glomerulonefritis es frecuente.
Enfermedad anti-MBG Vasculitis que afecta a los capilares glomerulares, capilares pulmonares, o ambos, con la deposición de la membrana basal de los autoanticuerpos anti-membrana basal. El compromiso pulmonar provoca hemorragia pulmonar y afectación renal causa glomerulonefritis con semilunas y necrosis.
Vasculitis crioglobulinémica Vasculitis con depósitos inmunes de crioglobulinas que afectan a los vasos pequeños (principalmente capilares, vénulas, o arteriolas) y asociados con crioglobulinas en suero.Nervios de la piel, glomérulos y el periférico están a menudo involucrados.
IgAV Vasculitis, con IgA1-dominantes depósitos inmunes, que afecta a los vasos pequeños (principalmente capilares, vénulas, o arteriolas). A menudo involucra la piel y el tracto gastrointestinal, ya menudo causa la artritis. Glomerulonefritis indistinguible de la nefropatía por IgA puede ocurrir.
Hipocomplementémica urticaria vasculitis (HUV) (anti-C1q vasculitis)
Acompañado por vasculitis urticaria y hipocomplementemia afecta a los vasos pequeños (es decir, capilares, vénulas, o arteriolas), y asociado con anticuerpos anti-C1q.Glomerulonefritis, artritis, enfermedad pulmonar obstructiva, y la inflamación ocular son comunes.
Vasculitis de vasos Variable (VVV)
Vasculitis sin ningún tipo predominante de la embarcación involucrada que puede afectar a buques de cualquier tamaño (pequeño, mediano y grande) y tipo (arterias, venas y capilares).
Enfermedad de Behҫet Vasculitis se producen en pacientes con enfermedad de Behçet que pueden afectar a las arterias o las venas. Enfermedad de Behçet se caracteriza por úlceras aftosas recurrentes orales y / o genital acompañado por cutáneas, oculares, articular, gastrointestinal, y / o centrales de lesiones del sistema nervioso inflamatorias. Aneurismas vasculitis de pequeño vaso, tromboangiitis, trombosis, arteritis y arterial puede ocurrir.
Síndrome de Cogan Vasculitis ocurre en los pacientes con síndrome de Cogan. El síndrome de Cogan se caracteriza por lesiones inflamatorias oculares, incluyendo la queratitis intersticial, uveítis y epiescleritis y la enfermedad del oído interno, incluyendo la pérdida auditiva neurosensorial y disfunción vestibular. Vasculíticos manifestaciones pueden incluir arteritis (que afecta a las arterias pequeñas, medianas o grandes), aortitis, los aneurismas aórticos y valvulitis aórtica y mitral.
Vasculitis órgano único (SOV)
La vasculitis de las arterias o venas de cualquier tamaño en un solo órgano que no tiene características que indican que se trata de una expresión limitada de una vasculitis sistémica. El órgano involucrado y el tipo de recipiente se debe incluir en el nombre (por ejemplo, vasculitis cutánea de pequeños vasos, arteritis testicular, vasculitis del sistema nervioso central). Distribución vasculitis puede ser unifocal o multifocal (difusa) dentro de un órgano. Algunos pacientes inicialmente diagnosticados con SOV desarrollarán manifestaciones adicionales de enfermedades que requieren volver a definir el caso como una de las vasculitis sistémicas (por ejemplo, arteritis cutánea después se convirtió en la poliarteritis nodosa sistémica, etc.)
Vasculitis cutánea leukocyotoclastic
Arteritis cutánea
Vasculitis primaria del SNC
Aortitis aislada
Otros
Vasculitis asociada con enfermedad sistémica
Vasculitis que está asociado y puede ser secundario a (causada por) una enfermedad sistémica. El nombre (diagnóstico) debe tener un término de prefijo especificando la enfermedad sistémica (por ejemplo, vasculitis reumatoide, vasculitis lupus, etc.)
Lupus vasculitis
Vasculitis reumatoide
Sarcoidosis vasculitis

CHCC2012 Nombres CHCC2012 Definiciones
Otros
Vasculitis asociada con etiología probable
Vasculitis que está asociado con una etiología específica probable. El nombre (diagnóstico) debe tener un término de prefijo especificando la asociación (por ejemplo, hidralazina-asociado poliangitis microscópica, la hepatitis B virus asociado a vasculitis, hepatitis C virus asociado a vasculitis crioglobulinémica, etc.)
Hepatitis C virus asociado a vasculitis crioglobulinémica
Hepatitis B virus vasculitis asociada
Aortitis sífilis asociada
Inducida por fármacos vasculitis por inmunocomplejos
Medicamentos asociados vasculitis asociadas a ANCA
Cáncer de las vasculitis asociadas
Otro
Una diferencia notable en esta actualización es con respecto a la definición de PAN,
que ahora incluye un ANCA negativo en su definición, ayudando a la distinguen
claramente de MPA. El mayor cambio en la nomenclatura ha sido predominante en
el grupo de pequeños vasos vasculitis, con subdivisión en aquellos con una escasez
de inmunoglobulina recipiente de pared (vasculitis asociadas a ANCA), y aquellos
con prominente recipiente de pared inmunoglobulina (complejos inmunes en vasos
pequeños vasculitis ).Además anti-glomerular enfermedad de la membrana basal y
vasculitis urticarial hipocomplementemica se han incorporado.
Las definiciones para los tres asociadas a ANCA vasculitis en su mayor parte
permanecen similares a la CHCC 1994. La definición de MPA se ha refinado con la
adición de la instrucción "inflamación granulomatosa está ausente",
presumiblemente para ayudar a diferenciar la implicación del tracto respiratorio en
MPA en comparación con GPA. Limited GPA se ha reconocido en la actualización
CHCC 2012, y se sugiere que cuando hay buena evidencia de las características
clínicas y patológicas de GPA confinados a las vías respiratorias, especialmente si se
asocia con un resultado positivo de ANCA, deben ser definidos dentro de esta
categoría.
La CHCC 2012 ha incorporado otras vasculitis ahora bien reconocidas e incluye
definiciones para la enfermedad Behҫet y el síndrome de Cogan. Por otra parte, ha
habido esfuerzo realizado para incorporar y reconocer otro solo órgano la
enfermedad y vasculitis secundarias, que se incorporan en las definiciones de
'vasculitis asociada a enfermedad sistémica' y 'vasculitis asociada con etiología
probable ".
Aplicación de los criterios actuales de clasificación y definicionesWatts et al. desarrolló un algoritmo para el propósito de categorización de los
pacientes con PAM, PAM, EGPA y el PAN para estudios epidemiológicos en 2006. Fue

pensado para su uso en pacientes en los que el diagnóstico primario de vasculitis ya
se había realizado y no para diagnosticar o clasificar a los pacientes individuales. El
algoritmo combina la ACR y herramientas CHCC 1994, incluyó las pruebas de ANCA
y otros marcadores sustitutos como evidencia radiográfica de infiltrados
pulmonares fijos, nódulos o cavitaciones presente desde hace más de 1 mes como
síntomas sugestivos de enfermedad granulomatosa. También incorpora criterios
Lanham por EGPA. Estos criterios fueron desarrollados a partir de una serie de
casos de 16 pacientes en combinación con una revisión de la literatura. Los autores
sugirieron que las típicas características clínicas podrían ser usado para definir
EGPA más útilmente que características patológicas, que a menudo no eran
completamente presente y por lo tanto puede resultar en la falta de reconocimiento
del EGPA. Los criterios clínicos fueron el asma, pico recuento de eosinófilos en
sangre periférica> 1,5 × 10 6 / cc y vasculitis sistémica que involucra a dos o más
órganos extrapulmonares.
Watts et al. metodología de consenso para elaborar el algoritmo y una herramienta
de clasificación por etapas se ha desarrollado. Los pacientes incluidos ya tenían un
diagnóstico clínico de la vasculitis asociada a ANCA o PAN hizo con otra alternativa
causas excluidas. Ellos fueron evaluados utilizando el algoritmo como se indica
en la figura. 1 . El algoritmo se validó usando un proceso de tres pasos. Fue
probado inicialmente en 99 pacientes de un solo centro que habían sido
previamente definidas. Se probó entonces por cada autor en 20 de sus propios
pacientes, con modificaciones menores. El algoritmo modificado fue probado en 80
casos de papel. Los dos principales autores clasifican cada uno de los casos de
papel y este fue el diagnóstico comparador utilizado. Hubo un acuerdo general de
91,5% entre los evaluadores y el diagnóstico de comparación.
La figura. 1. Watts et al. clasificación algoritmo.

Tomado de [Enfermedades Reumáticas, Anales Watts R, Lane S, Hanslik T et al., 66, 222-
227, 2007] con el permiso de BMJ Publishing Group Ltd.
Linder et al. en comparación ACR, CHCC y Sorensen definiciones de GPA y MPA con
una red neuronal artificial (ANN). Una herramienta de software se utiliza para datos
de entrada y las variables de salida son GPA o AMP. Los resultados son aprendidos
durante la formación de la red. El sistema intenta minimizar los errores mediante el
ajuste de la ponderación de entrada de acuerdo con un algoritmo de aprendizaje. El
RNA alcanza una precisión del 94,3% sobre la base de cuatro medidas: la
participación de la nariz, los senos nasales, los oídos y los nódulos pulmonares de
distinguir entre el GPA y MPA basado únicamente en estos datos clínicos. El RNA es
una herramienta prometedora para estimar el pronóstico y la supervivencia y
pueden ofrecer perspectivas interesantes en la clasificación de las vasculitis en el
futuro.
La necesidad de criterios actualizadosSin tratamiento, varias formas de vasculitis primaria pueden ser rápidamente
fatal. El diagnóstico precoz y preciso es importante, tanto en términos de vasculitis
distintivo de condiciones con presentaciones similares y en cuanto a la tipificación
de vasculitis. Dada la rareza relativa de vasculitis primaria y con frecuencia los
síntomas no específicos iniciales, el diagnóstico precoz puede resultar difícil. Estas
dificultades se ven agravadas por la falta de un acuerdo de oro prueba de
diagnóstico estándar. Los criterios de clasificación actuales no estaban destinados a
ser utilizados como herramientas de diagnóstico, pero se diseñaron para producir
conjuntos homogéneos de pacientes para la investigación. Reurbanización de
clasificación y criterios de diagnóstico próximas sería ayudar al diagnóstico precoz y
facilitar el enfoque de investigación colaborativa multicéntrica que es necesario
para las condiciones habituales, tales como vasculitis.
Revisión de los ensayos recientes de vasculitis ilustra algunos de los problemas con
los actuales criterios. Estos ensayos han clasificado en gran parte asociada a ANCA
vasculitis como un grupo. Estas enfermedades tienen diferentes patologías
variables, afectación de órganos, opciones de tratamiento y el pronóstico. Además,
la diferente definición de diagnóstico, la enfermedad y los criterios de elegibilidad
utilizados en cada ensayo hacer una comparación directa de estos estudios difícil
(Tabla 8 ). Por ejemplo, en el WGET (granulomatosis de Wegener Etanercept Trial)
de prueba, sólo GPA fue estudiada y los criterios del ACR se han aplicado. Esto está
en contraste con la mayoría de los europeos Vasculitis Study Group (EUVAS),
ensayos que utilizan las definiciones CHCC y pacientes con los tres subtipos de
vasculitis asociadas a ANCA. El grupo CYCAZAREM reportó una tasa de recaída del
15% frente al 57% en el ensayo WGET. Treinta y nueve por ciento de los pacientes
tenían MPA en el estudio CYCAZAREM en comparación con ninguno en el ensayo
WGET y MPA es menos probabilidades de recaída que GPA. Es difícil de interpretar
por lo tanto si se trataba de las diferencias en las características demográficas de la

población de estudio o las diferencias en los regímenes de tratamiento que explican
las tasas de recaída diferentes.
Tabla 8. Una comparación de los criterios de clasificación o definiciones utilizados en los
ensayos pivotales vasculitis.
Estudiar Los criterios utilizados
Comentarios
CYCAZAREM Adaptado de CHCC 1994
Los pacientes tenían un diagnóstico de la MPA, GPA o vasculitis renal limitada
CYCLOPS Adaptado de CHCC 1994
Los pacientes tenían un diagnóstico de la MPA, GPA o renal limitada poliangeítis microscópico
MEJORAR CHCC 1994 Los pacientes tenían un diagnóstico de MPA o GPA
MEPEX Adaptado de CHCC 1994
Los pacientes tenían un diagnóstico de MPA o GPA
NORAM CHCC 1994 Los pacientes tenían un diagnóstico de MPA o GPA
RAVE CHCC 1994 Los pacientes tenían un diagnóstico de MPA o GPA
RITUXVAS Adaptado de CHCC 1994
Nuevo diagnóstico de vasculitis PAM, PAM o renal limitada y positiva de células renales biopsia / rojo pone en la microscopía de orina y la positividad de ANCA
WGET Modificado ACR
GPA pacientes sólo
Un grupo internacional de trabajo multidisciplinario discutieron los problemas y
deficiencias de los actuales criterios. Se acordó que los nuevos criterios de
desarrollo necesario para tener en cuenta nuestra mejor comprensión de la
etiología y patología, pruebas de ANCA, los nuevos biomarcadores y de imagen
mejorada. Un total de 17 puntos para su consideración fueron generados por este
grupo de trabajo para su uso en el desarrollo de criterios actualizados ( Cuadro
9 ). Llegaron a la conclusión de que había una clara necesidad de actualizar los
criterios de clasificación actuales y que sus puntos de consideración se deben
utilizar como un punto de partida para esta actualización.
Tabla 9. Puntos a considerar en el desarrollo de criterios de clasificación y definiciones en
las vasculitis sistémicas.
Declaración Nivel de evidencia
Biopsia Aunque la histología es fundamental para el diagnóstico de la vasculitis y la exclusión de sus "imitadores, biopsia de órganos afectados no siempre es posible y los rendimientos varían considerablemente según las condiciones y los órganos diana
III
TAB es una herramienta importante en el diagnóstico de ACG Ia
Los casos de IgA vasculitis suelen tener Ig A depósitos presentan en la biopsia
IIb
Las pruebas de laboratorio
ANCA pruebas juega un papel importante en la sospecha de vasculitis de pequeño vaso
Ia
En el PAN se sospecha, la ausencia de ANCA tiene valor diagnóstico IIa
El papel de las características clínicas y los biomarcadores adicionales de sustitución para vasculitis es probable que tenga un papel importante en el desarrollo de futuros criterios de diagnóstico
IV
Radiología de diagnóstico
Técnicas de TC y MRA puede reemplazar la angiografía estándar para el diagnóstico de TAK
IIa
La ecografía y resonancia magnética de alta resolución pueden tener un papel en el diagnóstico de GCA
EE.UU. Ia / IIa MRI
El papel de la angiografía abdominal en el diagnóstico de PAN adulto no es clara
III
CT y MRI puede ser útil en el diagnóstico de la participación ENT asociada III

Declaración Nivel de evidencia
con GPA / EGPA
El papel de la radiología en el diagnóstico de las vasculitis del SNC es poco claro
III
Nosología La nomenclatura en uso para distinguir entre «definiciones de la enfermedad ',' clasificación 'y los criterios de diagnóstico de" es confuso y debería clarificarse siempre que sea posible.
IV
Nosología de diferentes formas de vasculitis debe ser un reflejo de la etiopatogenia siempre que ha sido determinada. En la ausencia de esta, las definiciones deben basarse en una descripción clara precisa de las características sobresalientes de la condición.
IV
El uso de epónimos debe ser revisada si un enfoque más racional a la nomenclatura se pueden desarrollar, sobre la base de etiopatogenia, pero ello es necesario en este momento para evitar confusión
IV
Definiciones La edad es digno de figurar en las definiciones de algunas formas de vasculitis, pero su papel no debe ser exagerada
III
Programa de investigación
Iniciativas criterios futuros deben incluir todas las formas de vasculitis, proporcionando definiciones de síndromes menos frecuentes que no están cubiertos por CHCC
IV
La elaboración de un árbol de clasificación proporcionará las bases para futuros criterios
IV
Tomado de [Anales Rheum Dis, Basu N, W R, Bajema I, 69, 1744-1740, 2010] con el permiso de
BMJ Publishing Group Ltd.
Aspiraciones de futuro para la clasificación y el diagnóstico de las vasculitis
Diagnóstico y clasificación de estudio vasculitis
Diagnóstico y Clasificación de Vasculitis (DCVAS) es una colaboración multicéntrica
internacional cuyo objetivo es desarrollar una sola clasificación y los criterios
diagnósticos a partir de datos basada en métodos. Un total de 75 centros
internacionales con el objetivo de reclutar 2000 pacientes con vasculitis y pacientes
con mímica 1500 vasculitis. Los rasgos clínicos, serológicos, patológicos y
radiológicos de cada paciente que se utilizaron para hacer el diagnóstico de las
vasculitis se someterá a análisis multivariado para determinar qué características
son clave tanto en las vasculitis discriminante de condiciones similares y también
en la discriminación entre los diferentes subtipos de vasculitis. Un grupo de
consenso de expertos a clasificar los casos recogidos y determinar los componentes
importantes de cada entidad de la enfermedad. Hasta la fecha, más de 1600
pacientes han sido reclutados.
Genoma en todo el estudio de asociación
Lyons et al. realizaron un estudio de asociación amplia del genoma (GWAS) en
pacientes con vasculitis asociada a ANCA. Complejo mayor de histocompatibilidad
(MHC) y las asociaciones no-MHC se asociaron con el GPA y MPA para sugerir
distintas entidades genéticas. Anti-PR3 ANCA se asoció con leucocitaria humana

antígeno-DP (HLA-DP) y los genes que codifican α 1 antitripsina (SERPINA1) y
proteinasa 3 (PRTN3). Anti-MPO ANCA se asoció con el HLA-DQ. Las asociaciones
genéticas fueron alineados con la especificidad de ANCA no define clínicamente el
síndrome de GPA o AMP. Estos marcadores genéticos pueden proporcionar una
justificación en el futuro para la elaboración de antígenos específicos de estrategias
terapéuticas.
Marcadores predictivos
Un estudio reciente por McKinney et al. demostraron que en pacientes con
vasculitis asociada a ANCA, genes en la vía del receptor de interleucina 17, la
señalización del receptor de células T y los genes expresados por células T de
memoria se correlacionan con el aumento de las tasas de recaídas. Estos hallazgos
sugieren marcadores como estos, que son predictivos de recaídas posteriores, nos
puede permitir en el futuro para identificar a los pacientes que son propensos a
tener peor pronóstico desde el principio, y así permitir que la terapia
individualizada. Estos datos son todavía preliminares, pero los esfuerzos de este
tipo puede resultar en el descubrimiento de una serie de biomarcadores que no sólo
nos permitirán diagnosticar vasculitis antes, pero aún nos permita prevenir futuras
enfermedades.
ConclusiónEsta opinión ha esbozado los criterios de clasificación y las definiciones utilizadas
actualmente en la evaluación de las vasculitis. Estos se utilizan para diferenciar
entre ambos vasculitis primaria y otras condiciones inflamatorias y para clasificar
más pacientes con vasculitis, aunque ninguno fue desarrollado para ser utilizado
como tal. Hemos puesto de relieve la necesidad de que estos criterios sean
actualizados a la luz de la evolución de nuestra comprensión de la patogenia de la
vasculitis y la mejora de las técnicas de diagnóstico. En vista del aumento de las
opciones de tratamiento que están mejorando los resultados de morbilidad y
mortalidad, es esencial que las herramientas se hayan desarrollado para poder
hacer un diagnóstico preciso y precoz de estas enfermedades potencialmente
mortales. Los estudios futuros, así como un mayor desarrollo de las pruebas
genéticas y el reconocimiento de biomarcadores, espero que permita a los criterios
de clasificación precisos y unificados en vasculitis a desarrollar.
Indicaciones prácticas
•
Criterios de clasificación están destinados a crear grupos homogéneos de
pacientes para la investigación y no para diagnosticar a pacientes
individuales.
•
Criterios de clasificación siguen siendo mal utilizados como criterios
diagnósticos, tanto en la práctica como en las publicaciones, con lo que
además de añadir a la confusión.
•

La separación de gran, mediano y pequeño vaso-vasculitis prevé más grupos
homogéneos para estudios clínicos y es cada vez más importante a medida
que desarrollamos una terapia más potente pero centrado más.
•
Los criterios de clasificación del ACR son actualmente más ampliamente
utilizado pero no reconocen MPA.
•
Mejora de los diagnósticos, incluyendo las pruebas de ANCA y las imágenes
podrían argumentar en favor de una actualización de los criterios de
clasificación existentes.
•
Las definiciones CHCC se basan en gran medida en las características
patológicas. Han sido recientemente actualizados para incluir nuevas
definiciones y excluir términos del mismo nombre.
Programa de investigación
•
Definición de subtipos dentro de cada forma de vasculitis según la gravedad
y probable necesidad de tratamiento.
•
Actualmente se están realizando estudios para desarrollar criterios de
diagnóstico que son capaces de diferenciar vasculitis de sus miméticos y
para discriminar una forma de vasculitis de otro.
•
Un mejor conocimiento proporcionado por GWAS y otros estudios genéticos
y genómicos para caracterizar mejor los subgrupos clínicos de vasculitis.

Las infecciones en las vasculitis
Las infecciones, principalmente virales, son la causa de algunas vasculitis, como
poliarteritis nodosa (hepatitis B virus) o crioglobulinemia mixta (virus de la hepatitis
C), y se ha planteado la hipótesis de que otros podrían ser debido a agentes
infecciosos (VIH, VEB, parvovirus) Entre las etiologías de la vasculitis, la
responsabilidad de una cepa de Burkholderia-como se ha demostrado
recientemente como la causa de la arteritis de células gigantes. Por otro lado, los
pacientes frecuentemente desarrollan infecciones, principalmente como
consecuencia de esteroides, inmunosupresores, inmunomoduladores y los
tratamientos más prescritos para el tratamiento de las vasculitis. Las infecciones
ocurren cuando los pacientes reciben esteroides e inmunosupresores,
especialmente en el largo plazo. Se observa con más frecuencia en pacientes
ancianos o en pacientes con mal estado general. El riesgo de infección no se reduce
cuando bioterapias se prescriben para inducir o mantener la remisión. Los
pacientes, considerados en mayor riesgo de infecciones, se deben seguir de cerca y
su estado inmunológico monitoreados periódicamente. Se recomienda
especialmente para monitorear neutrófilos, linfocitos y si es necesario CD3, CD4-
CD8 y los recuentos de células en pacientes tratados con esteroides y
ciclofosfamida agentes citotóxicos u otros. En los pacientes tratados con rituximab,
CD19 y gammaglobulinas deben ser controlados regularmente. La profilaxis se
necesita en pacientes con riesgo de desarrollar infecciones.
Palabras clave Vasculitis ;
Las infecciones ;
La vacunación ;
Profilaxis
Las vasculitis son un grupo heterogéneo de enfermedades, que comprende las
enfermedades del necrotizante y no necrotizante. Se ha demostrado que las
infecciones son la causa de algunas vasculitis, como la poliarteritis nodosa
(PAN) y o crioglobulinemia mixta y se ha planteado la hipótesis de que otros
podrían ser debido a agentes infecciosos. Por otro lado, los pacientes
frecuentemente desarrollan infecciones, principalmente como consecuencia de los
tratamientos prescritos para tratar sus vasculitis. Los esteroides, inmunosupresores

y agentes inmunomoduladores facilitar más las infecciones y las terapias
combinadas aumentar ese riesgo. En cuanto a la infección relacionados con
vasculitis, durante varias décadas, se ha recomendado el tratamiento de la
infección causal antes de prescribir inmunosupresores porque ponen en peligro la
función del hígado último, por ejemplo, cuando la hepatitis B (VHB) o virus de
hepatitis C (VHC) es el agente causal, y , por lo tanto, puede afectar posteriormente
supervivencia a largo plazo. Para este grupo de pacientes con vasculitis, el riesgo
de infección es alto y complejo, combinando las de empeoramiento de los efectos
vasculitis resultado y parte como resultado del uso inmunosupresor. En este
documento, se describen las dos caras de las infecciones en las vasculitis: la causa
de esta última y la consecuencia de su tratamiento.
Infecciones que causan vasculitisEn el recientemente revisado nomenclatura Chapel Hill, un subgrupo específico de
vasculitis se identificó como "vasculitis asociada con etiología probable 'y consta de
tres infecciones: relacionados con el VHB PAN (HBV-PAN), relacionada con el VHC
vasculitis crioglobulinemica y sífilis vasculitis asociada (no se incluye en este
capítulo). Esta nomenclatura hace hincapié en el papel de los agentes infecciosos
en el desarrollo de vasculitis. Recientemente, un Burkholderia bacteria-como ha
demostrado ser la causa probable de la arteritis de células gigantes. A pesar de que
la búsqueda debe ser confirmada por otros estudios, parece razonable plantear la
hipótesis de que las infecciones tienen alguna responsabilidad en la aparición de
algunas vasculitis. Este capítulo comprende solamente VHB y VHC relacionadas con
vasculitis y, en pocas palabras, se dirige a vasculitis asociadas a otros
microorganismos.
Hepatitis B virus relacionado con el PAN
PAN es la necrosis y la inflamación posterior de paredes de las arterias de tamaño
medio que conduce a la formación microaneurisma y el infarto del órgano.
Epidemiología
PAN es una enfermedad rara que afecta a todos los grupos raciales. Las
estimaciones de la incidencia anual de PAN-tipo vasculitis sistémicas en el rango de
población general de 4,6 / 1,000,000 en Inglaterra y 9.0 / 1,000,000 en Olmsted
County, Minnesota, el 77/1, 000.000 en una población con hepatitis B-
hiperendémica esquimales de Alaska. En un estudio realizado en Alemania la
incidencia PAN fue extremadamente baja (0,3-0,4 / 1,000,000 según el año y parte
del país). En Francia, la prevalencia del PAN fue 34/1, 000.000 en Seine-Saint-Denis,
un suburbio al norte de París su incidencia fue más alta entre las vasculitis que se
estudiaron (poliangeítis microscópica (MPA), PAN, eosinofílica con granulomatosis
poliangeítis (EGPA; Churg-Strauss) y con granulomatosis poliangeítis (ACP;
Wegener)), pero su incidencia ha disminuido en paralelo con que la infección por
VHB.
En Francia, la infección por el VHB transmitida por transfusión de sangre
contaminada ha desaparecido, el caso probado ocurrió por última vez en 1987, pero

el abuso de drogas por vía intravenosa ha convertido rápidamente en una de las
principales causas de HBV-PAN así como los casos por transmisión sexual del VHB a
individuos en riesgo que no fueron vacunados. El desarrollo de vacunas contra el
VHB y su administración a las personas en riesgo también explicar el número se
redujo drásticamente de nuevos casos observados desde 1989. Durante los últimos
3 años, el VHB-PAN rara vez ha sido observado. Además, la frecuencia de PAN,
debido a la infección por VHB o no, también ha disminuido en paralelo.
La exposición a VHB antes de la aparición PAN no es fácil de establecer, pero, por
una gran serie de pacientes, era posible determinar la vía de infección para 43/115
pacientes. Cuando se identifican, la media (± desviación estándar (SD)) intervalo
entre el tiempo de exposición y la primera manifestación fue de 596 ± 628 (rango:
30-1.695) días. El proceso inmunológico que lleva a PAN por lo general se produce
dentro de los 12 meses de la infección primaria por el VHB. Hepatitis rara vez se
diagnostica, ya que sigue siendo en su mayoría en silencio ante el PAN se vuelve
clínicamente patente.
Las manifestaciones clínicas
Las manifestaciones clínicas son características de las que comúnmente se describe
para históricamente clásica, no viral PAN, con afectación gastrointestinal
(especialmente perforación y hemorragia), hipertensión maligna, infarto renal y / o
orquiepididimitis. Entre los pacientes con HBV-PAN, los datos clínicos fueron más o
menos las mismas que se observan con frecuencia por el PAN, pero varias
diferencias puede señalar lo siguiente: PAN-VHB es más frecuente en sujetos
menores de 40 años de edad y es más frecuente asociado a la hipertensión maligna
renal infarto y orquiepididimitis (25%). En cuanto a otros síntomas, es frecuente
observar manifestaciones abdominales (53%), especialmente de las emergencias
quirúrgicas. En el estudio de Sergent et al. dos de las tres muertes (entre nueve
pacientes) se atribuyeron a vasculitis colon. Manifestaciones digestivas y renales
resultado de isquemia e infartos angiografía visualizados y microaneurismas. La
desaparición de este último podría seguir su trombosis, con evolución a
fibrosis. HBV-PAN es agudo y grave al principio, pero su pronóstico generalmente es
excelente si el tratamiento adecuado se prescribe. Antígeno (Ag)-a-anticuerpo (Ab)
seroconversión por lo general conduce a la recuperación.
Resultado
En la ausencia de un tratamiento antiviral adecuado, HBV-PAN resultado es más
pobre. Las secuelas son la consecuencia del daño histológico, incluida la nefropatía
vascular y central y / o periférico implicaciones nerviosas. Las manifestaciones
hepáticas asociadas con la progresión PAN son clínicamente moderado y nivel de
transaminasa subidas suelen ser leves. Siempre que realiza, las biopsias hepáticas
mostraron un patrón hepatitis crónica, de acuerdo con la progresión a la cronicidad
abrumadora. Aunque la mayoría de los casos de PAN están asociados con cepas
salvajes del VHB, fortaleciendo así la participación de antígeno "e" de la hepatitis B
(HBeAg) en la patogénesis del PAN, esta etiología fue impugnada por la asociación
de algunos casos con la mutación que anula precore formación HBeAg. Sin

embargo, no existe un mecanismo autoinmune podría ser incriminado porque la
terapia antiviral detiene la replicación del virus, con lo que con éxito abrogar la
enfermedad. En un gran estudio de cohortes basado en 348 pacientes con PAN
(media (± DE) del seguimiento: 68,3 ± 63,5 meses), 76 (21,8%) recidivaron (63
(28%) no viral PAN frente a 13 (10,6%) HBV-PAN; P <0,001) y 86 (24,7%)
fallecieron (44 (19,6%) no viral PAN frente a 42 (34,1%) HBV-PAN; P = 0,002).
Tratamiento
Durante muchos años, el VHB-PAN fue tratado como no-viral PAN y los pacientes
recibieron corticoides combinados con recambios plasmáticos. Este régimen era a
menudo eficaz en el corto plazo. En una inscripción estudio prospectivo,
aleatorizado 71 pacientes, la adición de ciclofosfamida fue demostrado incluso que
es beneficioso en la prevención de recaídas y mejorar la calidad de la respuesta
terapéutica clínica a largo plazo durante el seguimiento. Sin embargo, la terapia
inmunosupresora exclusivo (corticoides e inmunosupresores) de HBV-PAN recaídas
permitidas y las complicaciones asociadas con la persistencia del virus, como la
hepatitis crónica o cirrosis del hígado, y dio lugar a resultados más pobres que para
los no-viral PAN. El fundamento de la secuencia terapéutica fue: primero, controlar
rápidamente las más graves que amenazan la vida manifestaciones PAN con
corticosteroides iniciales; segunda, PAN controlar y restaurar la reactividad inmune
por plasma de intercambio de eliminación de complejos inmunes; tercero, dar
vidarabina para inhibir la replicación del VHB; y, por último, aumentar el
aclaramiento inmunológica de infectados por VHB los hepatocitos y favor HBeAg-a-
HBeAb seroconversión por la interrupción brusca de los corticosteroides. Varios
estudios prospectivos han demostrado la eficacia de esta estrategia, el uso de
diferentes agentes antivirales como otros más potentes estuvo disponible durante
las últimas décadas. El primer estudio utilizó vidarabina, que indujo una
recuperación clínica completa en 75% de los pacientes, y la seroconversión de
HBeAg a HBeAb en aproximadamente el 50% de ellos, mientras que alrededor del
20% de los pacientes obtuvieron superficie de hepatitis B Ag (HBsAg)-a- HBsAb
seroconversión. Posteriores estudios reclutaron números pequeños de pacientes
reemplazado vidarabina por el interferón-alfa (IFNa). El régimen de tres armado, la
combinación de plasmaféresis, corticosteroides y IFNa, trata con éxito PAN asociada
con el VHB que lleva un promotor precore mutante. Otros enfoques antivirales
similares fueron también eficaces, incluyendo IFNa sola o combinado con
famciclovir o lamivudina. Lamivudina también tuvo éxito como la terapia antiviral
de primera línea para el VHB-PAN.
Relacionada con el VHC vasculitis crioglobulinemicaEl enlace entre el VHC y crioglobulinemica vasculitis fue identificado hace 20
años. VHC no sólo causa la hepatitis sino también manifestaciones extrahepáticas,
por ejemplo, crioglobulinemia. Rara vez los pacientes con crioglobulinemica
desarrollará vasculitis necrosante que afecta a vasos de pequeño tamaño. VHC y
VHB pueden coexistir, y algunos pacientes con PAN también son VHC positivas, a
pesar de que la responsabilidad por el VHC en la vasculitis de mediano calibre

buque sólo se admite en casos anecdóticos o series cortas. Para Cacoub et al. Entre
1614 VHC pacientes positivos, 1% desarrolló vasculitis sistémica. Las características
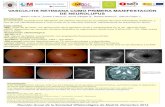
clínicas de vasculitis crioglobulinemica se han publicado (Tabla 1 ).
Tabla 1. Características clínicas y biológicas de pacientes con vasculitis crioglobulinémica
según el tipo de inmunoquímica y hepatitis C virus estado. El autor ha dado su permiso,
pero el editor no ha sido contactado.
Característica VHC VHC +
Monoclonal Mixto
Mixto
Número de pacientes 64 242 165
Edad (años) 65 63 60
Mujeres (%) 56 69 54
Característica clínica
Piel (%) 86 83 76
Purpura (%) 69 75 71
Fenómeno de Raynaud (%) 30 26 -
Necrosis (%) 28 16 1
Úlceras (%) 27 14 4
Livedo (%) 13 2 4
Juntas (%) 28 40 53
La neuropatía periférica (%) 44 52 74
Sistema nervioso central (%)
0 2 9
Riñón (%) 30 35 34
Gastrointestinal (%) 0 5 7
Análisis biológico de un
Crioglobulinas (g / l) 1,55 0,94 1,04
C4 (g / l) 0,09 0,07 0,09
Valores normales: crioglobulinas, <0,05 g / l; fracción C4 del complemento, 0.14-0.40 g / l.
Resultado
Vasculitis Crioglobulinemica se asocia con una mayor morbilidad y mortalidad. Los
factores de pronóstico son la edad> 60 años y afectación renal con insuficiencia
renal que se informa como la principal causa de muerte, seguida de la afectación
hepática, enfermedad cardiovascular, infección y linfoma. Por otra parte, vasculitis
concomitante cryoglobulinaemic e hipogammaglobulinemia se asociaron
independientemente con células B de linfoma no Hodgkin. En particular, las
infecciones graves son la principal causa de mortalidad de los pacientes con
vasculitis crioglobulinemica. Sus muertes se asocian a menudo con la edad> 60
años, la afectación renal, infecciones graves y / o en fase terminal de enfermedad
hepática.
En un estudio reciente se centra en los resultados del paciente y la comparación de
VHC-positivos vs negativos pacientes, el 1 -, 3 -, 5 - y 10-años las tasas de
supervivencia de los pacientes VHC positivos fueron 96%, 86%, 75% y 63 %,
respectivamente.

Tratamiento
Una combinación de medicamentos antivirales, por ejemplo, IFNa pegilado con
ribavirina, es el actual estándar de tratamiento para los pacientes con vasculitis
actividad leve a moderada. Los corticosteroides, solos o combinados con IFNa, no
mejoró la respuesta de manifestaciones vasculitis relacionados con el
VHC. Inmunosupresores estimular la replicación del virus y por lo tanto, pone en
peligro el resultado del paciente y aumenta la mortalidad. Por el contrario, a corto
plazo de corticosteroides y / o intercambios de plasma podría prescribirse
inicialmente para controlar manifestaciones graves y potencialmente mortales, pero
este enfoque terapéutico no es eficaz a largo plazo. El tratamiento debe incluir el
tratamiento antiviral, incluyendo los nuevos inhibidores de proteasa (telaprevir o
boceprevir), para obtener una respuesta virológica sostenida en hasta un 80% de
los pacientes infectados con VHC de genotipo 1.
Rituximab, un Ac monoclonal anti-CD20, se utiliza ampliamente para el tratamiento
de los pacientes con VHC mixto vasculitis ingenuo cryoglobulinaemic, resistentes o
intolerantes a la terapia antiviral. Resultados de los ensayos clínicos indican que la
combinación de rituximab con Peg-IFNa-ribavirina es bien tolerada y más eficaz que
el Peg-IFNa-ribavirina en pacientes VHC positivos con vasculitis
cryoglobulinaemic. Los recientes resultados mostraron que la estrategia terapéutica
no debería incluir un antiviral y demostrado que rituximab fue más eficaz que otros
inmunosupresores. Otros argumentaron que, a pesar de resultados alentadores con
rituximab, la terapia antiviral debe ser prescrita a todos los pacientes con el VHC
relacionado con vasculitis cryoglobulinaemic.
Otras vasculitis con una posible etiología infecciosa
Virus de la inmunodeficiencia humana asociada a vasculitis
Muchos microorganismos se han asociado con la aparición de vasculitis y el virus de
la inmunodeficiencia humana (VIH) es uno de ellos. Asociada al VIH vasculitis puede
afectar a vasos de distintos tamaños e histológicamente se asemejan a arteritis de
células gigantes o vasculitis necrotizante. VIH se ha implicado en la enfermedad de
Kawasaki-como o PAN. Sin embargo, la mayoría de los pacientes infectados con VIH
desarrollan de pequeño tamaño vasculitis de vasos. Los mecanismos patogénicos
subyacentes asociadas con el VIH vasculitis no son claras, la responsabilidad de los
complejos inmunes se ha sospechado, pero nunca demostrado. Varios mecanismos
distintos probablemente coexistir: cuando las células T CD4 son <200 células / ml,
las infecciones oportunistas pueden causar vasculitis, o un exceso de células CD8
podría ser responsable.
Al igual que en todos los pacientes inmunodeprimidos, las infecciones oportunistas
son comunes en las personas con VIH / síndrome de inmunodeficiencia adquirida
(SIDA) y algunos puede manifestarse como vasculitis. Un número de agentes
patógenos se han asociado, ya sea directamente o indirectamente, con vasculitis en
individuos infectados con VIH y que incluyen citomegalovirus, Toxoplasma gondii y

Pneumocystis carinii. Estas infecciones también pueden surgir en pacientes con
otras vasculitis que están inmunodeprimidos. Citomegalovirus vasculitis asociada es
más frecuente en pacientes infectados por VIH que en la población general y
generalmente implica el intestino, pulmones, sistema nervioso central y la piel
durante la etapa avanzada de SIDA.
Arteritis de células gigantes
La etiología de la arteritis de células gigantes es desconocida. Las infecciones son
periódicamente discutido pero no microbio se han detectado hasta Koening et
al. han demostrado recientemente la responsabilidad de un Burkholderia cepa
similar a como la causa de la arteritis de células gigantes. Este descubrimiento, en
caso de ser confirmado por otros estudios, podría ser la primera documentación
convincente de la implicación de una bacteria en el desarrollo de esta arteritis.
Misceláneo
Aunque los patógenos han sido implicados en la etiología de casos anecdóticos
vasculitis, su papel como los agentes causales no ha sido confirmado en series más
extensas de los pacientes.
Las infecciones que complican vasculitisLas infecciones son frecuentes en los pacientes con vasculitis y puede ser grave. A
veces son potencialmente mortales y son una de las principales causas de las
muertes. En un estudio prospectivo de personal, entre los observados 85/278
víctimas mortales, 11 (12,4%) pacientes murieron de infecciones (neumonía
bacteriana cinco y seis con septicemia). En otro estudio sobre las causas de los
primeros vasculitis asociadas a muertes, 13/60 muertes en el primer año después
del diagnóstico fueron atribuidos a las infecciones.
Tratamiento vasculitis comprende esteroides, agentes citotóxicos y más
recientemente, anti-tumorales bioterapias factor de necrosis (TNF), como el
infliximab o rituximab.
"Corticosteroides", son ampliamente utilizados, obligatorios para la mayoría de los
pacientes, y siguen siendo el primer medicamento recetado. Su principal ventaja es
su capacidad de obtener rápidamente la eficacia clínica. Altas dosis de esteroides
de impulsos son a menudo administradas a pacientes con la enfermedad más
grave. Los beneficios de los esteroides han sido ampliamente documentados y sus
efectos secundarios son también bien conocidos. Es probable que algunos pacientes
que inicialmente recibieron pulsos de metilprednisolona fueran tratados de
nuevo. El riesgo de infección inducida por esteroides pulso no es despreciable, a
pesar de que no ha sido evaluada como un factor independiente de la infección. Los
efectos secundarios menos infecciosos observados ahora reflejan principalmente la
consecuencia de reducir al mínimo la dosis de esteroides diariamente. En Francia,
donde los corticosteroides se han prescrito a dosis altas durante décadas, nuestras
pruebas anteriores y en curso utilizar dosis más bajas, cerca de lo que ahora se
recomienda en Europa. La duración del tratamiento varía según el país y su impacto

en las tasas de recaída y de efectos secundarios no ha sido suficientemente
explorado. En los EE.UU, la interrupción de los esteroides por mes 6 fue un punto
final de un estudio comparativo de rituximab a la ciclofosfamida. Por el contrario, en
la mayoría de los países de Europa y especialmente en Francia, los pacientes
continúan recibiendo una dosis media de 5 mg día -1 durante al menos 12-18 meses
después de haber entrado en remisión. Aunque el uso de corticosteroides
prolongado podría prevenir recaídas, puede ser responsable de los eventos
adversos, tales como cataratas, diabetes, hipertensión, obesidad y / o infección.
Los agentes citotóxicos
Estos medicamentos están indicados para GPA y las formas graves de la MPA y
EGPA, de acuerdo con la puntuación de cinco factores. Sus toxicidades son bien
conocidos, especialmente los de ciclofosfamida, cuyo impacto sobre la fertilidad o
riesgo aumentado de cáncer que no se aborda en la presente memoria. Pertinente,
la dosis total de ciclofosfamida también se puede bajar para limitar la gravedad y el
número de efectos secundarios.
Las infecciones son las complicaciones más importantes y una de las principales
causas de muertes de pacientes con vasculitis. La mayoría de los autores han
informado de efectos secundarios infecciosos: bacteriana, viral o
fúngica y P. jiroveci neumonía ha descrito con frecuencia, especialmente en
pacientes GPA, pero la profilaxis sistemática, por lo general con diaria con
cotrimoxazol (400/80 mg), ha contenía estos eventos adversos. Esta profilaxis debe
llevarse a cabo durante varias semanas después de parar o terapia biológica
inmunodepresores y se mantuvo hasta la reconstitución inmune se obtiene. La
tuberculosis no es rara y la profilaxis se prescribe a menudo. De hecho, algunos
autores han considerado la tuberculosis un factor susceptible de inducir anticuerpos
citoplasma de neutrófilos (ANCA)-vasculitis asociadas, pero esta hipótesis aún no se
ha confirmado y la tuberculosis es más frecuentemente la consecuencia de su
tratamiento de su causa.
A pesar de la profilaxis, las infecciones siguen siendo frecuentes ya veces fatal. Por
lo general ocurren temprano en el curso de vasculitis, pero a finales de aparición
infecciones han sido observadas. Los médicos y los pacientes son conscientes de
los cánceres. Hoffman et al. informó de un mayor riesgo de desarrollar tumores
malignos en los pacientes que toman ciclofosfamida oral. Muchas publicaciones
confirmado este efecto secundario importante, que es principalmente, pero no
exclusivamente, asociado con la ingesta oral. La dosis total acumulada y vía de
administración son los principales factores que propician el cáncer de vejiga,
pérdida de la fertilidad y las infecciones. Beneficio de ciclofosfamida se debe
equilibrar con sus riesgos, sabiendo que algunos efectos secundarios, tales como
malignidades, a veces se producen décadas después de la prescripción inicial.
Los fármacos citotóxicos se han propuesto también como una estrategia ahorrador
de esteroides, pero la eficacia de estos regímenes terapéuticos todavía no han sido
probados. Sin embargo, si su eficacia se ha demostrado, que podría tener un
impacto mediante la limitación de esteroides eventos adversos. El estudio en curso
sobre uso de esteroides en el síndrome de Churg-Strauss y la poliarteritis nodosa
(CHUSPAN) tiene como objetivo responder a esa pregunta.

Las infecciones por hongos, como la candidiasis, aspergilosis o aunque no muy
frecuentes, siguen siendo una preocupación para los médicos. Para los pacientes
con GPA nódulo pulmonar pasado un persistente, el riesgo de desarrollar
aspergilosis debe ser considerado. La candidiasis se solicita de manera sistemática
en los pacientes con fiebre crónica. Por lo general, estas complicaciones infecciosas
se producen en pacientes inmunocomprometidos con neutropenia crónica
(generalmente Candida infección). Debido a estas complicaciones no se observan
en la mayoría de los pacientes, la profilaxis sistemática no se recomienda. Sin
embargo, se debe prescribir a los pacientes en riesgo de desarrollar infecciones por
hongos, por ejemplo, un paciente con una "reciente" infección por hongos antes
que ahora requiere la reintroducción de inmunosupresores para el tratamiento de
una bengala.
Prevención de los efectos secundarios infecciosos es un objetivo importante para
los clínicos. Uno de los mejores enfoques es ciertamente para disminuir la dosis de
cada fármaco y acortar la duración del tratamiento. La dosis de ciclofosfamida se
redujo cuando ciclofosfamida pulso sustituye la ingesta oral. Los resultados de
varios ensayos prospectivos demostraron que los pulsos son tan eficaces como
tratamiento oral a la obtención de remisión y que los efectos secundarios menos
infecciosos ocurrieron cuando los pulsos se prescribieron. Ahora, ciclofosfamida oral
sólo se da sólo para 3-6 meses, con lo que también disminuye el riesgo de
infección.
Las infecciones también se producen en pacientes en terapia de
mantenimiento. Debido a la inmunosupresión no se detiene cuando el tratamiento
de inducción se conecta a la terapia de mantenimiento, las infecciones pueden
producirse errores, generalmente neumonía, bronquitis y / o herpes zoster. Entre
25/113 infecciones de los pacientes del ACP en desarrollo, 19 tenían
bronconeumonía y / o 9 herpes zoster. La mitad de las infecciones ocurrieron dentro
de los 3 años siguientes al diagnóstico.
Una de las medidas más eficaces para prevenir las infecciones es la vacunación. Se
recomienda que los pacientes con vasculitis vacunarse cada año contra la influenza
y cada 5 años contra el neumococo. Las inmunizaciones se deben hacer tan pronto
como sea posible después del diagnóstico para evitar la ineficacia debido a una
menor producción Ab como consecuencia del tratamiento inducida por deficiencia
inmune.
Bioterapias
Bioterapias Varios han sido o son de uso común para el tratamiento de las vasculitis
sistémicas necrotizante. Tres de ellos, el intercambio de plasma, anti-TNF y las
inmunoglobulinas intravenosas (IgIV'S), son complemento de los tratamientos. El
cuarto, rituximab, puede ser una alternativa a la ciclofosfamida y es probablemente

el cuyos efectos secundarios y el riesgo- beneficio debe ser evaluado en mayor
profundidad.
Intercambios de plasma se proponen para insuficiencia renal aguda (creatininemia>
500 mol l ), como se demuestra por el ensayo MEPEX y la hemorragia alveolar
severa, como en el síndrome de Goodpasture. Cuando venosos de acceso requiere
un catéter central, el riesgo de septicemia es alto y puede orientar las decisiones
terapéuticas hacia esteroides pulso, a pesar de que se ha demostrado que los
intercambios de plasma mejorar la función renal mejor que el pulso de
metilprednisolona.
IgIV, otro tratamiento complementario administrado mensualmente, de manera
efectiva el tratamiento de las erupciones refractarias a los tratamientos
convencionales, pero su eficacia es transitoria. IgIV están contraindicados en
pacientes con aclaramiento de creatinina <30 ml min. Su principal ventaja es el
mantenimiento de las defensas inmunitarias pero la suplementación IgIV también
previene las infecciones debido al déficit de células B inducida por esteroides
combinados y agentes citotóxicos.
Fármacos anti-TNF, infliximab o etanercept sobre todo, se han propuesto como un
tratamiento complementario que se puede dar a los pacientes cuya enfermedad no
responde a los tratamientos convencionales. Beneficio Infliximab es contrarrestada
por su riesgo de infección. En nuestra experiencia, no se produjeron infecciones
graves, pero no puede excluirse. Debido a que la indicación de la eficacia y de anti-
TNF no son suficientes para incitar a los ensayos prospectivos, parece razonable
prescribir infliximab sólo a pacientes seleccionados y el equilibrio entre riesgo y
beneficio vasculitis infecciosa debe ser sopesado cuidadosamente.
Rituximab es sin duda el nuevo medicamento más prometedor para el tratamiento
de las vasculitis asociadas a ANCA. En general, se prescribe como terapia de
inducción a la remisión y podría convertirse en el tratamiento estándar de estas
vasculitis. En nuestro estudio que comparó a la azatioprina rituximab como terapia
de mantenimiento, menos recaídas se produjeron bajo infusión de rituximab cada
semestre de cada día azatioprina. La mayoría de los pacientes toleran bien
rituximab pero el riesgo de infecciones no debe descuidarse.
En estudios prospectivos, grado> 3 las tasas de infección son las mismas para el
rituximab y ciclofosfamida brazos (7% en cada grupo). En un estudio retrospectivo
de 65 pacientes, 16 infecciones graves en una mediana de 8 meses después de
comenzar rituximab. Cuando los agentes citotóxicos se combinaron con rituximab,
el riesgo de incrementar la tasa de infección fue alta : 12/33 (36%) tratados con
rituximab pacientes y 3/11 (27%) dado ciclofosfamida y rituximab. Nuestra hipótesis
es que el riesgo de infección incurrido por tratamientos que combinan podría ser
limitada mediante el uso de dosis más bajas de cada medicamento. Los efectos
secundarios menores fueron observados pero a largo plazo de seguimiento es
necesaria para evaluar si este régimen se asocia a largo plazo de los eventos
adversos, especialmente infecciones. Los niveles bajos de inmunoglobulina se
observa comúnmente durante la administración de rituximab prolongado pero su
influencia sobre la tasa de infección no se ha establecido claramente. Algunos
pacientes se vuelven neutropénica (a veces tarde), lo que también favorece las
infecciones.

La profilaxis es también de gran importancia para los pacientes tratados con
fármacos biológicos. Para los pacientes que reciben anti-TNF para la artritis
reumatoide, las guías publicadas recomiendan búsqueda sistemática de
tuberculosis antes del inicio del tratamiento. Las mismas recomendaciones se
pueden aplicar a los pacientes con vasculitis sistémica. Cuando rituximab se
prescribe, P. jiroveci profilaxis es obligatorio porque esta infección se ha
informado. Leucoencefalopatía multifocal, una infección debido a la poliomavirus JC,
se ha descrito en el rituximab tratado con linfoma y el lupus eritematoso pacientes
pero no en vasculitis. Pertinentemente, este efecto secundario es la consecuencia
del grado de inmunodepresión y no el propio fármaco. Esa complicación se ha
descrito también en pacientes con prescripción de ciclofosfamida. Por lo tanto, hay
que destacar que el grado de inmunosupresión es el factor principal que explica las
infecciones y varios agentes pueden facilitar el acontecimiento adverso mismo. A
pesar de la disminución progresiva de los niveles de inmunoglobulina, la profilaxis
sistemática con mensual subcutánea o IgIV no se recomienda. Se recomienda
encarecidamente que los lineamientos establecidos para el tratamiento de las
inmunodeficiencias primarias o secundarias seguir.
El seguimiento a largo plazo de los pacientes que recibieron rituximab será de gran
importancia para determinar si se repiten los ciclos de mantenimiento pueden
afectar a las infecciones tardías. La vacunación es también una preocupación
importante para los pacientes tratados con rituximab. Rituximab induce una
profunda depleción de células B, lo que diezmó la producción de Ab y explicar los
niveles de inmunoglobulinas disminuido progresivamente. Notablemente, los
resultados de un estudio prospectivo mostró que los pacientes desarrolló muy bajos
específicos (por ejemplo, la gripe y el neumococo) Ab títulos. Por esta razón, los
médicos deberían pensar en vacunar a los pacientes (principalmente contra el
neumococo o la gripe) tan pronto como vasculitis se diagnostica, porque es pobre
eficacia de la vacunación una vez que han comenzado a rituximab. Herpes zoster
vacunación sería muy útil, pero la vacuna no está disponible en todos los
países. Una vacuna atenuada de virus está disponible en los EE.UU., pero está
contraindicado en pacientes inmunocomprometidos. Por lo tanto, no puede ser
ofrecido a la mayoría de nuestros pacientes de vasculitis. Una vacuna inactivada
estará disponible en breve y se debe dar a todos los pacientes con vasculitis,
especialmente en ancianos.
Las infecciones en los contextos específicos
Las infecciones ocurren con mayor frecuencia en pacientes de edad avanzada, con
pérdida de peso y mal estado general, y aquellos tratados durante varios meses con
perfiles biológicos de inmunosupresión severa. Estos pacientes, considerados en
mayor riesgo de infecciones, se debe seguir de cerca su estado inmunológico y
supervisado periódicamente. Se recomiendan los siguientes análisis: electroforesis
de proteínas séricas para medir la albúmina y globulinas gamma y CD19 en los
pacientes tratados con rituximab, y CD3-, CD4-y CD8 de células en los pacientes

que recibieron esteroides y agentes citotóxicos ciclofosfamida o de otro tipo,
cuando son los niveles de linfocitos periféricos <1000 mm. Cuando circulan células
CD4 son <300 mm, se recomienda la profilaxis con cotrimoxazol.
ConclusiónVasculitis resultados han mejorado en los últimos años por varios motivos:
optimización de las estrategias terapéuticas basadas en la combinación de
tratamientos y descenso de las dosis totales de los fármacos más potentes. Cuidado
general del paciente y la profilaxis contra las infecciones también juegan un papel
importante en la reducción del número y gravedad de los eventos observados
durante el seguimiento. En la actualidad, la supervivencia de los pacientes con
vasculitis supera el 80% a los 5 años y las muertes se atribuyen a la actividad de la
vasculitis y / o efectos secundarios infecciosos o aterosclerosis tarde. Profilaxis de
las infecciones está ahora codificado ( Tabla 2 ) y su claro beneficio en la
supervivencia es evidente. El futuro estará marcado por las mejoras terapéuticas,
basadas en una mejor clasificación de las vasculitis y la descripción de nuevos
fenotipos de la enfermedad , lo que podría dar lugar a tratamientos adaptados y
resultados predecibles. Debido a que los microorganismos han sido implicados en la
patogenia de la vasculitis, se necesita más investigación para establecer su
responsabilidad como etiologías enfermedades. Los estudios genéticos también es
probable que ayudar a clasificar mejor las enfermedades y tratamientos adaptados
a elegir subconjuntos vasculitis definidos por sus hallazgos. En la actualidad, ese
enfoque puede considerarse como un sueño, pero los avances en la comprensión de
las vasculitis es la verdadera garantía para el manejo óptimo del paciente.
Indicaciones prácticas
1.
Algunos vasculitis son la consecuencia de infecciones. Los microorganismos,
especialmente virus, se debe buscar en pacientes con vasculitis, así como
otras causas.
2.
VHC crioglobulinemica vasculitis es la más frecuente asociada con el virus
vasculitis.
3.
Tratamiento de un virus asociado a vasculitis debe comprender un
tratamiento antiviral específica y no sólo inmunosupresores o bioterapias.

4.
Los esteroides, agentes citotóxicos y la mayoría de bioterapias favorecer la
aparición de eventos adversos infecciosos. Las infecciones son una de las
primeras causas de muertes.
5.
Minimización de tratamiento es capaz de reducir la aparición de infecciones.
6.
Profilaxis de las infecciones es obligatoria en pacientes que reciben
inmunosupresores o bioterapias. P. jiroveci neumonía es impedido por el
cotrimoxazol. Tratamiento antituberculoso debe prescribirse en pacientes en
riesgo. Las medidas profilácticas otros se discuten en cada paciente,
teniendo en cuenta el riesgo de aparición de infecciones.
7.
Rituximab es un fármaco eficaz para tratar vasculitis asociadas a ANCA y
vasculitis cryoglobulinaemic pero también puede favorecer la aparición de
infecciones. Profilaxis de P.jiroveci neumonía que se necesita. Gamma
globulina nivel tiene que ser controlada, pero la profilaxis de las infecciones
no es obligatoria y debe ser propuesto sólo en pacientes que presentan
infecciones.
8.
En los pacientes que son portadores del VHB (aún no activo) de forma
concomitante con vasculitis, el tratamiento antiviral es obligatorio para
prevenir la hepatitis.
9.
En la replicación del VHC virus portadores deben ser monitoreados.
10.
La vacunación se recomienda en pacientes que presentan vasculitis. Se debe
administrar en el momento del diagnóstico, porque su eficacia es baja en los
pacientes que ya han recibido inmunosupresores o rituximab.
Programa de investigación
1.
Fomentar la investigación sobre los microorganismos que podrían estar
implicados en la patogenia de la vasculitis (factores desencadenantes o
causas de vasculitis).
2.
Establecer nuevas estrategias terapéuticas para mejorar la relación beneficio
/ riesgo y determinar el régimen curativo óptimo que también contiene los
eventos adversos asociados con la terapia prolongada.
Tabla 2. Recomendaciones para la profilaxis contra las infecciones y vacunas para los
pacientes con vasculitis.

Intervención profiláctica
Recomendación
Patógeno específico
Antibióticos
Tuberculosis Para todos los pacientes con una historia de la tuberculosis, la prueba de Mantoux> 10 mm o positivo interferón-γ ensayo. La profilaxis es un régimen de 3 meses combinación con isoniazida y rifampicina.
Pneumocystis jiroveci
Diaria con cotrimoxazol (400 mg sulfamethoxazole/80 mg de trimetoprim). En el caso de alergia a las sulfamidas, reemplace con aerosol de pentamidina mensual o atovacuona cotidiana. Para los tratados con metotrexato pacientes, la profilaxis con cotrimoxazol está contraindicado (riesgo de citopenia a pesar de la suplementación con ácido fólico).
La terapia antifúngica
La profilaxis no se recomienda sistemáticamente, a excepción de contextos específicos
Aspergilosis Voriconazol: 200-400 mg / día.
Candidiasis Fluconazol: 200-400 mg / día o caspofungina: 50-70 mg / día.
El tratamiento antiviral
Herpes zoster Daily valaciclovir para los pacientes con herpes zóster recurrente. No profilaxis sistemática se recomienda para los pacientes sin infección previa por herpes zóster.
Vacunación
Lucha contra neumonía neumocócica
Inmunización sistemática en el diagnóstico vasculitis, de acuerdo con las directrices francesas: 7-valente vacuna neumocócica conjugada entonces, 2 meses más tarde, el 23-valencia vacuna polisacárida neumocócica. La vacunación es eficaz durante 5 años.
Influenza Sistemática cada año.
El tétanos, la poliomielitis, la difteria
Puede ser propuesto, pero no son obligatorias.
Herpes zoster -Virus atenuado de la vacuna: se recomienda antes de comenzar inmunosupresores, pero contraindicado para pacientes que reciben esteroides, agentes citotóxicos o terapia biológica.
La fiebre amarilla Contraindicado en pacientes que reciben esteroides, agentes citotóxicos o terapia biológica. (Puede ser propuesto para los pacientes que toman prednisona <5 mg / día).
Hepatitis B Cuando la infección por VHB es concomitante, la terapia antiviral sistemática se recomienda (tenofovir, entecavir ...) para los pacientes que deben tomar los esteroides y / o inmunosupresores.
Hepatitis C Cuando la infección por el VHC es concomitante, la terapia antiviral sistemática no se recomienda para pacientes que deben tomar los esteroides y / o inmunosupresores, pero la replicación del virus se debe medir antes de tomar esa decisión.
La infección por VIH
Todos los pacientes VIH-positivos deben ser tratados.
Las enfermedades cardiovasculares debido a la aterosclerosis acelerada en vasculitis sistémicas
Los pacientes con diferentes formas de vasculitis sistémica experimentar
morbilidad a largo plazo y la mortalidad causadas por las enfermedades
cardiovasculares debido a la aterosclerosis prematura.
Informes epidemiológicos de los pacientes con ACG sugieren que a largo plazo la
mortalidad de esta enfermedad no es más elevada que en la población general de
la misma edad. El riesgo de un accidente cerebrovascular, sin embargo, en
particular en el territorio vertebrobasilar, se incrementa. Además, la aparición de la
enfermedad de aneurisma aórtico y la disección aórtica también está claramente

aumentada en GCA. La mortalidad debida a enfermedad isquémica del corazón, sin
embargo, no se incrementa.
En Takayasu arteritis aterosclerosis acelerada ha sido claramente documentada
clínica y en los informes de la autopsia. Las placas ateroscleróticas en la arteria
carótida pueden estar presentes en las arterias carótidas, especialmente en
pacientes con una historia documentada de arteritis comprometan la arteria
carótida.
Es motivo de controversia si la enfermedad Kawaski se asocia con aterosclerosis
acelerada. Los adultos jóvenes con antecedentes de enfermedad de Kawasaki
puede tener reactividad anormal de la arteria braquial, el aumento de los valores de
IMT carótida y el aumento de la rigidez arterial. En los exámenes de autopsia de
pacientes con KD, sin embargo, no hay lesiones ateroscleróticas significativas se
detectan y carótida mediciones IMT resultaron ser claramente diferente de la de los
adultos jóvenes con hipercolesterolemia familiar, lo que sugiere que el proceso de
remodelación en KD es diferente de la aterosclerosis.
En vasculitis asociada a ANCA (AAV), un aumento de la mortalidad como
consecuencia de la enfermedad cardiovascular está bien documentado. En estos
pacientes el riesgo relativo de enfermedad coronaria del corazón es de dos a cuatro
veces la de los sujetos de control. Además, un riesgo relativo similar se ha
encontrado para el accidente cerebrovascular.
La diabetes, la hipertensión, la dislipemia, la obesidad abdominal (síndrome
metabólico), insuficiencia renal, proteinuria persistente y aumento de la producción
de la proteína C reactiva son factores comunes de riesgo para la aterosclerosis
prematura en pacientes con vascuilitis sistémica. Además, el colesterol y sus
modificaciones desempeñan un papel fundamental en la patogénesis de
aterosclerosis acelerada en vasculitis.
La terapia (preventiva) para la aterosclerosis acelerada en las vasculitis sistémicas
se basa en un enfoque agresivo contra la inflamación y contra los factores de riesgo
de aterosclerosis prematura, como el tabaquismo, la inactividad, la obesidad y la
dieta poco saludable. Además, los pacientes deben ser tratados con angiotensina-
inhibidores de la enzima convertidora y / o receptores de la angiotensina-1
bloqueantes para la hipertensión y las estatinas para la dislipidemia. Por último, el
ácido acetilsalicílico dosis baja se debe prescribir en pacientes con vasculitis de
vasos grandes, es decir, tanto en ACG y TA, que no tienen contraindicaciones para
la ASA.
Palabras clave Vasculitis ;
La aterosclerosis ;
La arteritis de Takayasu ;
La enfermedad de Kawasaki ;
ANCA;
Myeloperoxidas ;

Proteinasa 3 ;
El ácido acetilsalicílico ;
Las estatinas
IntroducciónLa aterosclerosis es responsable de la enfermedad cardiovascular es la principal
causa de muerte en los países desarrollados (Organización Mundial de la Salud
Sistema de Información Estadística). Las lesiones ateroscleróticas puede estar
presente durante toda la vida de una persona. Las primeras lesiones en la
aterosclerosis, la estría grasa llamada, se pueden encontrar en los niños. La
progresión de la estría grasa conduce a una lesión avanzada complicada más tarde
en la vida. Para una condición isquémica aguda a ocurrir, ruptura de la placa o
erosiones endoteliales deben desarrollar resultando en la formación de trombos en
la superficie de una placa aterosclerótica.
La aterosclerosis es una enfermedad inflamatoria crónica de la íntima
arterial. Aterosclerosis prematura y acelerada, con mayor morbilidad y mortalidad
cardiovascular, se produce en el curso de las enfermedades inflamatorias
sistémicas tales como la artritis reumatoide (AR), lupus eritematoso sistémico (LES)
y vasculitis.
En la fase inicial del proceso aterosclerótico, lipoproteínas son retenidos y
modificada en la pared del vaso, lo que resulta en una respuesta inflamatoria en las
células circundantes. Como parte de esta respuesta inicial vascular, arterial células
endoteliales (ECs) moléculas de adhesión de leucocitos expresan. La expresión de
estas moléculas se incrementa en la mayoría de los pacientes con vasculitis
sistémica. Por otra parte, los autoanticuerpos, como anticuerpos anti-cardiolipina,
anticuerpos anti-EC y anticuerpos frente al citoplasma (ANCA) también puede
activar ECs como se ha demostrado in vitro. Las quimioquinas guían reclutamiento
de células inmunes que entran en la pared del vaso en los sitios donde las
moléculas de adhesión se expresan de leucocitos. Es importante destacar que los
niveles elevados de muchas quimiocinas que son importantes para la aterogénesis
puede ser detectada en pacientes con vasculitis sistémica. Probablemente, la célula
más importante reclutada durante la aterogénesis es el monocito que se diferencia
en una macrófagos después de salir de la circulación. Estos macrófagos tomar los
lípidos y la forma lípidos cargados de células espumosas en la íntima
vascular. Siguiente a los monocitos, neutrófilos penetran en la pared vascular en la
aterosclerosis. Estas células son pro-aterogénico. Es importante destacar que, la
mieloperoxidasa (MPO), una enzima a partir de neutrófilos, se ha implicado en la
patogénesis de la aterosclerosis. Hay evidencia sustancial de que los oxidantes
generados por MPO tienen un papel clave en la modificación de las lipoproteínas de
baja-(LDL) y de alta densidad (HDL) partículas.

La figura. 1. Papel de la mieloperoxidasa (MPO) catalizado vías en la generación de
lipoproteínas aterogénicas de baja densidad (LDL) y lipoproteínas de disfuncional alta
densidad (HDL) partículas. Dentro de la placa aterosclerótica humana LDL es enriquecido
con productos de la cloración debido a la actividad enzimática de la MPO. También
derivados de óxido nítrico-oxidantes se puede detectar en la placa. MPO generada por
especies reactivas de nitrógeno facilita la peroxidación de lípidos y la nitración de
proteínas LDL y convierte en una forma de alta absorción que es absorbido por el receptor
scavenger macrófago CD36. También, catalizada por MPO carbamilada LDL es tomado por
receptor scavenger SRA-1. Además, HDL aislado a partir de placas contiene MPO y sus
productos oxidantes. El grado de HDL modificada se correlaciona con una alteración de
eflujo de colesterol de los macrófagos. Así, MPO también induce discapacidad actividades
funcionales de la HDL. Reproducido con el permiso de Nicholls y Hazen (10).
El sistema inmune adaptativo también está implicado en la fisiopatología de la
aterosclerosis acelerada. La captación, procesamiento y presentación de antígenos
por las células dendríticas y otras células presentadoras de antígeno en la íntima y
la adventicia conduce a la activación de la respuesta inmune adaptativa. Células
vasculares dendríticas no sólo tienen un papel importante en el desarrollo de las
enfermedades autoinmunes sistémicas, pero también juegan un papel en la
progresión de la aterosclerosis. Los antígenos tales como la LDL modificada (mLDL),
proteínas de choque térmico y beta2 glicoproteína-1 preferentemente pueden
estimular las células Th1 que predominan durante el proceso de aterosclerosis. De
especial importancia son CD4 + CD28 - células T. Expansión monoclonal de estas
células T se produce en placas rotas en pacientes con infarto de miocardio. Este
subconjunto de células T también está implicado en las enfermedades autoinmunes

sistémicas tales como vasculitis sistémica. Las anormalidades de Treg y las células
pro-inflamatorias Th17 son importantes en las vasculitis sistémicas también se han
demostrado tener un papel en la aterogénesis. Por último, los anticuerpos contra
β2-glicoproteína 1, mLDL y proteínas de choque térmico puede ser importante en la
aceleración de la aterosclerosis en las vasculitis sistémicas.
La diabetes, la hipertensión, la dislipidemia, la obesidad abdominal (síndrome
metabólico), insuficiencia renal, proteinuria persistente y aumento de la producción
de la proteína C reactiva son más comunes en los pacientes con vasculitis sistémica
que en los controles sanos. El objetivo de esta revisión es examinar la asociación
entre la prevalencia y la etiología de las enfermedades cardiovasculares y la
vasculitis sistémica.
Aterosclerosis acelerada en vasculitisLas vasculitis son enfermedades caracterizadas por inflamación de los vasos
sanguíneos. Sus manifestaciones clínicas dependen de la localización y el tamaño
de los vasos involucrados, así como de la naturaleza del proceso inflamatorio. La
vasculitis puede ser secundaria a otras condiciones o constituir una primaria, en la
mayoría de los casos, el trastorno autoinmune. Vasculitis secundarias puede estar
asociada con enfermedades infecciosas, enfermedades del tejido conectivo y / o
con ciertos fármacos. Vasculitis primarias son enfermedades sistémicas con
expresión clínica variable ( Tabla 1 ) y se tratarán.
Tabla 1. Vasculitis primarias.
Vasculitis de vasos de gran Células gigantes (temporal) arteritis
Arteritis de Takayasu
De tamaño mediano vasculitis
La poliarteritis nodosa
La enfermedad de Kawasaki
Vasculitis de pequeño vaso Vasculitis asociadas a ANCA
-Granulomatosis con poliangeítis
-Eosinofílica con granulomatosis poliangeítis
-Poliangeítis microscópico
Vasculitis por inmunocomplejos
-

IgA vasculitis
-Vasculitis crioglobulinémica
-Hipocomplementémica vasculitis urticarial
-Lucha contra la enfermedad de membrana basal glomerular
En los "grandes vasos vasculitis", el proceso de vasculitis se limita a la aorta y sus
ramas principales. La forma más común, especialmente en la población blanca, es
la arteritis de células gigantes (ACG).Histopatológicamente, la invasión de la pared
del vaso con macrófagos, linfocitos y células plasmáticas que se ve. Además, las
células gigantes están presentes en las lesiones. Clínicamente, la enfermedad se
presenta frecuentemente con dolor de cabeza, sensibilidad en el cuero cabelludo,
claudicación de la mandíbula y / o la lengua, pérdida de la visión y la polimialgia
reumática. Los síntomas sistémicos, tales como fatiga, malestar general y fiebre
muy elevada velocidad de sedimentación globular (VSG) son casi invariablemente
presentes. La enfermedad se presenta generalmente en la edad avanzada, mayores
de 50 años, casi exclusivamente en los blancos.
La arteritis de Takayasu (AT) es otra forma de vasculitis de grandes vasos. Afecta a
la aorta y sus ramas braquiocefálicas pero también puede afectar a las arterias
pulmonares, otras arterias viscerales y arterias de las extremidades inferiores. Las
lesiones se caracterizan por GCA granulomatosa con infiltrados de linfocitos, células
plasmáticas, eosinófilos, histiocitos y células de Langerhans. Como resultado de la
inflamación activa, estrechamiento y dilatación segmentaria con formación de
aneurismas pueden ocurrir. En el momento de la inflamación activa, síntomas
sistémicos se presente acompañado de un aumento de la respuesta de fase
aguda. Más tarde, los síntomas que se producen están relacionados con la
localización y el grado de obstrucción de los vasos involucrados y pueden incluir la
claudicación de las extremidades superiores e inferiores, síntomas cerebrales,
enfermedad intestinal isquémica, hipertensión vascular renal, insuficiencia aórtica y
otros. La enfermedad se presenta en edades más jóvenes, en particular las mujeres
de entre 15 y 45 años de edad y es más frecuente en orientales, africanos y latino-
americanos.
GCA y TA generalmente requieren terapia con esteroides durante más de 1 año, a
menudo acompañado por otros inmunosupresores tales como metotrexato (MTX), la
azatioprina, el factor de necrosis tocilizumab y / o anti-tumor-(anti-TNF).
Informes epidemiológicos de los pacientes con ACG sugieren que a largo plazo la
mortalidad de esta enfermedad no se compara con el aumento de la población
general de la misma edad. El riesgo de un accidente cerebrovascular, en el
territorio vertebrobasilar, en particular, se incrementa. Esta complicación, sin
embargo, se produce principalmente en el momento del diagnóstico antes de iniciar
el tratamiento. Además, la aparición de la enfermedad de aneurisma aórtico y la
disección aórtica también está claramente aumentada en esta enfermedad. Esta
última complicación, sin embargo, es observada en particular a largo plazo durante

el seguimiento. La mortalidad debida a enfermedad isquémica del corazón, sin
embargo, no se incrementa. La disfunción endotelial se produce en los pacientes
con enfermedad activa, pero normaliza durante la terapia con esteroides. De hecho,
se ha sugerido que la terapia con corticosteroides en estos pacientes puede ser
anti-aterogénica y no pro-aterogénico. González-Juanatey et al. demostró que la
arteria carótida íntima espesor media (GIM) fue menor en los pacientes con ACG
que en los controles pareados por edad. Además, como se espera en individuos
ancianos no seleccionados, placas carotídeas se observan comúnmente en los
pacientes y controles GCA.
En TA, la aterosclerosis acelerada ha sido claramente documentada.
En los informes de autopsias en pacientes jóvenes de asistencia técnica, los
cambios ateroscleróticos están bien documentados. Seyahi et al. realizó ecografía
en 30 pacientes mujeres con TA. Las placas ateroscleróticas en la arteria carótida
estuvieron presentes en el 27% de los pacientes y sólo en el 2% de la misma edad,
el sexo, con ajuste los controles. Las placas en las arterias carótidas se presente
sólo en los pacientes con arteritis documentado que implican la arteria carótida. En
comparación con los pacientes con TA sin placas ateroscleróticas, los pacientes con
placas de ateroma fueron consistentemente mayores y tenían niveles más altos de
colesterol total. La media de IMT de las arterias carótidas fue también
significativamente mayor en comparación con los controles. La rigidez arterial es
también más prominente en las arterias carótidas y la aorta, las zonas
predominantemente afectados por TA, en lugar de las arterias periféricas femorales
que son sólo infrecuentemente afectadas por la enfermedad. Carrera en TA se
produce en el 10-20% de los casos. Tanto compromiso hemodinámico en estenosis
de la arteria grande y mecanismos tromboembólicos juegan un papel fisiopatológico
en el desarrollo de esta complicación. Además, la enfermedad arterial coronaria
sintomática ocurre en el 10-30% de los pacientes con TA.
Vasculitis que implican predominantemente buques de tamaño medio son la
enfermedad de Kawasaki (KD) y la poliarteritis nodosa (PAN). KD es una forma de
vasculitis sistémica que afecta principalmente a lactantes y niños menores de 5
años de edad. Hay un claro sesgo étnico hacia los niños orientales o
afrocaribeño. Los síntomas principales son fiebre persistente, enrojecimiento de las
palmas y las plantas de los pies, linfadenopatía cervical, exantema polimorfo y la
inyección de la conjuntiva, labios, lengua, oral y / o mucosa faríngea. Alrededor de
un tercio de los pacientes sufren de complicaciones cardiovasculares, tales como la
dilatación de la arteria coronaria, pericarditis y / o insuficiencia cardiaca. Los
pacientes son tratados con dosis bajas de aspirina en combinación con altas dosis
de gammaglobulina intravenosa. En los pacientes que no responden al tratamiento
con gamma globulina, altas dosis de esteroides y / o la terapia anti-TNF se aconseja.
Es polémico si KD se asocia con aterosclerosis acelerada. Los adultos jóvenes con
antecedentes de KD pueden tener reactividad anormal de la arteria braquial ,
aunque esto no pudo ser confirmado en otros estudios. Por otra parte, la rigidez y la
carótida IMT arterial en adolescentes con antecedentes de KD se incrementa en
comparación con el sexo y la edad, con ajuste los controles sanos. A partir de estos
estudios, hemos concluido previamente que los pacientes con KD podrían estar
predispuestos a la aterosclerosis acelerada. Más recientemente, sin embargo, los

exámenes de autopsia de pacientes con KD no revelaron importantes lesiones
ateroscleróticas, mientras que las mediciones de IMT carótida resultaron ser
claramente diferente de la de los adultos jóvenes con hipercolesterolemia familiar,
lo que sugiere que el proceso de remodelación en KD es diferente de la
aterosclerosis.
Otra forma de vasculitis de vasos de tamaño mediano es PAN clásica. Según la
definición de Chapel Hill, el PAN es una forma ANCA negativo de vasculitis limitada
a arterias de tamaño medio sin la participación de pequeñas y medianas
embarcaciones. Aplicando esta definición, el PAN es ahora una enfermedad
extremadamente rara. La enfermedad se asocia principalmente con las infecciones,
como la hepatitis B, virus de la inmunodeficiencia humana (VIH) y / o infección
estreptocócica. No serie de casos han sido reportados con respecto al desarrollo de
aterosclerosis acelerada en PAN como se define de acuerdo con las definiciones de
Chapel Hill.
Por último, dentro del espectro de vasculitis 'vasos pequeños vasculitis' ocurrir. Los
pacientes con vasculitis de vasos pequeños pueden ser clasificados de acuerdo a la
presencia o ausencia de ANCA. Los pacientes con vasculitis de pequeños vasos sin
vasculitis ANCA tienen complejos inmunes, tales como IgA vasculitis (púrpura de
Henoch Schönlein), vasculitis cryoglobulinaemic esencial, vasculitis urticarial
hipocomplementémica o anti-membrana basal glomerular enfermedad. Estas
formas de vasculitis se caracterizan por ataques de púrpura, urticaria, artralgia /
artritis, síntomas gastrointestinales y / o glomerulonefritis. En estas formas de
vasculitis, no se ha estudiado si la aceleración de la aterosclerosis se produce.
Además, en vasos pequeños vasculitis puede estar asociada con ANCA. En estos
vasculitis, los pacientes están siendo clasificarse como de granulomatosis con
poliangeítis (Wegener; GPA), granulomatosis eosinofílica con poliangeítis (Churg
Strauss; EGPA) o poliangeítis microscópicas (MPA). En GPA, inflamación
granulomatosa de las vías respiratorias, vasculitis sistémica necrotizante y
glomerulonefritis semilunar se encuentran. Formas limitadas de la enfermedad
también se producen. Clínicamente, la enfermedad se caracteriza por síntomas del
tracto respiratorio superior, tales como sangrienta descarga nasal, ulceración nasal,
sinusitis crónica y / o otitis. Los síntomas sistémicos, tales como malestar general,
artralgias y mialgias, se presentan con frecuencia. Más tarde, las manifestaciones
de vasculitis de pequeños vasos puede ocurrir en casi todos los órganos. En EGPA,
los pacientes que padecen de asma, eosinofilia y vasculitis sistémica. Inicialmente,
la mayoría de los pacientes sufren de obstrucción nasal debido a poliposis nasal,
asma, infiltrados pulmonares y síntomas sistémicos. Finalmente, vasculitis
sistémica se produce en diferentes órganos. La mononeuritis múltiple a menudo
domina el cuadro clínico de estos pacientes.
En MPA, la mayoría de los pacientes presentan síntomas sistémicos, como fiebre,
malestar general, artralgias, mialgias y vasculitis cutánea. Más tarde, un síndrome
renal-pulmonar a menudo ocurre.
ANCA en el GPA, EGPA y / o MPA se dirigen a MPO o proteinasa 3. Sin tratamiento,
estas enfermedades resultan en la muerte en cuestión de semanas o meses. Desde
la introducción de la ciclofosfamida y prednisolona como tratamiento estándar, la

supervivencia ha mejorado notablemente desde <20% a 1 año a por lo menos 60%
de 5-años de supervivencia. Con una supervivencia prolongada, los pacientes
pueden experimentar secuelas a largo plazo como resultado de su vasculitis o su
tratamiento.
Los pacientes con AAV claramente han aumentado la mortalidad como
consecuencia de la enfermedad cardiovascular. En general, las muertes prematuras
en pacientes con AAV se deben a la propia enfermedad y / o complicaciones
infecciosas de los fármacos inmunosupresores. Las muertes tardías, sin embargo,
son ya sea debido a enfermedades cardiovasculares y / o tumores malignos. En
pacientes con AAV el riesgo relativo (RR) para la enfermedad cardíaca coronaria
(CHD) es de dos a cuatro veces la de los sujetos de control . Las diferencias en el RR
de CHD son especialmente notables en los pacientes más jóvenes con AAV. Sin
embargo, en los pacientes mayores, la carga de la enfermedad coronaria es mucho
mayor. Además, los pacientes con AAV sufren más a menudo de un accidente
cerebrovascular (odds ratio: 3-4).
Consistente con estos hallazgos, los pacientes con AAV puede demostrar signos de
aterosclerosis subclínica acelerada que pueden ser detectadas por ultrasonido (por
ejemplo, placas carotídeas, íntima-media espesantes), aumento de la rigidez aórtica
y / o función endotelial.
Los resultados obtenidos en los pacientes de AAV con respecto a las mediciones de
IMT son, sin embargo, en conflicto. Además, las pruebas de la función endotelial
también revelan resultados contradictorios en diferentes estudios. Raza et
al. evaluó la función endotelial mediante la medición de la vasodilatación mediada
por flujo de la arteria braquial después de la hiperemia reactiva y encontraron
vasodilatación significativamente alterada en los pacientes de AAV que se
normalizaron durante el tratamiento. La función endotelial evaluada por
pletismografía después de la infusión de acetilcolina demostrado una alteración o
un aumento de la respuesta. Es importante destacar que, CE disfunción puede ser
expresado de forma diferente en los vasos de resistencia o microvascular frente a
los vasos grandes, tales como la arteria braquial. Por último, anormales tobillo-
braquial índices de presión y / o aumento de la rigidez arterial se presentan en
pacientes con AAV.
Los hallazgos en los pacientes con AAV sugieren que los pacientes con enfermedad
durante activos pueden experimentar aceleración del proceso aterosclerótico. Sin
embargo, cuando la inflamación está controlada, estos pacientes pueden tener un
desarrollo aterosclerótica como en sujetos sanos desde la función endotelial y la
rigidez arterial ahora volver a los valores normales. Debido a que el daño que se ha
producido en el vaso sanguíneo puede persistir, cada reactivación de la enfermedad
puede dañar los vasos sanguíneos más, resultando en una aceleración del proceso
aterosclerótico en comparación con sanos, emparejados por edad controles.
Los factores de riesgo para la aterosclerosis acelerada en las vasculitis
La diabetes, la hipertensión, la dislipidemia, la obesidad abdominal (síndrome
metabólico), insuficiencia renal, proteinuria persistente y aumento de la producción

de la proteína C reactiva son comunes en pacientes con vasculitis sistémica. Debido
a que el aumento del riesgo de eventos cardiovasculares no puede ser enteramente
atribuido a los factores de riesgo tradicionales se cuestiona si un factor de riesgo
genético compartido existe para aterosclerosis prematura y vasculitis sistémica
como en otras enfermedades autoinmunes sistémicas. Colesterol y sus
modificaciones desempeñan un papel fundamental en la patogénesis de la
aterosclerosis y por lo tanto este tema será examinado en detalle.
Perfiles de lípidos en las vasculitis sistémicas
En pacientes con vasculitis sistémica, niveles de colesterol HDL se redujo, mientras
que los niveles de colesterol LDL no están elevados, pero los niveles elevados de
colesterol LDL se producen cuando proteinuria de moderada a severa está
presente.
HDL puede tanto proteger y promover la aterosclerosis. LDL transporte dentro y
fuera de los vasos sanguíneos y quedar pro-inflammatory-pro-atherogenic después
de la modificación/ oxidación. Este proceso de oxidación ocurre generalmente
dentro de la pared del vaso. Además de medir los niveles de HDL y LDL, la
apolipoproteína B y apolipoproteína A puede ser medida para determinar el riesgo
de desarrollar aterosclerosis acelerada. La apolipoproteína B es pro-aterogénico. Por
el contrario, los niveles de apolipoproteína A es anti-aterogénicas y bajo predecir la
aterosclerosis acelerada. Debido a que LDL, de muy baja densidad de lipoproteínas
y lipoproteínas de densidad intermedia son ricos en apolipoproteína B, estas
lipoproteínas son pro-aterogénico. En contraste, la apolipoproteína A se realiza
principalmente en HDL. El simple análisis cuantitativo de HDL es, sin embargo,
adecuados para estimar la función de las HDL en la protección contra la
aterosclerosis. Para ilustrar este punto, el fármaco torcetrapib HDL de
sensibilización aumenta sustancialmente los niveles de HDL (hasta un 70-75%),
pero su uso se ha encontrado para ser asociado con eventos ateroscleróticos más y
no menos, como se esperaba.
En los últimos años, se ha hecho evidente que las HDL son una colección de
partículas esféricas o discoide con alto contenido de proteínas. Apolipoproteína A1
es de aproximadamente 70% del contenido total de proteínas en estas
partículas. Además de la apolipoproteína A1, apolipoproteínas están presentes
otros. Además, las enzimas antioxidantes tales como la paraoxonasa (PON) están
presentes en estas partículas. Diferentes métodos para separar HDL han revelado
más de 10 diferentes subconjuntos. El HDL que se mide en los laboratorios de rutina
incluye principalmente a los grandes, ricas en colesterol HDL. Estas partículas de
HDL ricas en colesterol tienen funciones de protección contra la aterosclerosis
debido a que participan en el transporte inverso del colesterol (shuttling de
colesterol de las membranas de las células en la circulación y, posteriormente, al
hígado), tienen una función anti-oxidante y una interacción anti-inflamatoria con pro
-inflamatorios lípidos en las células endoteliales y, por último, se regulan
negativamente la respuesta inmune.
Durante la inflamación, se producen cambios en el HDL. Varias proteínas
transportadas en HDL se redujeron incluyendo la PON enzima antioxidante. Por
consiguiente, la función de anti-oxidante se ve obstaculizada. Además, la función de

transporte inverso de colesterol no funciona tan bien porque HDLs se agotan en
éster de colesterol y enriquecida en colesterol libre, triglicéridos y ácidos grasos
libres. Debido a la apolipoproteína A1 es desplazado por el suero amiloide A, un HDL
pro-inflamatoria se forma. Estos HDLs mejorar la oxidación de LDL y son
quimiotácticas para monocitos.
En las vasculitis, HDL total medida por métodos de laboratorio convencionales suele
ser baja. Las medidas cuantitativas de HDL se han demostrado no ser predictivos de
la aterosclerosis subclínica o clínica en pacientes con enfermedades autoinmunes
sistémicas. Pro-inflamatorio HDL, sin embargo, está presente en una proporción
sustancial de pacientes con LES y / o la AR. En la actualidad, no hay datos
disponibles con respecto a si pro-inflamatoria HDL también está presente en los
pacientes con vasculitis. Curiosamente, baja actividad de PON se han encontrado en
pacientes con vasculitis. Es importante destacar que las estatinas aumentan la
actividad de PON. Por lo tanto, estos medicamentos anti-ateroscleróticos no
solamente reducir las LDL pero también influyen en el proceso de oxidación de LDL.
Perfiles de lípidos durante el tratamiento
Los glucocorticoides tienen un claro efecto sobre los lípidos y lipoproteínas. El
colesterol total, colesterol LDL y colesterol HDL todo aumento durante la terapia con
corticosteroides. Un aumento de 10-mg en dosis de prednisolona está asociada con
un cambio en el colesterol sérico de aproximadamente 7,5 mg dl. El aumento más
importante parece ocurrir en la fracción de HDL. Es importante destacar que pro-
inflamatoria HDL se incrementa durante el tratamiento con prednisolona de> 7,5
mg día. Ciclofosfamida, azatioprina y micofenolato de mofetilo (MMF) no aumentan
los niveles de colesterol. MTX, sin embargo, influye en el perfil de lípidos y el
aumento de ciclosporina niveles de colesterol LDL y los niveles totales de
colesterol. Además, la terapia anti-TNF aumenta el colesterol HDL. Por último, la
hidroxicloroquina se asocia a disminuir el colesterol LDL, los niveles de colesterol
total y los niveles de triglicéridos, pero no hubo cambios en el HDL.
LDL oxidado y autoinmunidad a las LDL oxidadas en las vasculitis sistémicas
Las concentraciones elevadas de colesterol promover la enfermedad aterosclerótica
cardiovascular como se ha demostrado en experimentos con animales, estudios
epidemiológicos e investigaciones clínicas. LDL circulantes se acumulan en la íntima
y la LDL puede ser retenido en la zona subendotelial. Aquí, la modificación oxidativa
está mediada por enzimas tales como la MPO y lipoxigenasas. Fosfolípidos
modificados, mLDL y otros productos oxidados pueden iniciar respuestas
inflamatorias innatas resulta en la activación de la CE y los macrófagos. La
modificación de las partículas de LDL es en realidad un espectro de cambios que se
producen durante este proceso oxidativo. Las proteínas modificadas por oxidación
son generalmente reconocidas por el sistema inmune y se convierten en los
autoantígenos. De hecho, se ha demostrado que los anticuerpos contra LDL oxidada
se pueden detectar durante la aterogénesis en modelos experimentales animales y
en pacientes con aterosclerosis acelerada. Estos anticuerpos reconocen fosfolípidos

LDLox, modificado en membranas de células apoptóticas y también fosforilcolina en
la pared celular de bacterias Gram-positivas, tales como Streptococcus
pneumoniae.
Activación de células T sigue células dendríticas arteriales que ocupan mLDL para la
presentación de antígenos en los ganglios linfáticos regionales y / o terciarias
estructuras linfoides. Las células T activadas no sólo ayudan a las células B para
producir anticuerpos, pero también producen proaterogénicas citoquinas que
contribuyen a la aterosclerosis acelerada. La aterosclerosis se debe principalmente
a una respuesta Th1. El interferón-γ (IFN-γ), la mayoría de las células Th1, está
presente en la placa humano y tiene múltiples proaterogénicas
características. Células Treg tienen claramente un efecto protector en modelos
experimentales de aterosclerosis. Células Treg son a menudo cuantitativamente o
funcionalmente deficiente en muchas enfermedades autoinmunes sistémicas. La
importancia de las células Th2 y células Th17 en la aterogénesis es controvertido.
Concentraciones elevadas de mLDL y autoanticuerpos mLDL a ocurrir en las
vasculitis. Inmunoglobulina M (IgM) contra oxLDL complejos inmunes no se unen a
la Fc gamma de los receptores en los macrófagos y Fc gamma de los receptores
mediada por cascadas de activación no se producen. Sin embargo, IgG anti-LDLox
complejos inmunes se unen a los receptores Fc gamma-en los macrófagos que
desencadenan las vías de transducción de señales que resultan en la formación de
espuma celular y la liberación de citoquinas inflamatorias. Con la aterosclerosis
acelerada, anticuerpos IgM contra oxLDL se reducen mientras que la IgG a OxLDL
areincreased.
La terapia para la aceleración de la aterosclerosis en las vasculitis sistémicas
La inflamación, ya sea debido a la enfermedad de base autoinmune o una
enfermedad concomitante, deben ser tratados agresivamente. Factores clásicos de
riesgo de enfermedad cardiovascular deben abordarse (por ejemplo, el tabaquismo,
las actividades de estilo de vida, la obesidad y la dieta). Además, los pacientes
deben ser tratados con angiotensina-inhibidores de la enzima convertidora y / o
receptores de la angiotensina-1 bloqueantes para la hipertensión, la dislipidemia
estatinas y ácido acetilsalicílico (ASA).
Dosis bajas de AAS debe ser considerado en pacientes con vasculitis de grandes
vasos, es decir, tanto en ACG y TA, que no tienen contraindicaciones para la
ASA. En un estudio retrospectivo en el ACG, Nesher et al. demostró que los
pacientes que recibieron dosis bajas de aspirina tenían cinco veces menos
probabilidades de experimentar complicaciones isquémicas en comparación con
pacientes que no tomaban aspirina. En otro estudio retrospectivo, estos resultados
fueron confirmados por Lee et al. Además, en un estudio retrospectivo en 48
pacientes con TA se encontró que tomando terapia antiplaquetaria tiene un efecto
protector contra eventos isquémicos (ocurrencia de eventos isquémicos durante la
terapia anti-plaquetaria fue de 14% versus 82% en pacientes que no toman anti-
plaquetas terapia).

Por lo tanto, la aspirina (75-125 mg día) es actualmente recomendado en pacientes
con vasculitis de grandes vasos. Estudios más recientes, sin embargo, señaló que
las graves complicaciones isquémicas se producen a pesar de la terapia con
aspirina en GCA. Los pacientes con GCA que ya están tratados con ASA en el
momento del diagnóstico por lo general tienen una historia de enfermedad cardíaca
isquémica, que es un factor de riesgo independiente para futuros eventos
isquémicos en estos pacientes. Por lo tanto, el aumento del riesgo de desarrollar un
evento isquémico durante la terapia ASA es probable que refleje la asociación.
Las estatinas son medicamentos potentes que reduzcan los niveles de LDL. Sin
embargo, en varios estudios grandes estatinas reduce la morbilidad y la mortalidad
por cardiopatía coronaria sólo un 25-30%. El tratamiento con estatinas se debe
comenzar temprano y ser agresivo en el cumplimiento de metas. Diabetes inducida
por esteroides aumenta aún más los riesgos de enfermedades del corazón. En estos
pacientes, una combinación de medicamentos hipolipemiantes puede estar
justificada. Suplementos a las estatinas incluyen el ácido nicotínico (niacina),
fibratos y ácidos omega-3-fatty (O3FAs.
Las estatinas, sin embargo, los efectos secundarios que se producen con frecuencia
en los pacientes con vasculitis. Es importante destacar que las estatinas se han
asociado con miopatía, diabetes mellitus y una mayor incidencia de las
enfermedades autoinmunes sistémicas. El espectro de miopatía inducida por
estatinas pueden variar de un aumento asintomático de la creatina quinasa (CK), a
mialgias, polimialgia reumática, miositis o incluso rabdomiólisis. Síntomas
musculares ocurren en el 1-3% de los pacientes en los ensayos clínicos, mientras
que en la práctica habitual hasta el 33% de los pacientes pueden presentar quejas
musculares. Un meta-análisis de los ensayos encontró que la atorvastatina tienen el
mayor riesgo y fluvastatina con el menor riesgo de eventos musculares. Esto
probablemente refleja la capacidad relativa para inhibir la hidroximetilglutaril-
coenzima A (HMG-CoA) reductasa. Entre los factores importantes de riesgo que
precipitan la miopatía inducida por estatinas son el uso simultáneo de otros
fármacos que reducen los lípidos como los fibratos, ácido nicotínico y ezetimiba
(Zetia), fármacos que interfieren con el citocromo P450, tales como CYP 3A4-iso-
inhibidores de la enzima (azolen / antifúngicos , antibacterianos macrólidos,
antagonistas de los canales de calcio y jugo de pomelo) e inhibidores de CYP 2C9-
(inhibidores de la bomba de protones y antagonistas de los receptores de histamina
H2). Además, la ciclosporina es un fármaco importante que puede precipitar la
miopatía inducida por estatinas. Los factores genéticos influyen en la vulnerabilidad
a la miopatía inducida por estatinas. Las variantes comunes de la SLCO1B1 gen,
que codifican un anión orgánico de transporte de polipéptido que media la
captación hepática de la mayoría de las estatinas, puede aumentar o disminuir el
riesgo de miopatía. La edad avanzada, el sexo femenino, contextura corporal
delgada, frágil, pre-existentes miopatías, enfermedades sistémicas crónicas, la
diabetes mellitus, hipotiroidismo, deficiencia de vitamina D y el consumo excesivo
de alcohol también se asocian con mayor riesgo de miopatía inducida por estatinas.
El tratamiento con estatinas también pueden promover enfermedades
autoinmunes. Varios estudios de caso sugieren que las enfermedades tales como
lupus eritematoso sistémico y vasculitis pueden desarrollar después de su uso con

estatinas. Si se considera que las estatinas pueden promover un cambio en el
equilibrio Th1-Th2, afectan a las células T reguladoras y que Tregs inestable puede
promover la autoinmunidad se hace factible sugieren vasculitis y / o recaídas
podrían ser inducidos por las estatinas. De lo contrario, también se puede plantear
la hipótesis de que en los individuos seleccionados, las estatinas pueden promover
la expresión de subclínicos condiciones autoinmunes y que debido a que las
estatinas reducen las respuestas Th1, agentes infecciosos no se puede borrar tan
eficientemente como en circunstancias normales, y que la persistencia de estos
agentes infecciosos pueden causar una respuesta autoinmune. Recientemente,
hemos realizado varios estudios para ver si las estatinas realmente inducir o reducir
la aparición de enfermedades autoinmunes. Hemos encontrado que el uso de
estatinas se asoció con un mayor riesgo de desarrollar AR, LES y / o la polimialgia
reumática, sin embargo, que otros no lo han confirmado este hallazgo. Es
importante destacar que nos encontramos en un modelo experimental de artritis
que la aparición de las estatinas artritis acelerada y aumento de la gravedad de la
artritis. Estudios más definitivos en pacientes con vasculitis, sin embargo, se
necesitan. Hasta que esto se resuelva, se debe ser conservador en la prescripción
de estatinas para las personas con un bajo riesgo de enfermedad cardiovascular.
En resumen, la mayoría de los pacientes con vasculitis sistémica deben ser tratados
con estatinas. Sin embargo, como miopatía inducida por estatinas es común, los
factores de riesgo tratables de miopatía inducida por estatinas deberían abordarse
(por ejemplo, la deficiencia de vitamina D y el hipotiroidismo). Si el paciente tiene
una miopatía inducida por estatinas, las estatinas debe interrumpirse y seguido los
síntomas y hallazgos, entre ellos, CK. Uno de los retos de repetición se puede
intentar porque muchos pacientes toleran dosis más bajas de estatinas después
que los síntomas hayan desaparecido. En algunos pacientes, sin embargo, otros
hipolipemiantes se debe utilizar como O3FA, ácido nicotínico y / o fibratos. Si en el
curso de la terapia con estatinas triglicéridos son persistentemente elevados (> 150
mg dl ), O3FA debe considerar la terapia. Cuando los niveles de HDL
persistentemente bajos de colesterol se encuentran, ácido nicotínico o fibratos
deben ser considerados.
ConclusionesLos pacientes con vasculitis sistémicas están en mayor riesgo de aterosclerosis
acelerada, infarto de miocardio y / o accidente cerebrovascular. Factores de riesgo
cardiovascular puede estar presente como resultado de la enfermedad subyacente,
las enfermedades asociadas y / o intervenciones terapéuticas. La terapia agresiva
de estos factores de riesgo se justifica en estos pacientes que están en alto riesgo
de eventos cardiovasculares. Además, en pacientes con vasculitis de grandes
vasos, dosis bajas de ASA se recomienda.
Indicaciones prácticas
-
En muchas vasculitis sistémicas, la aterosclerosis acelerada se ha convertido
en una causa principal de muerte.
-

Derivada de neutrófilos mieloperoxidasa y sus antioxidantes, las células T y
anticuerpos, tales como anticuerpos anti-neutrófilos citoplasmáticos (ANCA),
anticuerpos anti-endoteliales de células y anticuerpos anti-cardiolipina
juegan un papel fisiopatológico importante en la aceleración de la
aterosclerosis en las vasculitis.
-
El proceso aterosclerótico es aún mayor debido a la presencia de co-
existente diabetes, hipertensión, dislipidemia, obesidad abdominal
(síndrome metabólico), insuficiencia renal, proteinuria persistente y aumento
de la producción de la proteína C reactiva.
-
La terapia preventiva para la aterosclerosis acelerada en las vasculitis
incluye terapia agresiva de la inflamación y un enfoque agresivo contra los
factores de riesgo clásicos para la enfermedad cardiovascular como el
tabaquismo, falta de actividad física, la obesidad y la dieta poco saludable.
Además, los pacientes deben ser tratados con angiotensina-inhibidores de la
enzima convertidora y / o receptor de angiotensina 1-bloqueantes para la
hipertensión y las estatinas para la dislipidemia. Por último, en pacientes con
vasculitis de grandes vasos, dosis bajas de ácido acetilsalicílico debe ser
prescrito.
Programa de investigación
-
Establecimiento de biomarcadores validados que predicen la extensión de la
aterosclerosis en pacientes con vasculitis.
-
Entender la dislipidemia en pacientes con vasculitis, por ejemplo, las
investigaciones sobre los niveles de pro-inflamatorias lipoproteínas de alta
densidad (HDL).
-
Los estudios prospectivos aleatorizados controlados con estatinas para
demostrar su seguridad y eficacia en pacientes con diferentes formas de
vasculitis.
-
Los estudios prospectivos controlados aleatorios para demostrar la eficacia
de dosis bajas de ácido acetilsalicílico en pacientes con vasculitis de grandes
vasos.

Vasculitis asociada a ANCA y maligna: La evidencia actual para las relaciones de causa y consecuencia
En esta revisión se resumen los conocimientos actuales sobre el posible vínculo
entre el cáncer y anti-citoplasma de neutrófilos anticuerpos vasculitis asociada
(AAV), incluyendo la granulomatosis de poliangeítis (Wegener; GPA) y poliangeítis microscópicas (MPA). Como es cierto para muchas enfermedades reumáticas
autoinmunes o inflamatorias, el diagnóstico y la terapia de AAV están asociados con un mayor riesgo de de novo desarrollo del cáncer, probablemente como resultado
de la alteración de la inmunovigilancia, oncogenicidad directa de agentes
inmunosupresores y quizás la degeneración maligna de tejidos sometidos a estimulación inmune crónica. Los datos de varios estudios sugieren una tasa de
incidencia estandarizada de cáncer en AAV de 1.6-2.0 en comparación con la población general y un riesgo posiblemente mayor en GPA que en MPA. Los tipos de
cáncer más prominentes observados en AAV incluyen cáncer del tracto urinario, la leucemia y el cáncer no melanoma de piel. El efecto de los agentes terapéuticos
individuales es difícil diseccionar, pero ciclofosfamida ha surgido como un
contribuyente importante al desarrollo del cáncer debido a sus propiedades cancerígenas directa. La conciencia de riesgo de cáncer en AAV pide la aplicación
creciente de medidas para prevenir o detectar el cáncer y el desarrollo de terapias menos cancerígenos. El cáncer también se ha sugerido como un posible
desencadenante o causa de AAV. Aunque algunos estudios se ha encontrado que la
historia previa o concomitante de cáncer aumenta el riesgo de AAV, los datos
disponibles no son coherentes y sugieren que la fracción de AAV que podría ser
atribuible al cáncer es, en el mejor pequeño.
Palabras clave ANCA ; Vasculitis ; Granulomatosis con poliangeítis (de Wegener) ; Poliangeítis microscópico ; Malignidad

IntroducciónAnti-anticuerpos citoplasmáticos de neutrófilos (ANCA)-vasculitis asociada (AAV),
que incluye la granulomatosis subentidades con poliangitis (Wegener; GPA) y
poliangeítis microscópica (MPA), es un órgano-y que amenaza la vida inflamatoria crónica vasculitis de pequeños vasos. Afecta predominantemente a adultos, sin
preferencia de género. PAM y el MPA se agrupan juntos debido a sus clínico-
patológicas en común y su relación estrecha con serología positiva ANCA. Sin
embargo, a diferencia de MPA, PAM tiene características de granulomatosis de
cabeza y cuello único, así como manifestaciones pulmonares y un curso de la
enfermedad más crónica recidivante.
AAV terapia se basa en los glucocorticoides en combinación con un agente inmunosupresor. Adaptación de la terapia con la gravedad de la enfermedad y los
regímenes terapéuticos más eficaces han dado lugar a una mayor supervivencia,
pero el riesgo de recaída sigue siendo alto y algunos pacientes se mantienen en tratamiento inmunosupresor prolongado. Un paso conceptual importante fue la
división de la terapia AAV en remisión-inducción y de mantenimiento-fases, que
pretenden reducir la toxicidad relacionada con la terapia, limitando el uso de ciclofosfamida, un fármaco fundamental utilizado en AAV. Otro cambio importante
en la terapia de AAV ha sido la evidencia reciente de los beneficios del tratamiento
con rituximab biológica dirigida como un sustituto de fármacos inmunosupresores
convencionales.
Como AAV terapia tuvo más éxito, la investigación se ha centrado cada vez más en el pronóstico de supervivencia a largo plazo. La preocupación es que la eficacia a
corto plazo de la terapia podría verse comprometida por adversos a largo plazo, como la morbilidad cardiovascular y el cáncer. El desarrollo del cáncer es un
problema significativo debido al impacto sobre la supervivencia y la calidad de vida. La identificación adecuada de esta asociación es importante para la
prevención y las medidas de detección.
El cáncer también se ha relacionado con AAV como un posible factor causal o
desencadenante enfermedad. La etiología de AAV no se entiende bien y probablemente implica múltiples determinantes genéticos y no genéticos. AAV es
generalmente considerado una vasculitis primaria, pero los agentes infecciosos, fármacos o cáncer podrían ser factores etiológicos. Comprender la relación entre el
cáncer y el desarrollo de AAV es crucial para la comprensión de la patogénesis AAV
y para la práctica clínica.
Esta revisión resume el conocimiento actual sobre la interacción entre los AAV y los
tumores malignos que ocurren durante AAV o como una causa potencial.
AAV y de novo riesgo de cáncer

Muchas enfermedades crónicas primarias autoinmunes y / o inflamatorias se han asociado con un mayor riesgo de de novo desarrollo del cáncer. Las personas
diagnosticadas con artritis reumatoide, el lupus eritematoso sistémico, la esclerosis sistémica o el síndrome de Sjögren primario tienen un aumento estadísticamente
significativo del total riesgo de cáncer, con tasas de incidencia reportadas
estandarizadas (RIE) de 1.1-1.5.
Varias vías probable intervenir en el desarrollo del cáncer en las enfermedades crónicas autoinmunes e inflamatorias. El tratamiento inmunosupresor disminuye la
capacidad del sistema inmunitario para reconocer y eliminar las células malignas clones y pueden tener propiedades mutagénicas directas. Estos efectos se destacan
por el riesgo notablemente mayor de una amplia gama de tipos de cáncer en
pacientes con virus de inmunodeficiencia humana / síndrome de inmunodeficiencia adquirida (VIH / SIDA) y receptores de trasplante renal. La larga activación
inmune per se puede ser oncogénico y se cree que explique el aumento de la tasa
de linfoma visto en una serie de crónicas reumatismos autoinmunes e inflamatorias.
Dicha activación inmune puede explicar el alto riesgo de cáncer colorrectal en la colitis ulcerosa y el aumento del riesgo de cáncer de pulmón en las enfermedades
auto-inmunes e inflamatorias comúnmente se manifiestan con compromiso pulmonar. Por otra parte, la asociación de enfermedades crónicas autoinmunes o
inflamatorias con cáncer pueden ser confundidos por factores de riesgo comunes
exógenos o susceptibilidad genética.
Incidencia global de cáncer
Una serie de estudios, con datos retrospectivos de cohortes monocéntricas, los futuros ensayos clínicos multicéntricos o el país de registro vinculación, el cáncer
investigó la incidencia en los pacientes diagnosticados con AAV ( Tabla 1). Estos
estudios sugieren un aumento en la incidencia de cáncer entre las personas con
AAV en comparación con la población general, con SIRS más reportado por cáncer en general que van desde 1,6 hasta 3,8. No todas las estimaciones alcanzó
significación estadística y un estudio no encontró un aumento del riesgo, con una estimación de SIR de 0.8 (95% de confianza interna (95% IC): 0.5 hasta 1.4) ( Tabla
2 ). Acumulativos tasas globales de incidencia de cáncer a los 5 y 8 años fueron del
8% y 13%, respectivamente. La razón estandarizada de mortalidad del cáncer se
estimó en 2,2 (95% IC: 1.7-2.8 y el 12% de las muertes registradas fueron
atribuidas a tumores malignos.
Tabla 1. Características principales de los estudios de la incidencia de cáncer después del
diagnóstico de anticuerpos citoplasmáticos antineutrófilos (ANCA)-vasculitis asociada
(AAV).
Estudio característica
Hoffman, 1992 [18]
Knight, 2002 [22]
Westman, 1998 [23]
Faurschou de 2008 [17]
Holle, 2011 [19]
Heijl de 2011 [20]
Silva, 2011 [21]
Período de ~ 1967-90 1969-95 1971-96 1973-99 1966- 1995-2007 2000-08

Estudio característica
Hoffman, 1992 [18]
Knight, 2002 [22]
Westman, 1998 [23]
Faurschou de 2008 [17]
Holle, 2011 [19]
Heijl de 2011 [20]
Silva, 2011 [21]
estudio 2005
Ubicación Estados Unidos
Suecia Suecia Dinamarca
Alemania Europa, México
Estados Unidos
Diseño del estudio
Monocenter estudio de cohorte clínica
Aprobación de la gestión a nivel nacional el hospital base de datos del estudio
Monocenter estudio de cohorte clínica
Aprobación de la gestión a nivel nacional el hospital base de datos del estudio
Monocenter estudio de cohorte clínica
A largo plazo de seguimiento de ensayos clínicos multicéntricos
A largo plazo de seguimiento del ensayo clínico multicéntrico
N º de personas encuestadas
158 1065 123 293 445 535 153
Período de observación acumulada, años-persona
1229 5708 944 2121 2572 2650 NR
La media / mediana de seguimiento, años
8 (rango: 0,5-24)
NR 4,58 (rango: 0.008-22.77)
6 (rango: 0-28)
NR 4,95 (DE: 3,22)
3,58
AAV fenotipos estudiados
GPA GPA GPA ( n = 56), MPA ( n = 67)
GPA GPA GPA ( n = 281), MPA (n = 254)
GPA
N º de cánceres observados
NR 110 15 50 18 50 (en 46 pacientes)
19 (ETC, n= 14; PBO,n = 5)
ETC: etanercept, GPA, granulomatosis con poliangeítis (de Wegener), MPA, poliangeítis
microscópico; NR: no se informa, PBO: placebo.
Opciones de tabla
Tabla 2. Número de cánceres y las correspondientes proporciones de incidencia
normalizadas de los estudios de vasculitis asociada a ANCA.
Localización del cáncer
Hoffman, 1992
Knight, 2002
Westman, 1998
Faurschou de 2008
Holle, 2011
Heijl de 2011
Silva, 2011
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
Todos los sitios
NR
2,4 (NR)
110
2.0 (1.7-2.5)
15 1.6 (0.9-2.7)
50 2.1 (1.5-2.7)
18 0.8 (0.5-1.4)
50 1.6 (1.2-2.1)
14 ETC: 3.8 (2.0-6.3)
5 PBO: 1,7 (0,6 a 4,0)

Localización del cáncer
Hoffman, 1992
Knight, 2002
Westman, 1998
Faurschou de 2008
Holle, 2011
Heijl de 2011
Silva, 2011
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
Órganos abdominales
4 0.8 (0.2-2.1)
7 NR
Colon 7 1.6 (0.6-3.2)
2 1.1 (0.1-3.9)
1 NR 3 0.8 (0.2-2.2)
3 NR
Recto 3 0.8 (0.1-2.7)
1 1.0 (0-5.8)
Hígado 5 3.8 (1.2-8.8)
1 3.8 (0.1-21)
1 1.8 (0-10)
3 NR
Cerebro 5 3.9 (1.3-9.2)
1 1.7 (0-9.3)
Pecho 4 0.6 (0.2-1.5)
1 1.5 (0.04-8.1)
4 1.5 (0.4-3.8)
3 1.0 (0.2-2.9)
1 NR
Vejiga 4 33 (NR)
14 4.8 (2.6-8.1)
3 4.8 (1-13.9)
5 3.6 (1.2-8.3)
4 NR 4 2.4 (0.7-6.2)
2 NR
Riñón 3 1.9 (0.4-5.5)
1 3.3 (0.1-18.4)
1 1.7 (0-9.5)
2 NR
Leucemia 7 5.7 (2.3-12)
3 5.9 (1.2-17)
3 b NR 2 3.2 (0.4-11.7)
Pulmón 8 2.0 (0.9-3.9)
5 1.5 (0.5-3.4)
1 NR 5 1.3 (0.4-3.0)
Linfoma 2 11 (NR)
8 4.2 (1.8-8.3)
1 c 3.7 (0.1-20.5)
3 b NR 1 c 1.1 (0.03-6.2)
El melanoma maligno
3 1.9 (0.4-5.6)
1 1.7 (0-9.2)
1 NR 2 NR
No-melanoma cáncer de piel
18 7.3 (4.4-12)
5 10.4 (3.4-24.3)
19 4.7 (2.8-7.3)
3 NR 15 2.8 (1.6-4.6)
7 NR
Cavidad oral, faringe,
2 1.9 (0.2-6.9)
1 NR
Próstata 6 0.8 (0.3
2 1.2 (0.1-
4 2.6 (0.7
1 NR 8 1.8 (0.8-
3 NR

Localización del cáncer
Hoffman, 1992
Knight, 2002
Westman, 1998
Faurschou de 2008
Holle, 2011
Heijl de 2011
Silva, 2011
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
No.
SIR (95% CI)
-1.7)
4.3) -6.7)
3.6)
ETC: etanercept, NR: no se informa, PBO: placebo.
un
El cáncer colorrectal.
b
La leucemia y el linfoma juntos.
c
Sólo no-Hodgkin.
La mayor parte de estos resultados fueron para los pacientes con la forma GPA de AAV y pocos datos referidos a un mixto GPA / MPA población. AAV-fenotipo
específico SIRs para los cánceres de todos los sitios fueron mayores para el GPA (RIE = 1,9, IC 95%: 1.3 a 2.7) que la MPA (1,2, 0,7-1,9). La incidencia del cáncer
posiblemente mayor en el GPA puede implicar su curso remitente-recurrente, que
con frecuencia resulta en la terapia inmunosupresora prolongada, o, a causa de la
mayor mortalidad asociada con MPA, los riesgos competitivos de cáncer y la muerte
no relacionadas con el cáncer.
Interpretación de los datos disponibles ha de tener en cuenta la posible influencia de las características específicas de estudio ( Tabla 1 ). Los estudios basados en
poblaciones de los ensayos clínicos, que también incluyeron pacientes con recaídas
AAV, pueden haber sobreestimado la incidencia de cáncer, porque el riesgo de
cáncer en este subgrupo es probablemente mayor que en la terapia de los pacientes naive. Las tasas de incidencia de cáncer en los entornos de ensayos
clínicos también pueden ser inflado por mayor detección de cáncer, especialmente
para tumores no invasivos. La incidencia del cáncer puede haber disminuido con el
tiempo debido a la disponibilidad de los regímenes de tratamiento ciclofosfamida menos intensiva. Un reciente estudio de largo plazo, los datos de seguimiento para
los pacientes con diagnóstico reciente de AAV inscrito desde 1995 hasta 2003 en
los ensayos clínicos multicéntricos probar terapias ciclofosfamida ahorradores
frente a los convencionales encontrado un SIR cáncer en general de 1,6 (1,2-2,1) y 1,3 (0,9- 1,8) si se excluyen los no-melanoma cáncer de piel (CPNM). El efecto
potencial de agentes terapéuticos específicos sobre la incidencia de cáncer en los
AAV se destaca por el alto SIR informó observada en un ensayo clínico multicéntrico
de GPA entre los pacientes que recibieron etanercept (3,8; 2,0-6,3); este hallazgo
llevó a la sugerencia de una asociación de cáncer con el uso de etanercept en AAV.
Tipo específico de cáncer incidencias

Varios estudios proporcionan un análisis detallado de SIRs por tipo de cáncer. Estos
resultados ponen de relieve las asociaciones de AAV diagnóstico y el tratamiento de algunos tipos específicos de cáncer. Aquí y en la Tabla 2 se resumen los
conocimientos acerca de los tipos de cáncer que ocurren con mayor frecuencia o
que tengan las asociaciones más estrechas con AAV.
Cáncer del tracto urinario
Debido a la amplia utilización de la ciclofosfamida en AAV y su terapia establecida
dependiente de la dosis urotoxicity, el riesgo de cáncer del tracto urinario, en
particular el cáncer de vejiga, ha recibido una atención considerable en AAV y otras formas de vasculitis sistémica. Los cánceres de vejiga se ha informado de una serie
de estudios con, como observaciones en hematología, los largos períodos de
latencia de 6.9-18.5 años después de una exposición de primera de ciclofosfamida. Estudios recientes estiman una incidencia de cáncer de vejiga 2,4%
a los 10 años, con SIRs de 3.6-7.2. Estas cifras son inferiores a los de estudios
anteriores de PAM, que reportó una incidencia acumulada de 10 años para el cáncer de vejiga de SIRs 5% y el correspondiente de 31-33. La incidencia de cáncer de
vejiga cada vez mayor en la cohorte de este último puede reflejar una mayor dosis de ciclofosfamida acumulada recibida:> 50 g para el 64% de los pacientes en
comparación con el 14-28% de los pacientes en otros estudios.
Otros factores que pueden haber contribuido a la reciente disminución de la incidencia de cáncer de vejiga en AAV. Eliminación de la acroleína, un metabolito de
la ciclofosfamida excreta en la orina y se piensa que el culpable urotoxic principal,
por el uso de 2-mercaptoetanosulfonato (mesna) y hyperhydratation, ahora se aplica ampliamente en la práctica clínica. Cistitis hemorrágica se ha reconocido que
aumentan el riesgo de cáncer del tracto urinario en un factor de 5-7 lo que conduce
a la administración de ciclofosfamida discontinuada después de un primer episodio de cistitis hemorrágica. Intermitente terapia pulsada ciclofosfamida, que se utilizan
cada vez más, parece tener menor urotoxicity que el tradicional de la
administración oral diaria.
Leucemia
Leucemia, leucemia mieloide aguda en su mayoría, es un potencial, dependiente de la dosis de ciclofosfamida complicación. SIRs significativa de 5,7 y 5,9 para la
leucemia aguda y 19,6 para la leucemia mieloide aguda se informó de dos cohortes
del ACP, con largos períodos de latencia de 7-16 años para la leucemia mieloide aguda. Dos estudios adicionales de las poblaciones de AAV encontrado un SIR no
significativa de 3,2 y ningun caso de leucemia. Estos resultados pueden indicar
una disminución del riesgo de leucemia con el uso de ciclofosfamida menos extensa
en los actuales regímenes de tratamiento de AAV.
El cáncer de piel

El aumento del riesgo de cáncer de piel, particularmente CPNM, es bien conocido en la configuración de inmunosupresión adquirida y iatrogénica. Análogos resultados
se encontraron en AAV, con SIRS informó de 2.8-10.4. En términos absolutos, el
CPNM es el tipo de cáncer más común en algunos estudios, lo que representa casi
un tercio de todos los cánceres observados tanto con carcinoma de células basales
y el carcinoma de células escamosas se observó.
Linfoma
Aumento del riesgo de linfoma, principalmente no-Hodgkin, es una preocupación
importante en las enfermedades crónicas reumáticas autoinmunes o inflamatorias. El enlace de AAV y el desarrollo de linfoma siguen siendo
inciertos. Los resultados de estudios anteriores de GPA que informaron un 4 - a un
mayor riesgo de 11 veces de la incidencia de linfomas en general y linfoma no
Hodgkin fueron reproducidos en dos estudios recientes, la búsqueda de un SIR de 1,1 y ningún caso con linfoma. La respuesta inflamatoria en AAV puede no ser
suficientemente fuerte y sostenida para desencadenar linfomagenesis.
Otros tipos de cáncer
Los estudios de GPA o AAV informaron sorprendentemente SIRs alto para el cáncer
de testículo (45,7), la vulva (32,9) y la nariz y el oído (14,1), pero estas
estimaciones se basaron en casos aislados y pueden reflejar los hallazgos casuales. Para el cáncer de pulmón, con una mayor incidencia de muchas
enfermedades autoinmunes o inflamatorias, las RIE de 1.3-2.0 fueron reportadas
con AAV, pero ningún aumento en el riesgo se encontró para GPA pacientes en un estudio de registro sueco. Pertinente, un estudio de casos y controles encontró que
el tabaquismo se asoció negativamente con el desarrollo de GPA.
Papel de agentes inmunosupresores específicos en el desarrollo del cáncer
La carcinogenicidad relativa de los agentes inmunosupresores específicos varía en los compuestos debido a sus propiedades farmacológicas particulares. Estas
diferencias deben ser reconocidas, ya que pueden afectar la práctica clínica. En la
moderna terapia de AAV, múltiples agentes inmunosupresores se dan comúnmente
secuencialmente o en combinación, por lo que la disección de los peligros de los
agentes individuales en el desarrollo del cáncer es difícil.
Riesgo de cáncer con ciclofosfamida
Gran parte de la preocupación de la carcinogénesis iatrogénica en AAV se refiere al
uso de ciclofosfamida. En los estudios de este agente como el agente
inmunosupresor principal, ciclofosfamida fue relacionado con el cáncer del tracto urinario en las neoplasias malignas hematológicas, la artritis reumatoide la PAM, así
como a la leucemia en pacientes con linfoma y la artritis reumatoide. La toxicidad
urotelial y leucohemogenesis reflejan la mutagenicidad ciclofosfamida, pero las
potentes propiedades inmunosupresoras de ciclofosfamida implica que este
medicamento puede tener efectos mucho más amplios cancerígenos.

La cantidad acumulada de ciclofosfamida que se puede administrar con seguridad a los pacientes no es bien conocida. Los datos de un estudio de GPA indicaron que,
con la excepción de riesgo de CPNM, el riesgo de cáncer en general no fue mayor para las dosis acumulativas ≤ 36 g. Los límites de dosis para los ciclofosfamida
encima de la cual se aumentó el riesgo de cáncer de vejiga fueron 25 a 36 g. en el
GPA y 20 g de neoplasias malignas hematológicas. Sin embargo, otro estudio de
AAV (y la poliarteritis nodosa) encontraron que el riesgo de cáncer del tracto
urinario aumentado exponencialmente con el aumento de acumulación de dosis de ciclofosfamida. La determinación de una dosis umbral se complica por el potencial
oncogénico co-efecto de los determinantes huésped, tales como el fumar. Además,
en comparación con la administración intravenosa intermitente e incluso cuando se
ajusta para la dosis de ciclofosfamida total, la administración oral diaria aumenta el
riesgo de cáncer del tracto urinario en las vasculitis; si la vía de administración
ciclofosfamida afecta el desarrollo de otros tipos de cáncer sigue siendo
desconocido.
Riesgo de cáncer con agentes anti-tumorales del factor de necrosis
Aunque antitumorales del factor de necrosis (TNF) agentes tienen indicaciones
marginales en el mejor de los AAV, esta clase de drogas ha atraído una gran atención en términos de desarrollo de cáncer en los AAV. Un estudio aleatorizado,
controlado con placebo ensayo clínico que evalúe etanercept, además del
tratamiento estándar de cuidado para el GPA reportado una tasa mayor a la
esperada de diversos tumores sólidos para los pacientes asignados al azar a recibir etanercept. Las primeras observaciones fueron confirmadas por largo plazo de
seguimiento, con SIR calculado de 3,8 (IC del 95%: 2.1 a 6.3) en comparación con 1,7 (0,6 a 4,0) para los pacientes que no recibieron etanercept. Todos los tumores
sólidos se produjeron en pacientes que habían estado expuestos a la ciclofosfamida
y se sugirió que la ciclofosfamida y el etanercept juntos potencian el riesgo de cáncer. Estos resultados son un tanto en desacuerdo con el perfil de riesgo de
cáncer bien de agentes anti-TNF en otras enfermedades pero dio lugar a una
advertencia en el etiquetado de medicamentos para etanercept.
Riesgo de cáncer con otros agentes terapéuticos
El riesgo potencial de cáncer con azatioprina, metotrexato o micofenolato mofetil
para AAV es desconocida y difícil de evaluar debido a AAV rara vez se trata con estos agentes por sí solos. Un estudio sugirió que> 1-año de tratamiento de AVV
con azatioprina se asoció con una tasa de mortalidad de todo el cáncer estandarizada de 3,0. Los estudios sobre otras enfermedades ofrecer una idea
sobre el potencial carcinogénico de estos agentes. La azatioprina se indicó a
aumentar el riesgo de cáncer, especialmente para CPNM, en los receptores de trasplante renal, la artritis reumatoide y la enfermedad inflamatoria intestinal. Los
datos experimentales sugieren una relación entre la azatioprina y NMSC por un efecto genotóxico en células de la piel. Escasos datos sugieren que el metotrexato
podría inducir linfomas en la artritis reumatoide. Entre los pacientes de trasplante
de órganos sólidos, el micofenolato de mofetilo disminuyó el riesgo de malignidad,
pero este hallazgo podría reflejar un efecto protector sobre el rechazo agudo del

injerto. Rituximab, un anticuerpo anti-CD20, células B de agotamiento del
anticuerpo monoclonal utilizado cada vez más en AAV, se ha asociado con un
aumento de 2,1 veces del riesgo de neoplasias malignas sólidas secundarias en el
tratamiento para el linfoma.
Implicaciones prácticas
La conciencia de que los pacientes con AAV tienen un mayor riesgo de novo neoplasias implica que la atención al paciente debe incluir medidas
preventivas y de detección.
Tracto urinario y la prevención del cáncer de cribado
El mesna y la hiperhidratación deberían ser sistemáticamente co-prescribirse con ciclofosfamida intravenosa. Para los ciclofosfamida oral, la ingesta de abundantes
líquidos mañana se recomienda, y con un tratamiento prolongado (> 4-6 meses), adicional mesna prescripción debe ser considerado. Los pacientes que están o han
expuesto a la ciclofosfamida deben someterse a pruebas de detección 12.06
mensuales con cáncer de vejiga mediante un examen de orina citología;
conclusiones de hematuria no glomerular debe ser objeto de seguimiento por la
consulta de urología para la cistoscopia y ecografía vesical.Se debe prestar especial
atención a los fumadores en los que el cáncer de vejiga se pueden desarrollar con dosis más bajas de tratamiento con ciclofosfamida. Además se contradice con
ciclofosfamida en pacientes con antecedentes de ciclofosfamida cistitis hemorrágica
inducida, estos pacientes deben someterse a una cistoscopia de rutina una vez o
dos veces al año.
Otras recomendaciones
Debido al aumento del riesgo de CPNM, los pacientes con AAV deben ser advertidos de evitar la exposición al sol y usar bloqueadores dom. Un examen de la piel anual
por un médico general o un dermatólogo se ha recomendado. A pesar de la falta de
evidencia de un mayor riesgo de carcinoma cervical o neoplasia intra-epitelial en
mujeres, la adherencia al cribado cervical regular deben ser alentados porque las
tasas de cáncer de cuello uterino se incrementan en otras enfermedades tratadas con inmunosupresores. Los fumadores, especialmente los ciclofosfamida receptor,
deben ser alentados a dejar de fumar a causa de un posible efecto sinérgico sobre
el riesgo de cáncer del tracto urinario.

El cáncer como un desencadenante o causa de AAVVasculitis de vez en cuando desarrolla secundariamente a la malignidad. Relacionados con malignidades vasculitis se han descrito con cánceres
linfoides y mieloides, mielodisplasia y un amplio espectro de tumores sólidos. Relacionados con malignidades vasculitis son poco frecuentes,
constituyendo 0.4-4.2% de todos los casos de vasculitis en algunas investigaciones. La forma más común de cáncer de vasculitis asociada es vasculitis
leucocitoclástica cutánea. Sistémicas síndromes vasculíticos se han observado en
pacientes con cáncer, con poliarteritis nodosa siendo el fenotipo de la enfermedad predominante en una serie grande de casos. Una estrecha relación temporal entre
el diagnóstico de cáncer y la aparición de vasculitis se ha descrito en un número de
pacientes, lo que sugiere que las respuestas inflamatorias provocadas por la
neoplasia subyacente contribuir a la patogénesis de la vasculitis asociada a malignidad. Además, algunos casos de vasculitis pueden ocurrir en pacientes con
cáncer previo o concomitante, debido a los factores de riesgo que predisponen a ambas condiciones. Los eventos patogénicos que causan vasculitis en pacientes
con cáncer permanecen aunque no del todo comprendidas.
Estudios caso-control de cáncer asociados AAV
Una serie de informes de casos y series de casos han sugerido tumores malignos asociados con AAV anteriores y el enlace se ha investigado en retrospectiva
estudios de casos y controles. Sin embargo, los datos son algo inconsistentes y no
concluyentes completamente.
Un estudio investigó el riesgo de cáncer diagnosticados antes o simultáneamente
con vasculitis en 200 pacientes británicos con AAV comparación con la edad y el sexo controles pareados sanos. La frecuencia del cáncer anterior o concomitante
fue seis veces mayor en el grupo AAV (riesgo relativo (RR): 6.02, 95% CI: 3.72-
9.74); estimaciones separadas de riesgo de GPA y MPA no fueron proporcionados.
Un estudio de 477 pacientes alemanes GPA y controles 479 con artritis reumatoide
no encontró diferencias entre los grupos en la prevalencia de cualquier tipo de cáncer diagnosticado anterior o simultáneamente. Sin embargo, la prevalencia de
carcinoma de células renales fue mayor entre los pacientes GPA (odds-ratio (OR)]:
8,73, IC 95%: 1,04 a 73,69), basado en siete y un casos de cáncer en el GPA y grupos de la artritis reumatoide, respectivamente. Cuando se restringe el análisis a
los tipos de cáncer concomitante en cualquier sitio, que se define como el
diagnóstico del cáncer 3 meses antes o después del diagnóstico de GPA o la artritis
reumatoide, el riesgo de GPA asociada con diagnóstico de cáncer fue mayor (OR:
18,00, 2.30 a 140.67), esta estimación se basó en 14 casos GPA con cánceres
concomitantes.
Un estudio sueco registro nacional de pacientes internos, investigar el riesgo de
cáncer de vejiga urinaria entre 1065 pacientes del ACP, concluyó que los
antecedentes de carcinoma de vejiga fue dos veces más común en la cohorte en el
momento del diagnóstico de vasculitis que se esperaba de la prevalencia en la
población general población de Suecia (RR: 2,1; IC 95%: 0,6-3,6), esta observación

se basa en ocho casos de cáncer de vejiga que precedieron al diagnóstico de GPA
en una mediana de 1,5 años.
En un estudio danés de 293 pacientes GPa y 2930 la edad y el sexo con ajuste los
controles de población, la prevalencia de cáncer en cualquier sitio antes del
diagnóstico de vasculitis no fue significativamente mayor en el grupo GPA (OR: 0.9, 1.4-IC del 95% 2,2). Subanálisis estratificado por tipo de cáncer reveló una
prevalencia significativamente mayor de cáncer de testículo sólo (OR 6,4, 1,1 a 38),
basado en dos pacientes del ACP en los que el cáncer testicular desarrollados hace más de 10 años antes del diagnóstico de las vasculitis. La prevalencia total de cáncer en cualquier sitio diagnosticado <2 años antes de
vasculitis no se incrementó significativamente (OR: 1.6, 0.8-3.4), y sólo se produjo
con CPNM prevalencia aumentó significativamente durante este intervalo de tiempo. Además, la incidencia de tumores malignos no aumentó significativamente
entre los pacientes GPA durante el primer año después del diagnóstico de vasculitis,
y ningún tipo específico de cáncer ocurrió en exceso durante el período de
seguimiento.
Implicaciones prácticas
Desde un punto de vista clínico, el número relativamente bajo de los cánceres
observados a través de AAV estudios caso-control no proporciona un fuerte
argumento a favor de la revisión de rutina de malignidad en pacientes con diagnóstico reciente de AAV. Así, los estudios disponibles pueden haber tenido poca
potencia y no puede excluirse que un pequeño subconjunto de AAV puede ser provocada por el cáncer. En GPA pacientes con enfermedad atípica o respuesta
inadecuada a la terapia, las investigaciones para el cáncer se deben considerar sobre una base caso por caso. En vista de la escasez de datos disponibles para
MPA, debe ampliarse la investigación para determinar el grado en que AMP puede
ser causalmente asociada con malignidad.
ConclusionesLa magnitud de la incidencia de cáncer en los pacientes sometidos a tratamiento para AAV se ha comprendido mejor. La mayor parte de la información disponible
sugiere que la incidencia de cáncer se incrementa en aproximadamente 1,6 a 2
veces en comparación con la de la población general y el riesgo puede ser menor en MPA que en GPA. El aumento de la incidencia de cáncer está relacionado con
toxicidad directa ciclofosfamida, particularmente para cáncer del tracto urinario y la
leucemia, y otros mecanismos, tales como la inmunovigilancia alterada, lo que
puede resultar en NMSC y aumentar el riesgo de una amplia gama de tipos de cáncer. Se necesitan más datos para determinar si la reducción de la exposición a
los agentes inmunosupresores pueden reducir el riesgo de cáncer. La conciencia del
riesgo de desarrollo de cáncer que se necesita en la atención clínica y debe
conducir a medidas preventivas como el uso de la mesna y protección de la piel, así como de detección. Por el contrario, si el cáncer es una causa potencial subyacente
de AAV no está claro. Los datos actuales sugieren que el cáncer es poco probable

que un factor etiológico común en AAV. Sólo un subconjunto menor de los casos
AAV podría ser atribuible al cáncer previo o concomitante.
Indicaciones prácticas
-
Las personas con AAV están en riesgo incrementado de desarrollar cáncer,
en comparación con la población general.
-
Cáncer del tracto urinario, la leucemia aguda y no-melanoma cáncer de piel
son los cánceres más consistentemente vinculada con AAV.
-
La ciclofosfamida se considera el principal culpable de riesgo de cáncer en
AAV, pero el nivel acumulativo de la droga que aumenta el riesgo de cáncer
no está bien definido.
-
La prevención del cáncer y la detección debe convertirse en una parte del
total de la atención AAV.
-
Relacionada con el cáncer de AAV, que se define por una estrecha relación
cronológica entre el cáncer y diagnósticos de AAV, parece ser cribado raras,
por lo regular para el cáncer en recién diagnosticado AAV no está
garantizado.
Programa de investigación
-
Más estudios de grandes muestras de pacientes con AAV bajo los estándares
actuales de atención y seguimiento a largo plazo son necesarios para
evaluar aún más la incidencia global y el tipo específico de cáncer en los
AAV.

Trombosis de la vasculitis
Enfermedad tromboembólica es una complicación cada vez más reconocido de
varias vasculitis. Una observación común es que las complicaciones
tromboembólicas coinciden con períodos de mayor actividad enfermedad vasculitis,
pero el mecanismo por el cual esto sucede es aún desconocido. Tromboembólicos
enfermedad ha sido reconocida durante décadas como un importante contribuyente
a la morbilidad y mortalidad de la enfermedad de Behçet, y el papel de la
anticoagulación en su gestión se reduce al mínimo en favor de la inmunosupresión,
aunque las pruebas de ensayos controlados aleatorios que falta. Los datos
auxiliares de un ensayo clínico aleatorizado y estudios observacionales
retrospectivos han confirmado una asociación entre venosa tromboembólica
enfermedad y vasculitis asociadas a anticuerpos anti-neutrófilos citoplasmáticos
(ANCA). Un aumento del riesgo cardiovascular está también reconocido por
vasculitis asociadas a ANCA. Trombosis juega un papel importante en la
patogénesis de la tromboangiitis obliterante (enfermedad de Buerger). La
asociación de trombosis con otras vasculitis tales como arteritis de células gigantes
y la vasculopatía inducida por levamisol está bajo investigación.
Palabras clave Vasculitis ;
Trombosis ;
Enfermedad tromboembólica ;
Vasculitis ANCA ;
La enfermedad de Behçet
Introducción - vasculitis, enfermedad tromboembólica y la tríada de VirchowEn el siglo XIX, la opinión predominante en el origen de la enfermedad
tromboembólica fue la realizada por el influyente francés Jean Cruveilhier
patólogo. Su teoría era que el proceso trombótico fue una consecuencia de la
inflamación de los vasos sanguíneos, como había visto desarrollar coágulos en las
zonas donde pus estaba presente. El dogma central de su obra es que la
inflamación es un proceso básico para el desarrollo de trombosis, como se expresa
en el aforismo que acuñó: 'La phlebite domine toute la pathologie "(flebitis domina
toda patología). En 1856, Rudolph Virchow, considerado por muchos como una de
las figuras seminales en anatomía patológica y al que el 'tríada de Virchow "de
trombosis (hipercoagulabilidad, daño a los vasos de sangre y estasis sanguínea) se
atribuye, publicó un extenso ensayo
(Gesammelte Abhandlungen zur Medicina Wissenschaftlichen) tratados colectivos
sobre Medicina Científica) refuta y vista Cruveilhier descrédito de una asociación
entre trombosis y la inflamación de los vasos sanguíneos. Para Virchow, la

inflamación es una consecuencia de la trombosis de los vasos sanguíneos y no una
causa. Teoría de Virchow se impuso y la asociación entre trombosis y la inflamación
se redujo al mínimo con posterioridad. Dentro del campo de las vasculitis, esta
teoría está siendo desafiada.
Similar a otros procesos inflamatorios tales como infecciones y sepsis, que puede
ser pro-trombótica, vasculitis muchos están siendo reconocidos como condiciones
que tienen una asociación con la trombosis (Tabla 1 ). El modelo predominante para
el desarrollo de trombosis depende de una interrupción en la capa endotelial del
vaso sanguíneo, ya sea con la exposición del colágeno subendotelial o liberación de
factor tisular. Dentro de la familia de las vasculitis, no está claro cómo el entorno
pro-trombótico se genera, pero ha sido una observación repetida de que los
episodios de trombosis grupo alrededor de los períodos de mayor actividad de la
enfermedad o poco tiempo después del inicio de diagnóstico o enfermedad. Como
un potencial correlacionar, estudios recientes han vinculado períodos de activo anti-
neutrófilo (ANCA anticuerpo citoplásmico)-vasculitis asociadas en niños con
mayores concentraciones de micropartículas que contienen factor tisular,
proporcionan una hipótesis convincente para una asociación entre inflamación
asociada con vasculitis activa y la trombosis.
Tabla 1. Vasculitis y su asociación con enfermedad tromboembólica.
Trastorno vasculítica
Asociación con enfermedad tromboembólica
Las pruebas de apoyo Comentarios
Vasculitis asociada a ANCA
•Aumento del riesgo de trombosis venosa
•Aumento del riesgo de eventos cardiovasculares
•Los datos auxiliares de ensayo controlado aleatorio en GPA
•Estudios retrospectivos de cohortes observacionales en otras vasculitis ANCA
•Aumento del riesgo cardiovascular aterotrombótica
•Trombosis venosa profunda y la embolia pulmonar son las principales formas descritas
•Asociación con el período de mayor actividad de la enfermedad
•No se encontró asociación identificada con factores protrombóticos
•El riesgo cardiovascular estimado en un 14% dentro de los 5 años del diagnóstico
La enfermedad de Behçet
•Aumento del riesgo de trombosis venosa
•Los estudios de población y grandes series de casos
•Amplia experiencia clínica
•Estudios patológicos
•La trombosis venosa puede afectar y lechos vasculares arteriales
•Trombosis tiende a ocurrir en los pacientes más jóvenes y poco después del diagnóstico o durante los períodos de mayor actividad de la enfermedad
•Papel limitado para la anticoagulación en favor de la inmunosupresión se describe
Tromboangeítis • • •

Trastorno vasculítica
Asociación con enfermedad tromboembólica
Las pruebas de apoyo Comentarios
obliterante (enfermedad de Buerger)
Presente Varias series de casos
•Amplia experiencia clínica
•Estudios patológicos
Inflamatoria trombo es una característica prominente de la enfermedad patológica
•La tromboflebitis superficial frecuentemente presentes en las zonas afectadas
Arteritis de células gigantes
•Aumento del riesgo de trombosis venosa
•Aumento del riesgo de eventos cerebrovasculares
•Solo estudio observacional
•Series clínicas pequeñas
•Las series clínicas que describe un aumento en la frecuencia de accidente cerebrovascular y se benefician de la terapia anti-plaquetaria
•Frecuencia de la trombosis venosa y eventos isquémicos parece ser el aumento poco después de la aparición de enfermedades
Levamisol vasculopatía inducida
Presente •Serie de casos describiendo patología
•Características trombóticas e inflamatorias destacado
La poliarteritis nodosa
Cuestionable para tromboembolismo venoso
•Estudio observacional
•Población de estudio
•Baja frecuencia de TEV que los ANCA vasculitis asociada
Enfermedad de Kawasaki
Presente •Los informes de casos
•La experiencia clínica
•La trombosis asociada con aneurismas de las arterias coronarias
ANCA = anticuerpos anti-neutrófilos citoplasmáticos, GPA = granulomatosis con
poliangeítis (antes conocida como granulomatosis de Wegener), VTE = tromboembolismo
venoso.
Tromboembólicos venosos de la enfermedad en las vasculitis asociadas a ANCACuatro estudios realizados en diferentes poblaciones de pacientes han descrito un
aumento del riesgo de tromboembolismo venoso (TEV) en pacientes con anti-
neutrófilos citoplasmáticos asociadas con anticuerpos vasculitis (AAV) ( Tabla
2 ). En 2005 la granulomatosis de Wegener (ahora rebautizado con granulomatosis

poliangeítis, GPA) Prueba Etanercept (WGET) fue publicado. Este estudio investigó si
etanercept fue una terapia útil para el mantenimiento de la remisión después del
tratamiento de inducción exitoso en pacientes con GPA, con resultados negativos. El
estudio siguió a un total de 180 pacientes durante un promedio GPA de 27 meses, y
durante el transcurso del estudio, se observó que los participantes tuvieron una
incidencia mayor de lo esperado de TEV (7,0 eventos por 100 pacientes-año -), aun
cuando en comparación con los individuos tratados con etanercept para otras
indicaciones, los pacientes con lupus, la artritis reumatoide o la población en
general. La incidencia de TEV era comparable a la de los individuos que han tenido
un TEV anterior. Un total de 29 pacientes del ACP de 180 (16,1%) tuvieron TEV en
algún momento y 16 de estos episodios se produjo después de inclusión en el
estudio. Once de los 29 episodios de TEV prevalentes fueron embolias pulmonares
(EP), con o sin trombosis venosa profunda (TVP). También se señaló que los
episodios incidentes de TEV se asocia generalmente con períodos de enfermedad
activa (dentro de los 2 meses de la inscripción). En un estudio posterior realizado
con muestras almacenadas de los participantes del estudio WGET, la presencia de
conocidos factores pro-trombóticos y se comparó con la población general y se
correlacionó con la presencia de TEV. Sólo una mayor frecuencia de anticuerpos
anti-cardiolipina se observó (12% en WGET vs 1-5% en los controles sanos). Otros
pro-trombóticos marcadores (por ejemplo, beta 2 1-glicoproteína anticuerpos y
factores genéticos protrombóticos) no fueron diferentes en comparación con los de
los controles. No hay factores estudiados fueron correlacionados con la presencia
de TEV entre los participantes del estudio wget.
Tabla 2. Estudios clínicos sobre la asociación entre ANCA vasculitis y enfermedad
tromboembólica venosa.
Estudiar Tipo de estudio Paciente población
Resultado principal Comentario
Merkel et al., 2005
Estudio auxiliar de ECA
180 pacientes con GPA inscrito a un ensayo clínico entre 2000 y 2002
Tasa de incidencia de 7,0 eventos de TEV por 100 pacientes-año-
Tasa de incidencia mayor que el SLE, RA, y población normal
Weidner et al., 2006
Análisis de cohorte retrospectivo no controlado
105 pacientes con AAV seguida entre 1986 y 2001
Tasa de incidencia de 4,3 eventos de TEV por 100 pacientes-año-

Estudiar Tipo de estudio Paciente población
Resultado principal Comentario
Stassen et al., 2008
Análisis de cohorte retrospectivo no controlado
198 pacientes con AAV seguida entre 1990 y 2005
Tasa de incidencia de 1,8 por cada 100 eventos de TEV personas-año
La tasa de incidencia fue de 6,7 acontecimientos por-100-persona y año durante los períodos de enfermedad activa
Allenbach et al., 2009
Análisis de cohorte retrospectivo no controlado
377 pacientes con GPA, 236 pacientes con AMP, 232 pacientes con CSS seguida entre 1985 y 2006
Tasa global de incidencia 1,58 por eventos de TEV-100-persona y año. Frecuencias absolutas del 8% para GPA, el 7,6% para el MPA, el 8,2% para CSS
Tasa de incidencia fue de 7,26 eventos por 100 años-persona durante los períodos de enfermedad activa
ANCA = anticuerpos anti-neutrófilos citoplasmáticos, RCT = ensayo controlado aleatorio,
GPA = granulomatosis con poliangeítis (antes conocida como granulomatosis de
Wegener), VTE = tromboembolismo venoso, LES = lupus eritematoso sistémico, artritis
reumatoide = artritis reumatoide, AAV = asociada a ANCA vasculitis, MPA = poliangeítis
microscópico, CSS = síndrome de Churg-Strauss.
En 2006, Weidner y sus colegas publicaron un estudio retrospectivo después de
revisar los registros de 105 pacientes con diagnóstico de AAV en la Universidad de
Erlangen-Nuremberg, Alemania, entre 1986 y 2001. Ellos confirmaron 13 casos de
TEV, siete en pacientes con GPA, tres en pacientes con poliangeítis microscópicas
(MPA) y tres en pacientes con insuficiencia renal limitada vasculitis. La incidencia
calculada fue de 4,3 eventos por 100 años-paciente-, con 81% de los episodios que
ocurran durante periodos de enfermedad reportado activa, sin embargo, ninguna
herramienta de actividad de la enfermedad se utilizó en el estudio. En 2008,
Stassen y sus colegas publicaron sus datos retrospectivamente en 198 pacientes
con diagnóstico de AAV entre 1990 y 2005 en el Centro Médico Universitario de
Groningen, en los Países Bajos. Un total de 25 episodios de TEV fueron identificados
después de un promedio de 6,1 años de seguimiento. La incidencia global de TEV
fue menor que en los informes anteriores (1,8 eventos por 100 años-persona). Sin
embargo, en este estudio de seguimiento más largo con menos períodos de
enfermedad activa la incidencia estimada aumentó a 6,7 events/100-person-years
cuando únicamente los períodos de enfermedad activa se considera. En este
informe, el 52% de los eventos tromboembólicos venosos se produjeron durante los
3 meses anteriores o posteriores al diagnóstico inicial o una recaída y eventos
asociados GPA eran una minoría relativa (46%). Ocho casos fueron empresas
públicas con o sin TVP.
En 2009, el Grupo de Estudio de Vasculitis francés publicó los resultados de su
análisis retrospectivo de la frecuencia de TEV entre 1130 pacientes con cuatro
diferentes formas de vasculitis necrotizante sistémica. Los diagnósticos fueron GPA
( n = 377), MPA ( n = 236), el síndrome de Churg-Strauss (CSS) ( n = 232) y la
poliarteritis nodosa (PAN) ( n = 285). El tiempo medio de seguimiento fue de 58
meses, y un total de 83 episodios de TEV se produjo, en promedio, 5,8 meses
después del diagnóstico inicial. La frecuencia de TEV por categoría de enfermedad
dentro de la AAV fueron 30/377 (8%) para el GPA, 18/236 (7,6%) para el MPA y
19/232 (8,2%) para CSS. Este fue el primer informe de la identificación de la

frecuencia de TEV en CSS. Estas frecuencias fueron significativamente mayores que
la observada en PAN (2,5%). La incidencia global de TEV durante el período de
seguimiento fue 1.58/100-person-years, pero aumentó significativamente durante
los períodos en los que se consideraba que la enfermedad activa (3 meses antes y 6
meses después de un diagnóstico inicial o recaída) para una incidencia durante
estos periodos de 7,26 eventos/100 años-persona durante la enfermedad
activa. Después de un análisis multivariable, la edad avanzada al momento del
diagnóstico, el sexo masculino, antecedentes de TEV antes y antecedentes de
accidente cerebrovascular con déficit motor fueron factores asociados
positivamente con el diagnóstico de TEV.
En resumen, las frecuencias de TEV se incrementaron en todas las formas de AAV,
principalmente durante los períodos de enfermedad activa. PEs constituyen una
proporción significativa de eventos de TEV. Actualmente reconocidos pro-
trombóticos factores no explican el aumento de las frecuencias de TEV en pacientes
con AAV. Las implicaciones clínicas y terapéuticas de estos hallazgos aún no están
claras. Por lo menos, estas observaciones deben conducir a una mayor conciencia
sobre el riesgo potencial de TVP y EP. Los pacientes con disnea se presenta con
mayor y / o hemoptisis AAV podría estar sufriendo de una recaída vasculitis, una
infección o un PE.
Arteriales eventos aterotrombóticos en las vasculitis asociadas a ANCAArteriales eventos aterotrombóticos, traduciéndose en la enfermedad isquémica del
corazón, los eventos cardiovasculares accidente cerebrovascular y otros, también
se han descrito en el aumento de frecuencias en pacientes con AAV. Un primer
informe de la Universidad de Birmingham, Reino Unido, describió un aumento del
riesgo de eventos cardiovasculares (síndrome coronario agudo, angina de pecho,
accidente cerebrovascular, ataque isquémico transitorio o enfermedad arterial
periférica) en pacientes con AAV en comparación con los controles emparejados con
enfermedad renal crónica, con un hazard ratio (HR) de 2,23 (95% intervalo de
confianza (IC): 1.1 a 4.4). Un segundo estudio de Dinamarca informó de un aumento
de las probabilidades de tener episodios de cardiopatía isquémica en pacientes con
GPA, tanto tempranas y tardías después del diagnóstico en comparación con la
población general. Este aumento de las probabilidades se concentró en los
individuos que fueron más de 50 años de edad al momento del diagnóstico, eran
hombres y tenían las mayores dosis acumuladas de ciclofosfamida para el
tratamiento. Por último, los investigadores de Europa y Estados Unidos que trabajan
con datos del Grupo de Estudio Europeo Vasculitis y los ensayos clínicos de Estados
Unidos estimó que el riesgo de sufrir un evento cardiovascular en los 5 años
después del diagnóstico de cualquiera de las GPA o MPA en un 14%.Reglas de
predicción se han desarrollado para identificar a los pacientes con el riesgo más alto
de tener complicaciones cardiovasculares ( Fig. 1. ). Los elementos incluidos en
estas reglas incluyen la edad del paciente, la presión arterial diastólica, proteinasa
3 o ausencia de anticuerpos, la tasa de filtración glomerular y artículos vasculitis
actividad de la enfermedad. Estos hallazgos han hecho las vasculitis asociadas a
ANCA unirse a la artritis reumatoide y el lupus eritematoso sistémico en el grupo de

las enfermedades reumáticas en que se incrementa el riesgo de enfermedad
cardiovascular. El conocimiento de esta asociación y la aplicación de tratamientos
preventivos pueden ayudar a disminuir la morbilidad y la mortalidad por
enfermedad cardiovascular acelerada en los pacientes con AAV.
La figura. 1. Aumento del riesgo cardiovascular en pacientes con granulomatosis de
poliangeítis o poliangeítis microscópico. A) Modalidad final para predecir el riesgo
cardiovascular 5 años. Después de estimar el puntaje de riesgo que se puede traducir en
una estimación del riesgo cardiovascular en tres etapas = riesgo bajo (verde, <10%),
riesgo medio (amarillo, 10-20%) y riesgo alto (rojo,> 20%). HTN = presencia de la
hipertensión, PR3 = presencia de proteinasa 3 de anticuerpos. B) Un modelo de
clasificación del árbol alternativa para estimar el riesgo cardiovascular después de 5 años
en pacientes con granulomatosis de poliangeítis o poliangeítis microscópico. Siguiendo el
algoritmo de árbol proporciona una estimación simple de la categoría de riesgo
cardiovascular. PR3 = presencia de proteinasa 3 de anticuerpos, FGe (MDRD) = tasa de
filtración glomerular estimada por la modificación de la ecuación de la enfermedad renal,
BVAS = Birmingham puntuación de actividad de la vasculitis. Reproducido con el permiso
de la referencia.
Enfermedad trombótica en la enfermedad de BehçetEnfermedad de Behçet (EB) es una vasculitis que es la única que se trata de dos
lechos vasculares arteriales y venosos de calibre variable. La condición es
marcadamente heterogénea y más frecuente en Asia y Oriente Medio. La
enfermedad vascular se informa con frecuencia en BD e implica venosas y
arteriales trombóticos junto con aneurismas arteriales. Estos hechos parecen ser
más frecuentes en los pacientes procedentes de Oriente Medio. Los eventos
trombóticos en BD pueden implicar múltiples lechos arteriales y venosos ( Tabla
3 ). Algunos de ellos, como el síndrome de Budd-Chiari y la trombosis de la vena
cava, representan una porción significativa de la morbilidad de la BD en

determinadas zonas geográficas. La contribución de los eventos trombóticos en la
mortalidad de BD no es clara, ya que la mayoría de los informes se concentran en
Oriente Medio, tienden a trombosis y aneurismas agregados dentro de las
categorías "enfermedad vascular" y no son concluyentes en sus resultados. Un
informe francés de 2010 encontró enfermedad arterial asociado con la mortalidad,
pero no la enfermedad venosa. La prevalencia de la trombosis en BD varía entre
10% y 30%.
Tabla 3. Presentaciones clínicas de la trombosis en la enfermedad de Behçet.
Manifestación Vascular Comentario
La trombosis venosa profunda
Generalmente grandes venas de las extremidades inferiores: ilíacas femoral, poplítea
La tromboflebitis superficial
Por lo general, en las extremidades inferiores o en las zonas afectadas de otro modo por la trombosis venosa profunda
Trombosis del seno venoso cerebral
Por lo general, en hombres jóvenes
Trombosis de vena cava Tanto SVC y la participación de IVC se describen
Budd-Chiari Asociado con alta mortalidad
Trombosis de la arteria pulmonar
Casi siempre en asociación con aneurismas de la arteria pulmonar
Trombosis intracardiaca Por lo general, en el ventrículo derecho y en asociación con trombosis de la arteria pulmonar
La mayoría de las manifestaciones trombóticas de BD se informa, ocurren poco
después de la aparición de la enfermedad. Estos tienden a ser mucho más común
en los hombres y en pacientes con una menor edad a la aparición de
enfermedades. Manifestaciones trombóticas se cree que es una consecuencia de la
inflamación vasculítica activo en los lechos vasculares implicados, y como tales
están asociados con un aumento de marcadores inflamatorios y vasculitis activa en
otros lugares. Las manifestaciones trombóticas más comunes de BD son más bajos
TVP extremidad inferior y la tromboflebitis superficial extremidad. Estas trombosis
(trombosis venosa profunda y tromboflebitis) comúnmente se producen en el
mismo paciente. TVP en BD por lo general ocurren en las venas femoral, poplítea y
safena y se manifiestan como dolor en las extremidades inferiores, induración,
edema e hiperpigmentación. La tromboflebitis superficial puede manifestarse como
nódulos dolorosos extremidades inferiores que pueden ser clínicamente
indistinguibles de eritema nudoso o poliarteritis cutánea.
Trombosis de la vena cava puede ocurrir en la vena cava inferior o
superior. Trombosis de la vena cava inferior se puede manifestar con la presencia
de colaterales abdominales, varices esofágicas y cambios en la pigmentación de la
piel. Trombosis de la vena cava superior se manifiesta por la cara o hinchazón del
brazo junto con el desarrollo de colaterales. Budd-Chiari (obstrucción de la vena
hepática) es una complicación temida de BD, y se sospecha en el marco de las
extremidades inferiores edema, ascitis o insuficiencia hepática. Se ha asociado con
una tasa de mortalidad significativa. Dural trombosis venosa central es una
manifestación frecuente de menores BD y ve con más frecuencia en los hombres.
Sus principales manifestaciones corresponden a hipertensión intracraneal e
incluyen dolor de cabeza, alteraciones visuales con edema de papila y parálisis del
sexto nervio, dolor de cabeza y vómitos. Trombosis de la arteria pulmonar es una

complicación rara de la BD, generalmente en asociación con aneurismas de la
arteria pulmonar y la enfermedad activa en otra parte. A pesar de ser poco
frecuente, se asocia con una morbilidad y mortalidad significativas. La presentación
clásica es con dolor en el pecho, fiebre, tos, disnea y hemoptisis. Trombos arteria
pulmonar en forma BD in situ los estudios de autopsia y cuidadoso mirando
empresas públicas no han demostrado que estos están presentes en BD. Trombosis
intracardíaca también se ha descrito en BD, habitualmente en asociación con la
enfermedad de la arteria pulmonar.
Trombosis y vasculitis parecen estar íntimamente involucrados en la BD. Un
proceso difuso inflamatorio que implica tanto arterial como venosa lados se
encuentra generalmente en asociación con trombos fuertemente adherente y no
trombótica flotante "cola". Esto puede explicar la baja frecuencia de fenómenos
embólicos en BD. Oclusión de los vasos es más común en el lado venoso, y el
proceso destructivo recipiente conduce a aneurismas con la subsiguiente trombosis
en el lado arterial. La mayoría de los estudios que exploran la relación entre la
hipercoagulabilidad y BD han dado resultados negativos. Asociaciones débiles entre
la presencia de factor V Leiden, HLA-B51, y enfermedad tromboembólica no se han
confirmado en la literatura.
Desde un punto de vista terapéutico, el fuerte vínculo entre la inflamación y la
trombosis en BD ha sido apoyado por tres revisiones retrospectivas y una amplia
experiencia clínica con anticoagulantes e inmunosupresores. En un estudio
retrospectivo realizado en Corea examinó los resultados de los 37 pacientes con TB
y un episodio previo de TVP, seguidos durante una media de 50 meses. De ellos, 16
recibieron tratamiento inmunosupresor solo, 17 recibieron tratamiento
inmunosupresor y anticoagulación y cuatro recibieron anticoagulación sola. Tres de
los cuatro pacientes con anticoagulación sola tuvieron una recurrencia de TVP. No
hubo diferencias significativas en las frecuencias de TVP recurrente entre los
pacientes que recibieron terapia inmunosupresora solo (12,5%) o terapia
inmunosupresora con anticoagulación (5,9%) ( p = 0,6). Un segundo estudio
realizado en Turquía está disponible sólo en forma de resumen. Se estudiaron
retrospectivamente las probabilidades de trombosis venosa profunda recurrente y
el desarrollo de síndrome post-trombótico entre 95 pacientes con BD y un episodio
de TVP anterior. Las probabilidades se redujeron significativamente en los pacientes
tratados con azatioprina o ciclofosfamida, en comparación con una probabilidad no
significativa disminución en los pacientes tratados con anticoagulación. El estudio
más grande que se llevó a cabo en Francia compilando un total de 586 casos de
trombosis venosa en pacientes con BD. El objetivo del estudio fue investigar los
factores asociados con la recaída trombosis o la mortalidad. Tras el análisis
multivariante, el uso de agentes inmunosupresores se asocia con una disminución
muy significativa en el riesgo de trombosis recidivante (HR de 0,26, 95% CI 0,14 a
0,52). Los anticoagulantes no parecen ser útiles por sí mismos o como
complemento de los inmunosupresores en pacientes con BD, aunque no hay
ensayos controlados aleatorios que se han realizado y las actuales directrices
publicadas reconocer esto como un área con necesidades insatisfechas de prueba.

Enfermedad tromboembólica en otras vasculitis
Vasculitis de grandes vasos: la arteritis de células gigantes y la arteritis de Takayasu
Se está acumulando evidencia en apoyo de una mayor frecuencia de TEV en
arteritis de células gigantes (ACG). Los primeros estudios pequeños que exploran la
asociación entre GCA, anticuerpos anti-fosfolípidos y eventos vasculares no
encuentra el papel de los anticuerpos antifosfolípidos, pero sugirió que el TEV
puede incrementarse en GCA. Un estudio de cohorte presentó recientemente
comparó el riesgo de TVP y EP entre 1175 pacientes con ACG de British Columbia
con diez controles emparejados por paciente. Tras el análisis multivariable, los
riesgos relativos de la TVP y la EP se encontró significativamente aumentado. El
riesgo de TVP fue de 2,4 veces mayor (95% CI 1.5-3.9) y el riesgo de PE fue de 3,1
veces mayor (95% IC 1.9 a 5.1) que en los no emparejados GCA controles. Lo más
interesante, se observó que el mayor incremento en el riesgo estaba presente en el
año siguiente al diagnóstico, con un riesgo relativo de trombosis venosa profunda
de 5,9 (IC 95%: 02.09 a 11.04) y 15,1 (IC 95% 6.6-36.2) para el PE. Este aumento
del riesgo observado durante el primer año sugiere que la enfermedad
tromboembólica en GCA también podría estar asociada con periodos de mayor
actividad de la enfermedad.
Aterotrombosis arterial, sobre todo en forma de trazos vertebrobasilar, se ha
informado que se producen con frecuencia poco después del diagnóstico en
GCA. Paradójicamente, los marcadores de inflamación, como la anemia y el
aumento de las tasas de sedimentación se han visto negativamente asociado con
estas complicaciones. Un número de estudios han analizado el uso de bajas dosis
de aspirina y anticoagulación para prevenir las complicaciones isquémicas de la
ACG con la mayoría de los estudios favorece ya sea de baja dosis antiagregantes o
anticoagulantes un pequeño estudio de informes ningún beneficio.
La arteritis de Takayasu es una vasculitis de grandes vasos, que comparte
características clínicas e histopatológicas con ACG, aunque es más común en un
grupo diferente demográfico (mujeres jóvenes). Se ha postulado que las diferencias
entre las dos condiciones son artificiales y que podrían ser fenotipos extremos de
una misma entidad común. No informe que describe la frecuencia de TEV en
arteritis de Takayasu es disponible. Un único estudio retrospectivo pequeño informa
una menor frecuencia de eventos isquémicos arteriales en pacientes con arteritis de
Takayasu asociada con el uso de agentes anti-plaquetas, comparado con los
anticoagulantes o sin tratamiento.
Tromboangeítis obliterante (enfermedad de Buerger)
Tromboangeítis obliterante (TAO) es una vasculitis inflamatoria fuertemente
asociado con el consumo de tabaco, que es único en su respeto relativo de la pared
del vaso sanguíneo y el predominio de altamente inflamatoria celular trombos. Es
preferentemente afecta a las arterias pequeñas y medianas empresas y las
venas. Una alta frecuencia se observa en el Oriente Medio y el sudeste de Asia,
aunque tiene una distribución mundial. Extremidad claudicación es el síntoma típico

de la presentación junto con tromboflebitis superficial, generalmente en zonas
afectadas por la claudicación. Los estudios también describir TAO en asociación con
el tabaco de mascar o el consumo de cannabis. Dejar de fumar uso es la única
terapia efectiva. Marcadores de autoinmunidad endotelial y protrombóticos factores
que incluyen anticuerpos anti-endoteliales, la protrombina 20210 mutaciones G, A y
anticuerpos anti-cardiolipina se han encontrado que estar presente en las
frecuencias más altas en pacientes con TAO en comparación con individuos
sanos. Las implicaciones de estos hallazgos para la patogénesis no están claras,
pero es poco probable que impactar estrategias de tratamiento en una condición en
la que se ha demostrado para dejar de fumar para ser eficaz.
Levamisol asociada a vasculopatía cutánea
El levamisol es un antihelmíntico utilizado ilegalmente como agente de carga en el
tráfico de cocaína. Desde 2010, los informes de vasculopatía cutánea con
inflamación y la trombosis asociada con levamisol han proliferado. La vasculopatía
asociada con levamisol se caracteriza por máculas oscuras o violáceas, lesiones
purpúricas o placas localizan preferentemente en las orejas o la cara, pero que se
puede presentar en cualquier parte del cuerpo. Artralgias están comúnmente
presentes. Levamisol también puede inducir agranulocitosis, que podría ser un
hallazgo de laboratorio en estos casos. Comúnmente presentes son ANCAs de
especificidades diferentes, incluyendo citoplásmica (21%) y perinuclear (88%) ANCA
mediante inmunofluorescencia, 3 anti-proteinasa o anti-mieloperoxidasa por
inmunoensayos ligados a enzimas (tanto en aproximadamente el 60% de los
casos). Los anticuerpos antinucleares, anticuerpos contra la elastasa de los
neutrófilos y los anticuerpos anti-cardiolipina también son comúnmente
presentes. La mayoría de los pacientes mejoran con el abandono del consumo de
cocaína. La inmunosupresión con glucocorticoides u otros agentes se ha
recomendado en algunos casos.
La patología de los casos de vasculopatía inducida por levamisol revela trombosis
cutánea en 84% de los casos. La mitad de estos casos se había asociado
vasculitis. Una minoría de los casos se observó vasculitis sin trombosis. Levamisol
vasculopatía inducida parece ser una condición emergente en la que predomina un
componente trombótico.
La poliarteritis nodosa
Enfermedad tromboembólica se ha sospechado que se asocia con la poliarteritis
nodosa después de informes de casos iniciales que describen la trombosis en los
casos de PAN asociados con la presencia de anticuerpos anti-fosfolípido. Más
recientemente, el Grupo de Estudio de Vasculitis francés examinó la frecuencia de
TEV entre 285 pacientes con PAN y nos pareció ser significativamente menor que
en los casos de vasculitis asociadas a ANCA (2,5%) durante los 50 meses de
seguimiento medio. La razón de probabilidad ajustada de TEV en las vasculitis ANCA
en comparación con el PAN fue 2,88 (IC del 95%: 1,27 a 6,50). No está claro si la
frecuencia de TEV en el PAN se incrementa en comparación con la población
general. Un reciente estudio poblacional de Suecia evaluar la incidencia de la EP en

la población de pacientes con enfermedades autoinmunes hospitalizados entre
1964 y 2008 informa un aumento del riesgo en los pacientes con PAN (razón de
incidencia estandarizada de 13,26, IC 95%: entre 9,33 y 18,29). Es probable, sin
embargo, que este análisis no pudo distinguir entre la definición moderna de PAN y
de la definición anterior, que incluía poliangitis microscópica.
La enfermedad de Kawasaki
La trombosis coronaria es una característica bien descrita de la enfermedad de
Kawasaki, siempre en asociación con el daño estructural a las arterias coronarias en
forma de aneurismas. Una de las funciones postuladas de ácido acetilsalicílico en el
tratamiento de la enfermedad podría ser a través de su efecto antiplaquetario a
través de la prevención de la formación o ampliación de trombos coronarios.
ResumenEnfermedad tromboembólica se ha convertido en una complicación cada vez más
reconocido de diferentes condiciones vasculitis. Un tema describe comúnmente en
estas asociaciones es que coinciden con períodos de mayor actividad de la
enfermedad. Tal vez uno de los conceptos más importantes en evolución es que la
inmunosupresión - y no anticoagulación - debería desempeñar el papel terapéutico
más importante en el tratamiento de la TEV asociado con BD, dado que el proceso
es impulsado por la inflamación vascular. La asociación entre TEV y vasculitis
asociada a ANCA se ha confirmado en diferentes grupos de pacientes. Al igual que
con BD, el riesgo de TEV es mayor en períodos de enfermedad activa, y estudios
sobre la asociación con conocidos pro-trombóticos factores han sido poco
reveladora. Una asociación convincente entre TEV y GCA está empezando a ser
reconocido en los pacientes recién diagnosticados. Para la mayoría de las vasculitis,
incluyendo AAV y GCA, un mayor riesgo de complicaciones arteriales
aterotrombóticos que se informa y la alineación de las vasculitis con otras
enfermedades reumáticas tales como artritis reumatoide y lupus eritematoso
sistémico. Por último, el papel de la trombosis en otras vasculitis menos comunes,
tales como levamisol o vasculopatía inducida TAO debe ser reconocido por los
médicos para ayudar con las decisiones diagnósticas y terapéuticas.
Dado el papel cada vez más importante que desempeña la inflamación vascular en
la etiopatogenia de la trombosis en pacientes con vasculitis, es el momento -
después de más de 150 años - para dar el crédito apropiado a la hipótesis en gran
parte olvidada de Jean Cruveilhier y recordar una vez más que, al menos en el
ámbito de las vasculitis, 'la phlebite domine toute la pathologie "(flebitis domina
toda patología).
Indicaciones prácticas
•
El TEV es una complicación de la vasculitis asociadas a anticuerpos anti-
neutrófilos citoplasmáticos (AAV); acontecimientos coinciden con los
períodos de mayor actividad de la enfermedad.
•

Análoga a la artritis reumatoide y el lupus eritematoso sistémico, un
aumento del riesgo cardiovascular se reconoce como una característica de
AAVs.
•
Un aumento del índice de sospecha de EP y TVP debe tener precaución en
pacientes con AAV después del diagnóstico inicial y durante los brotes de
enfermedades.
•
Arteriales y venosos tromboembólicos están asociados con períodos de
enfermedad activa en BD.
•
La inmunosupresión se debe considerar seriamente en el manejo de la
enfermedad tromboembólica en BD.
Programa de investigación
•
¿Cómo se comporta la actividad aumentó enfermedad vasculítica se
traducen en un mayor riesgo de trombosis?
•
Implicaciones terapéuticas de la enfermedad tromboembólica en las
vasculitis asociadas a ANCA debe ser investigada. Es necesario determinar si
la enfermedad tromboembólica debe considerarse como un criterio para la
recaída de la enfermedad y en qué medida debe gestión de estos episodios
se basan en la inmunosupresión o la anticoagulación.
•
El limitado papel de la anticoagulación en la enfermedad tromboembólica
asociado con BD debe ser confirmado en ensayos clínicos controlados.
•
Una asociación entre complicaciones tromboembólicas y GCA activa o
recurrente debe ser investigada.

Calidad de vida y medidas de resultado en vasculitis
Las vasculitis primarias son un conjunto de vida o un órgano y de enfermedades
con un curso a menudo marcada por la alternancia de períodos de vasculitis activa
y remisión. A diferencia de los ensayos clínicos en los campos de la cardiología y la
oncología, donde las intervenciones de tratamiento se han probado de manera
controlada usando los puntos duros "fin", como la mortalidad y la hospitalización,
los puntos de 'Fin' sustituto tienen que ser utilizados en ensayos clínicos aleatorios (
ECA) en vasculitis. Dado el carácter multisistémico de las vasculitis, sus
presentaciones clínicas heterogéneas y rareza, la obtención de resultados medida
de desarrollo es una tarea difícil.
El objetivo de esta revisión es resumir los datos sobre la salud relacionados con la
calidad de vida se ve afectada por vasculitis, describir las medidas de resultado
utilizadas actualmente y dar una idea de futuro de resultado: mide el desarrollo. El
enfoque principal es anti-anticuerpos frente al citoplasma de neutrófilos (ANCA)-
asociada a vasculitis, donde existe la mayor cantidad de datos y el desarrollo de las
medidas de resultado se encuentra más adelante. Los datos sobre otras vasculitis
también se discuten brevemente.
Palabras clave Vasculitis ;
Salud en relación con la calidad de vida ;
Las medidas de resultado
IntroducciónBase médico-medidas de actividad de la enfermedad y el daño son ampliamente
aceptados herramientas para la evaluación de la enfermedad de anticuerpos anti-
neutrófilos citoplasmáticos (ANCA)-vasculitis asociada (AAV) y han permitido para la

realización de exitosos ensayos clínicos que han perfeccionado el uso de agentes
terapéuticos existentes e identificaron nuevas terapias médicas efectivas. A pesar
de estos avances, sigue siendo asociado con AAV reducido sustancialmente la salud
relacionados con la calidad de vida (CVRS), incluso durante los periodos de remisión
de la enfermedad. Por lo tanto, "fin" puntos basado puramente en la consecución o
el mantenimiento de la remisión, tal como está definido actualmente, no podría
satisfacer la próxima generación de ensayos clínicos aleatorios (ECA) en los
AAV. Desarrollo de las medidas de resultado para la vasculitis de grandes vasos se
encuentra en una etapa temprana. Las futuras medidas de resultado que ambos
incorporan la perspectiva del paciente para capturar los beneficios del tratamiento
de la mayor importancia para los pacientes y tienen excelentes propiedades
estadísticas para maximizar la eficiencia juicio. Mejores propiedades estadísticas de
las medidas de resultado permitirá detectar pequeñas diferencias entre los grupos
de tratamiento (especialmente útil en los ensayos de efectividad comparativa),
permiten la inscripción de un menor número de sujetos, tienen más poder para
buscar a los subgrupos o permitir cortos períodos de seguimiento, que son todas las
consideraciones importantes para permitir la prueba eficiente de los agentes
terapéuticos candidatos y son especialmente importantes en el estudio de las
enfermedades raras, como las vasculitis.
CVRS en las vasculitisVarios estudios han evaluado específicamente la CVRS en AAV y la mayoría de ellos
utilizan el Short Form 36 (SF-36). SF-36 es una medida genérica que contiene 36
ítems que evalúan la CVRS en ocho dimensiones de la salud: función física, rol
físico, dolor corporal, salud general, vitalidad, función social, rol emocional y salud
mental. Las puntuaciones para cada dimensión / rango subescala de 0 a 100, con
puntuaciones más altas indican una mejor CVRS. Dos puntuaciones de resumen se
puede derivar de las ocho subescalas: el resumen del componente físico (PCS)
Resultado puntuación y el resumen del componente mental (MCS), ambos de los
cuales están referidos a normas resultados que pueden ser estandarizado para
tener una media de 50 y desviación estándar de 10 en la población de referencia.
Los estudios han reportado reducción de la CVRS en pacientes con AAV en
comparación con la población las normas, más aún en PCS que en MCS.
En AAV, la enfermedad activa está claramente asociada con una reducción de la
CVRS en comparación con remisión. Sin embargo, los datos sugieren que las
actuales herramientas de evaluación de la enfermedad son sólo débilmente
correlacionadas con las medidas de CVRS. En un análisis transversal en el que todos
los sujetos tenían la enfermedad activa, no hubo una asociación clara entre la
actividad de la enfermedad, medida por la puntuación de actividad Birmingham
Vasculitis (BVAS) y SF-36 las medidas de resumen. Parece que la implicación del
sistema nervioso y quizás superior del tracto respiratorio síntomas de vasculitis
están asociados con la CVRS a un mayor grado que otras manifestaciones de la
enfermedad. Un estudio de 180 sujetos en un ensayo clínico informó débil
asociación entre la CVRS y daño orgánico permanente, medida por el índice de
daño Vasculitis (VDI) , mientras que otros estudios más pequeños no encontraron
ninguna asociación entre la CVRS y el daño enfermedad. Por otra parte, la

asociación sustancial se ha informado entre la CVRS y la fatiga en pacientes con
vasculitis. Otros estudios han demostrado que la calidad de vida se ve afectada en
las vasculitis través de la interacción social con amigos disminuido y la situación
laboral.
Los datos son escasos en la CVRS en otras vasculitis, pero sugieren que la CVRS se
reduce en otros tipos de vasculitis, incluyendo arteritis de Takayasu, la enfermedad
de Behçet y la enfermedad de Kawasaki. En la arteritis de células gigantes (ACG),
un estudio encontró ninguna asociación de SF-36 con manifestaciones de la
enfermedad de la vasculitis y subescalas parecen comparables con la población
general, pero otro estudio identificó que los dominios de la CVRS que son
importantes para los pacientes con ACG no están bien cubiertos por los
instrumentos genéricos de CVRS.
En resumen, el AAV se asocia con una reducción considerable de la CVRS en
múltiples dimensiones. CVRS tiene asociaciones débiles con actualmente se utilizan
instrumentos de evaluación de la enfermedad y los restos que se incorporarán en
los instrumentos de medida de resultado en los ensayos futuros vasculitis.
Las actuales medidas de resultado en vasculitisLas medidas de resultado en Reumatología (OMERACT) es un grupo internacional de
investigadores, médicos clínicos, epidemiólogos, bioestadísticos, pacientes,
funcionarios reguladores y ejecutivos de la industria biofarmacéutica que trabajan
en colaboración para avanzar en el desarrollo de por datos, las medidas de
resultado validadas para su uso en ensayos clínicos. Dentro de OMERACT, hay un
grupo de trabajo que Vasculitis ha definido un conjunto central de medidas de
resultado para su uso en AAV en cuatro dominios: "evaluación de actividad de la
enfermedad", "enfermedad de la evaluación de daños", "mortalidad" y "resultados
de los pacientes reportados (PROS) ".
Enfermedad de evaluación de la actividad
Los BVAS se han convertido en la medida estándar para la actividad de la
enfermedad en las vasculitis y ha sido respaldado por la comunidad OMERACT. La
versión más actual de BVAS (versión 3) consta de 56 ítems, cada uno referente a un
síntoma clínico de la vasculitis, agrupados en nueve sistemas de órganos. Cada
elemento tiene un peso de 1-9, dependiendo de la gravedad de la manifestación
que refleja el elemento y si el elemento se refleja una nueva actividad de la
enfermedad / empeoramiento de síntomas frente persistente. Cada uno de los
nueve sistemas de órganos tiene una puntuación máxima que es diferente para los
diversos sistemas de órganos. BVAS fue diseñado por un consenso de expertos
vasculitis con respecto tanto al contenido de los pesos de instrumentos y
material. BVAS discrimina entre enfermedad activa y remisión y ha validez de
constructo con respecto a la CVRS y los biomarcadores en los análisis
longitudinales y en el análisis transversal de cohortes de pacientes donde hay
mezcla de los pacientes con enfermedad activa e inactiva. En contraste, los análisis
transversales, donde todos los sujetos tienen la enfermedad activa, reportar
asociaciones mínimos o nulos de BVAS con la CVRS o biomarcadores. Una versión

específica de BVAS para su uso en pacientes con granulomatosis de poliangeítis
(GPA, anteriormente granulomatosis de Wegener (GW)), BVAS / WG, se ha
desarrollado y utilizado en los ensayos clínicos. Revisión de BVAS utilizando un
enfoque basado en datos para llegar a pesos artículo ha sido propuesto, pero no ha
sido probado en una cohorte de validación ni ganado aceptación para su uso en
ensayos clínicos. Todas las versiones de BVAS son completas con respecto a la
captura de una amplia variedad de manifestaciones de la enfermedad
vasculitis. Puntos "fin" principal en la mayoría de los ECA de AAV se derivan
directamente de la puntuación BVAS. Las diferentes versiones BVAS han
demostrado que se correlaciona muy bien con los demás y con la evaluación global
del médico.
BVAS también tiene varias limitaciones. En primer lugar, BVAS fue desarrollado para
su uso en diferentes tipos de vasculitis y sólo ha sido validado en grupos formados
por pacientes con diferentes tipos de vasculitis. Estos grupos de ensayo incluyeron
sólo a unos pocos temas con vasculitis cutánea, vasculitis reumatoide y la vasculitis
cerebral, lo que cuestiona si BVAS debe considerarse como un válido instrumento
de evaluación de la enfermedad para esas enfermedades. En segundo lugar, BVAS
se basa en el juicio del evaluador (casi siempre un médico) con respecto a la
participación de órganos, la referencia apropiada a la actividad de la enfermedad en
lugar de otras causas (como el daño) y si los elementos representan nuevos /
Actividad peor enfermedad o enfermedad persistentemente activa. En tercer lugar,
es poco BVAS escalable y en ECA es esencialmente utilizado para la remisión
documento (BVAS = 0) frente a la enfermedad activa (BVAS> 0), ya que carece de
la capacidad para discriminar entre más sutiles pero importantes, los estados
patológicos intermedios. Esto pone en duda si BVAS es apropiado utilizar como un
instrumento continuo. Esta preocupación también ha sido planteada por otros
investigadores. En cuarto lugar, como la mayoría de AAV-ECA han sido o 'ensayos
nulos o diseñados como equivalencia / no-inferioridad ensayos, sólo existen datos
limitados en cuanto a lo bien BVAS discrimina entre los brazos que reciben
tratamientos de eficacia variable en los ECA. Es importante que la capacidad de una
medida de resultado de discriminar entre grupos de tratamiento esté bien
documentada antes de utilizar dicho instrumento para declarar la equivalencia de
los agentes terapéuticos.
Varios otros actividad de la enfermedad-se han desarrollado instrumentos tales
como el Índice de Actividad Vasculitis, la enfermedad de Índice de Extensión y la
puntuación de los cinco factores que han demostrado ser de valor pronóstico, pero
no tienen o tienen muy pocos datos con respecto a la sensibilidad a los cambios.
Enfermedad de la evaluación de daños
La VDI es el instrumento más utilizado para la evaluación de daños en las
vasculitis. La VDI consta de 64 artículos seleccionados por consenso de expertos
para reflejar el daño que puede afectar a los pacientes con vasculitis,
independientemente de la atribución a la actividad de la enfermedad o relacionados
con el tratamiento de efectos adversos. La puntuación de VDI pretende reflejar un
daño permanente e irreversible que ha estado presente durante un mínimo de 3
meses. Por lo tanto, en estudios longitudinales de la VDI no debe disminuir con el

tiempo, incluso si la prueba del daño previamente obtuvo llega a ser difícil de
detectar. La VDI fue validado con referencia a las puntuaciones de los daños para el
lupus eritematoso sistémico (LES) y actividad de la enfermedad anterior. VDI
también fue encontrado para ser asociado con la mortalidad futuro. En un estudio
de 180 pacientes con AAV incluidos en un ensayo clínico, sólo el 11% no registró
daños tras 2 años de seguimiento. Además de la VDI, la Evaluación de Daños
combinada (CDA) se ha desarrollado en respuesta a la preocupación de que no VDI
puede capturar todo el daño importante que afecta a los pacientes con vasculitis. El
CDA es un instrumento más amplio con 135 artículos y tarda más tiempo para
llenar pulg estudios que exploran la asociación entre la CVRS y no reveló daño o
asociaciones muy débiles y no VDI ni el CDA se asocian con BVAS o PCR.
En resumen, tanto VDI y captura CDA, como se pretende, un dominio de
enfermedad distinta. Aunque las asociaciones mínimos o nulos se han encontrado
entre estas medidas los daños y la CVRS, la asociación de VDI con la mortalidad de
relieve su importancia. Puntos apropiados "fin" puede definirse a partir de los
instrumentos de daños, tal vez sobre todo en los ECA con largos períodos de
seguimiento.
Mortalidad
A pesar de los avances en el tratamiento, AAV está claramente asociado con una
mayor mortalidad. Es probable que la mayoría de los ECA para la vasculitis no
tenga el poder estadístico para evaluar los tratamientos experimentales con
respecto a su eficacia en la mortalidad, pero los datos sobre muertes sin duda se
deben recoger en todos los ECA.
Paciente informó de los resultados
No reportado por el paciente específico de la enfermedad medida ha sido
desarrollado y validado correctamente en vasculitis. En las vasculitis se ha
demostrado que las medidas de resumen SF-36, PCS y MCS, discriminar entre los
estados patológicos de importancia y la carga de morbilidad de captura que no es
capturado por BVAS. SF-36 medidas se recogen a menudo como resultados
secundarios en ensayos clínicos, pero no se han encontrado para discriminar entre
los grupos de tratamiento. Incorporación de la SF-36 para el conjunto básico de
medidas de vasculitis representa el reconocimiento por los investigadores y la
comunidad vasculitis OMERACT de la importancia de la paciente informó de los
resultados (OPIs) para la evaluación de la enfermedad, en lugar de la opinión de
que la perspectiva del paciente está suficientemente representada por este
genérico medida de la CVRS.
En las vasculitis de grandes vasos es una experiencia muy limitada con el uso de los
instrumentos de medida de resultado, incluyendo las BVAS, a pesar de que
originalmente se desarrolló para la evaluación de la enfermedad en todas las
vasculitis. Pocos ECA han llevado a cabo en GCA y todas las definiciones que se
utilizan diversos recaída de la enfermedad se basa en los síntomas, los marcadores
serológicos y la necesidad de una escalada en la terapia como puntos de "fin"

primario. Ningún ECA se han publicado de la arteritis de Takayasu, pero al menos
un ECA está en marcha.
Los próximos pasos en el desarrollo de medidas vasculitis resultadoDesarrollo de medidas de resultado representa un proceso iterativo, donde las
futuras medidas de resultado a los instrumentos existentes y los datos de los
estudios en esos resultados se aplicaron. Ahora existe entusiasmo entre los
investigadores vasculitis para el desarrollo de vasculitis específica de la enfermedad
PRO y la evaluación de cómo OPIs genéricos añadir al proceso de la enfermedad-
evaluación. Además, el desarrollo de criterios para la respuesta al tratamiento,
llegando a las basadas en datos pesos por elementos de actividad de la enfermedad
y los instrumentos de los daños, y el diseño de nuevos instrumentos han sido
identificadas como racionales próximos pasos para el grupo OMERACT vasculitis de
trabajo. Finalmente, el desarrollo de una medida continua compuesta por actividad
de la enfermedad, ya que se han desarrollado con éxito en otras enfermedades
reumáticas y los puntos óptimos de primaria 'final' para los ECA vasculitis, debe ser
considerado.
Desarrollo y ensayo de OPIs en vasculitis
Existen numerosos datos que sugieren que la perspectiva del paciente no está
suficientemente representada en las medidas de resultado utilizadas actualmente:
Existe un considerable desacuerdo entre los médicos y pacientes sobre el nivel de
actividad de la enfermedad. Los médicos y pacientes también difieren en su rango
de manifestaciones de la enfermedad según la importancia. La fatiga es el número
uno clasificado síntoma de importancia para los pacientes y ha apropiadamente de
una atención creciente en enfermedades crónicas tales como la artritis reumatoide
y el lupus eritematoso sistémico. Es probable que la medida apropiada de la fatiga
sustancialmente pudiera añadir a la evaluación de la enfermedad en vasculitis. -Alta
del tracto respiratorio síntomas, tales como la participación nasal y laríngea costras,
son también muy conocidos manifestaciones de AAV asociados a las medidas de
CVRS. La discapacidad auditiva es relativamente común, aunque a menudo no
reconocida en AAV, pero rara vez cubierto en OPIs genéricos por lo que
potencialmente podría ser incluido en un instrumento específico de la
enfermedad. Aunque pocos síntomas han sido catalogados como posibles
candidatos a ser incluidos en un Profesional específica de la enfermedad, es
importante que todos los dominios de dicho instrumento se identifiquen a priori a
través de entrevistas cualitativas con los pacientes. Los pacientes también deben
participar en todos los aspectos del desarrollo del instrumento en etapas
posteriores, como la redacción de artículos y la elaboración del instrumento
final. Colaboración con los pacientes, como co-investigadores, se ha defendido en
toda la investigación clínica en reumatología y ha sido de gran valor en el desarrollo
de las medidas de resultado dentro de OMERACT.
Además de la enfermedad de los instrumentos específicos, es posible que los
profesionales genéricos pudieran aumentar considerablemente el proceso de la

enfermedad-evaluación. Muchas construcciones tales como el dolor, la función física
y la fatiga pueden ser capturadas por una medida genérica destinada para su uso
en diferentes enfermedades. Las medidas genéricas permiten comparaciones con
otras enfermedades y, a los instrumentos utilizados, las traducciones validadas en
múltiples idiomas existen. Una medida emergente genérico de la percepción
subjetiva de la salud es el Sistema Resultado informado por el paciente Medición
(PROMIS) que tiene como objetivo ofrecer una mejor "caja de herramientas" para la
investigación médica en el siglo 21, proporcionando los investigadores clínicos con
un gran banco de psicométricamente elementos robustos de medición OPI en una
amplia gama de enfermedades crónicas. Teoría de respuesta al ítem (IRT) es el
marco estadístico utilizado por PROMIS para encontrar un pequeño conjunto de
elementos (preguntas) que abarcan toda la gama de la construcción del
instrumento se pretende capturar. PROMIS instrumentos han sido diseñados por
ordenador adaptable prueba (CAT), que involucra a sujetos les pide elementos de
nivel de dificultad guiados por su respuesta a los ítems anteriores. Los sujetos
continuar para responder a preguntas hasta que sus resultados se han determinado
con precisión alta (umbral de finalización alcanzado). CAT es menos susceptible a
efectos suelo y techo de las medidas tradicionalmente utilizadas. Informes de la
validación inicial de los instrumentos de PROMIS se han publicado recientemente y
estos datos establecen normas de la población y demostrar la correlación con otras
variables que describen las mismas construcciones en los pacientes con
enfermedades crónicas. Se están realizando estudios para evaluar la validez de los
instrumentos PROMIS varios como medidas de resultado en vasculitis.
Medida de resultado compuesta en vasculitis
Desarrollo de un continuo una medida unidimensional compuesto de actividad de la
enfermedad representa un reto para los complejos multi-órgano enfermedades,
pero puede resultar en beneficios sustanciales si se hace correctamente. De tal
medida continua, cortes de condonación, bajo, medio y alto actividad de la
enfermedad podría ser definido. Estas medidas proporcionan objetivos racionales
para los ECA e incluso haciendo 'treat-to-target' un enfoque viable en la práctica
clínica. Tales medidas también facilitar el desarrollo de criterios de respuesta,
análogos a los que se han derivado de Disease Activity Score en 28 articulaciones
(DAS28) en la artritis reumatoide. Componentes candidato de una medida vasculitis
compuesto podría incluir:
i)
Médico medida basada en: Es probable que una medida basada médico
como BVAS contribuiría en gran medida a esta medida de resultado
compuesta.
ii)
Los pacientes informaron resultados: Paciente con sede puntuación global
podría ser de valor como una medida de resultado en las vasculitis, como en
algunas otras enfermedades inflamatorias. Un estudio reciente encontró que
la evaluación global del paciente de la actividad de la enfermedad durante la
remisión aparente recaída de la enfermedad predice el futuro,

argumentando que captura algunos elementos de la actividad de la
enfermedad que no es capturado por los BVAS.
iii)
Serológica marcador: Aunque muchos expertos en el campo no sienten
existen biomarcadores que pueden utilizarse de manera fiable para las
decisiones de tratamiento de base en los marcadores ampliamente
disponibles, tales como la PCR o ANCA podría capturar elementos de la
actividad de la enfermedad perdidas por otras medidas y por lo tanto
contribuir a una medida de resultado compuesta para la actividad de la
enfermedad.
'Fin' primaria puntos para los ECA futuros vasculitis
Remisión de la enfermedad y la recurrencia de la enfermedad, después de la
remisión se ha logrado, son los puntos de la más común primaria 'final' en los ECA
de AAV. La remisión en la vasculitis se puede definir como un estado de ausencia de
actividad de la enfermedad con la posibilidad de recurrencia futuro. En los ECA, AAV
remisión se define como BVAS = 0 y tanto en los ECA y los estudios longitudinales,
los sujetos están en remisión de la enfermedad en la gran mayoría de las visitas de
estudio y sólo un 15-25% de las veces tienen la enfermedad activa. En los sujetos
con AR, la remisión se asocia con casi alcanzar normas de la población con respecto
a la CVRS. Por otro lado, en remisión de AAV, como se define actualmente (BVAS =
0), las medidas de la CVRS se reducen considerablemente en pacientes con AAV en
comparación con las normas de población. Un estudio reciente encontró que
durante la remisión, evaluaciones globales del paciente para la actividad de la
enfermedad predice una recaída manifiesta enfermedad en el futuro y el aumento
de los valores de ANCA durante la remisión también se han encontrado predictivo
de recaída en el futuro. Por lo tanto, ambos valores de laboratorio y un profesional
durante los períodos de remisión preceder a la enfermedad activa. Estas dos líneas
de evidencia sugieren que, en AAV, los períodos de actividad de la enfermedad
oculta ocurrir que no es capturado por los actualmente utilizados médico a base de
medidas. Durante décadas, una definición amplia de la remisión fue apropiado para
la práctica clínica como opciones de tratamiento para la enfermedad activa
consistía en altas dosis de glucocorticoides y ciclofosfamida durante largos
períodos: por lo que es comprensible que no estados de enfermedad en AAV, piensa
que requieren este régimen potente, de las palabras como la remisión. Con la
disponibilidad de varios regímenes de tratamiento menos tóxico, las definiciones
más estrictas de remisión son probablemente más apropiado.
La perspectiva de las agencias reguladoras sobre las medidas de resultado y la
realización de los ensayos clínicos también deben ser considerados. En apoyo de
una declaración del etiquetado de nuevos agentes terapéuticos, la Administración
de Alimentos y Medicamentos (FDA) requiere un ECA para alcanzar el éxito con el
punto principal "fin", y sólo entonces se significativos secundarias "fin" puntos
considerados informativa.
Este requisito significa que no importa la cantidad de un nuevo agente alivia los
síntomas de importancia para los pacientes y mejora la CVRS, ese agente no ganará
aprobación de la FDA a menos que también se ha encontrado eficaz en relación con

el punto principal fin. Esto podría ser visto como un argumento para el uso de un
índice compuesto, que incluye la perspectiva del paciente, como punto "fin"
primario en los ECA vasculitis futuras.
Fertilidad y embarazo en las vasculitis
A pesar de la rareza de la vasculitis, la fertilidad y el resultado del embarazo en el
ámbito de la vasculitis se han convertido en un tema importante de interés dentro
de la última década. El impacto potencial de las terapias de vasculitis,
especialmente ciclofosfamida, se ha examinado, hasta cierto punto, pero los datos
son limitados sobre el posible impacto de la enfermedad en sí misma sobre la
fertilidad. Lo ideal sería que el embarazo debe ser planificado cuando la vasculitis
está en remisión. El resultado para las madres y los recién nacidos suele ser bueno
cuando vasculitis se conoce antes del embarazo y está en remisión, pero toda
mujer embarazada debe ser supervisada por un especializado equipo médico
formado por obstetras especializados en partos de alto riesgo e internistas /
reumatólogos con experiencia en el manejo de estas enfermedades raras. La

mayoría de las complicaciones maternas durante el embarazo son de hecho debido
a los daños vasculitis: hipertensión en arteritis de Takayasu (TAK) o con
granulomatosis poliangeítis (GPA) / poliangeítis microscópicas (MPA) con
insuficiencia renal, asma o el daño cardiaco en eosinofílica con granulomatosis
poliangeítis (EGPA) y subglótica estenosis y / o bronquial (es) en el GPA. La pérdida
del embarazo puede ocurrir en aproximadamente el 10% de los casos en GPa, hasta
20% en EGPA, 20-30% en la enfermedad de Behçet y hasta 25% en TAK, y varios
estudios encontraron altas tasas de nacimientos prematuros, al menos con algunas
vasculitis. Manifestaciones Vasculitis en los recién nacidos de madres con vasculitis
conocidos son muy raros y habitualmente transitoria.
Palabras clave Vasculitis ;
Anti-anticuerpos citoplasmáticos de neutrófilos (ANCA) ;
Embarazo ;
El parto prematuro;
Esterilidad ;
La infertilidad ;
Corticosteroides ;
Los inmunosupresores
El embarazo en las vasculitis se ha convertido en un tema importante de interés
dentro del campo de vasculitis. Este interés se debe considerar una buena señal, ya
que es paralela a la mejora general de los resultados para los pacientes con
vasculitis. El número de artículos publicados sobre este tema y el de los estudios,
completado o iniciado justo, se ha disparado ( Fig. 1 ). Como consecuencia de ello,
la conciencia y la comprensión de los verdaderos riesgos del embarazo en vasculitis
están aumentando gradualmente. En la actualidad, el riesgo general de resultado
deficiente del embarazo no parece ser alta con vasculitis en comparación con lupus
eritematoso sistémico o síndrome anti-fosfolípido. Sin embargo, la gestión de
embarazo, desde la concepción hasta el parto y el puerperio, y los impactos
recíprocos de embarazo y vasculitis en sí probablemente varían entre las
mujeres. Ciertamente, los resultados maternos y fetales están influenciados por la
actividad de la enfermedad y daño de órgano en el paciente durante el
embarazo. El embarazo en pacientes con vasculitis debe considerarse de alto riesgo
y requiere una planificación cuidadosa y un control periódico por tanto obstetras e
internistas / reumatólogos con experiencia en estas enfermedades raras.

La figura. 1. Número de artículos publicados en el embarazo (primaria) Vasculitis cada
año entre enero de 1970 y diciembre de 2011. (Búsqueda de MEDLINE a través de PubMed
con "vasculitis" y "embarazo", restringido a "ser humano" y que incluye todo tipo de
artículos - opiniones, informes de casos y series). La consulta inicial PubMed búsqueda
recuperó 2074 referencias. Después de la exclusión de artículos sobre placenta
enfermedad vascular, trastorno trombofílico vasculitis primaria o secundaria (relacionada
con la infección, lupus, etc), 259 artículos fueron identificados: 115 en arteritis de
Takayasu y / o enfermedad de Behçet (partes negras de barras), y 144 en el otro vasculitis
primaria (porciones de barras grises).
Preocupaciones de fertilidad en pacientes con vasculitisUna preocupación importante en las mujeres jóvenes y los hombres diagnosticados
con vasculitis es el impacto potencial sobre la fertilidad. A menudo, a la luz de la
vida y el potencial de órganos potencialmente mortales consecuencias de vasculitis,
las consecuencias para la fertilidad no son inmediatamente consideradas. Sin
embargo, los proveedores de salud deben identificar y tratar este tema con los
pacientes en una fase temprana y ciertamente antes de tratamiento
farmacológico. El tema debe ser re-dirigido cuando el paciente habla embarazo. El
estado del paciente fertilidad actual debe ser cuidadosamente evaluado, así como
las implicaciones de edad, junto con el asesoramiento cauteloso con respecto a las
posibles consecuencias de las opciones terapéuticas para la fertilidad. Tanto la edad
avanzada y aumento de la dosis de ciclofosfamida (CYC) afectan negativamente a
la fertilidad en otras enfermedades y puede, a vasculitis también.
Papel de vasculitis en la fertilidad
Vasculitis como la granulomatosis de poliangeítis (GPA), poliarteritis nodosa (PAN) o
enfermedad de Behçet rara vez involucran los órganos reproductores
femeninos. Desregulación funcional neuroendocrina del eje hipotálamo-hipófisis-
ovario es posible, como en cualquier situación estresante, pero suele ser

transitoria. En los hombres, la orquitis (o orquiepididimitis) es una manifestación
clásica de PAN, pero también se puede observar en el GPA (debido a la inflamación
granulomatosa e isquemia), enfermedad de Behçet, o IgA vasculitis (IgAv; púrpura
de Henoch-Schönlein púrpura). Intra-testicular inflamación generalmente es
reversible con el tratamiento, sin consecuencias clínicas evidentes, pero necrosis
isquémica testicular es posible. En un estudio de 19 pacientes GPa, más de la mitad
tenían alguna evidencia biológica de hipogonadismo (definido por un aumento de la
hormona estimulante del folículo> 2 veces el límite superior de referencia y el bajo
nivel de testosterona en suero), con independencia del tratamiento recibido
previamente.
Impacto de las anteriores (citotóxicos) tratamientos
CYC es la droga más potente que se usa para tratar la vasculitis, pero se asocia con
un alto riesgo de inducir infertilidad o subfertilidad en 20-85% de las mujeres en
edad fértil en función de la dosis acumulada recibida y la edad del paciente. La
dosis acumulativa de CYC asocia con insuficiencia ovárica prematura en las mujeres
(sin vasculitis) disminuye con la edad: 20,4 g en las mujeres de 20-30 años de edad,
9,3 g para las mujeres de 30-40 años de edad y sólo el 5,2 g para las mujeres
mayores de 40 años. Este hallazgo se debe a la reducción del número de ovocitos
viables en el momento de la terapia. Por lo tanto, la recepción de 12 g CYC a la
edad de 38 años no tiene el mismo impacto que a la edad de 18 años, pero la dosis
exacta anterior que la subfertilidad puede ocurrir en un paciente individual no
puede determinarse con precisión. El anti-hormona Mülleriana (AMH) nivel
Recientemente se ha encontrado que es un potencial marcador de la reserva
ovárica en mujeres con subfertilidad. En este estudio de 42 mujeres con GPA, los
cambios en el nivel de AMH se correlaciona inversamente con la dosis acumulativa
CYC, con una de 0.74 ng ml -1 disminución en el nivel de cada CYC 10 g
consume. Sin embargo, se necesitan estudios adicionales para determinar la
precisión con nivel de AMH se puede utilizar para evaluar la fertilidad y estimar el
riesgo de CYC infertilidad inducida en las vasculitis.
El impacto negativo de CYC sobre la fertilidad es una preocupación para los
hombres. Esterilidad, subfertilidad, y oligo-o azoospermia se observaron en el 50-
90% de los hombres dada anteriormente CYC. Hay una asociación dependiente de
la edad con la reversibilidad del impacto CYC, con los hombres menores de 40 años
más probabilidades de recuperarse de oligo-azoospermia o interrumpieron el
tratamiento con ciclofosfamida.
Otros medicamentos utilizados para tratar la vasculitis y / o durante las fases de
tratamiento específicos no parecen responsables de subfertilidad o infertilidad,
estos medicamentos incluyen corticosteroides, colchicina, azatioprina (AZA),
micofenolato mofetil (MMF), leflunomida, factor de necrosis tumoral α (TNF-α )
bloqueadores o anticuerpos anti-CD20 monoclonales (rituximab, RIT). Algunos
informes para otras condiciones de vasculitis sugieren que el metotrexato (MTX)
puede inducir oligospermia reversible.

Gónadas preservación y opciones de tratamiento para la infertilidad
Para formas graves de vasculitis sistémica, especialmente vasculitis asociadas con
autoanticuerpos dirigidos contra anti-neutrófilos anticuerpos citoplasmáticos (ANCA)
o PAN con factor (s) de mal pronóstico, el tratamiento con la combinación de
corticosteroides y CYC sigue siendo el estándar de oro. AZA o MTX y MMF se
consideran menos potentes y no se consideran de primera línea inmunosupresores
de inducción para tales graves / sistémica formas. Para adultos con graves GPA y
poliangeítis microscópicas (MPA), la única alternativa a CYC, cuando esté indicado y
aprobado como por los EE.UU. Food and Drug Administration en abril de 2011, es
RIT. Los datos publicados son insuficientes para los niños, y sólo los informes de
casos o series pequeñas de RIT para algunas otras vasculitis han sido reportados. Si
RIT se prefiere sobre CYC para los pacientes jóvenes debe basarse en
características individuales del paciente y el historial de tratamiento. RIT parece ser
una mejor opción para preservar la fertilidad en un paciente de 25 años de edad,
GPA que habían recibido previamente 25 g CYC y está experimentando una recaída
severa vasculitis, pero podría ser objeto de debate para un paciente de 18 años de
edad, acaban de diagnosticar grave GPA y sin otra contraindicación para su uso
CYC.
Para los pacientes masculinos, la criopreservación de espermatozoides (es decir, el
banco de esperma) debe ser sugerido antes de la iniciación de CYC. Este
procedimiento suele ser fácil de conseguir en una manera oportuna y rentable. Para
las mujeres, la crioconservación de ovocitos, tejido ovárico (o tiras) y / o embriones
son posibles opciones. En general, la criopreservación de embriones es preferida,
debido a la estabilidad del tejido aumentado. Sin embargo, hay que señalar que
estas prácticas son caros y restringida a algunos centros especializados. Además, a
menudo no es posible considerar la crioconservación antes de la iniciación de CYC
debido a la necesidad urgente para tratar la vasculitis. El uso de la progesterona, en
formas tales como de acción prolongada de acetato de medroxiprogesterona y la
píldora anticonceptiva oral combinada, al menos durante vasculitis activa y las
fases iniciales de tratamiento, puede reducir el riesgo de infertilidad inducida por
CYC. Esto se postula que se produzca por la disminución de la actividad ovárica y
por lo tanto la exposición a la droga citotóxica. Análogos de la hormona liberadora
de gonadotropina (GnRHa), tal como acetato de leuprolida para suspensión de
depósito, puede ser eficaz en el bloqueo, al menos en parte, los ciclos menstruales
y la limitación de la difusión CYC en los ovarios. Esto a su vez podría ayudar a
preservar la función ovárica. Sin embargo, los efectos secundarios incluyen GnRHa
síntomas de la menopausia y la depresión. Además, el incremento inicial en el nivel
de gonadotropina está asociado con la estimulación ovárica transitoria y por lo
tanto la sensibilidad a la CYC, antes de los efectos de su regulación por disminución
y supresión. Antagonistas de la GnRH, como cetrorelix es una opción, porque
compiten directamente con GnRH unión a receptores de GnRH. El aumento inicial
en el nivel de gonadotropina visto con agonistas de la GnRH se ausenta con
antagonistas de GnRH. Los agonistas de GnRH y antagonistas también pueden
usarse en combinación después de la criopreservación de tejido ovárico. Sin

embargo, a pesar de su eficacia a la quimioterapia co-tratamiento en la
preservación de la función ovárica, su impacto en las tasas de embarazos
subsiguientes es desconocido. Para las mujeres con subfertilidad, la estimulación
ovárica para in vitro fertilización es posible sin el riesgo evidente o adicional
advierte que en otras poblaciones, casos aislados de trombosis venosa, incluso de
las venas yugulares, vasculitis necrotizante de ovario o vasculitis cutánea alérgica
después de la estimulación ovárica se han reportado.
Concepción en pacientes con vasculitisLo ideal sería que el embarazo debe ser planificado en consulta con el reumatólogo
u otro médico referente para vasculitis. La mayoría de los centros de vasculitis y
otras enfermedades sistémicas han establecido colaboraciones con obstetras
medicina materno fetal y / o programas específicos para la gestión de esos
embarazos de alto riesgo. Los pacientes que planean sus embarazos por lo tanto se
pueden hacer referencia temprana a estas clínicas dedicadas a optimizar sus
posibilidades de un embarazo sin complicaciones. Una evaluación inicial completa
debe ser realizada teniendo en cuenta la enfermedad daño posible, especialmente
con insuficiencia cardiaca o renal, hipertensión, estenosis traqueal o asma, que
pueden afectar el curso del embarazo y / o parto. Gestión y asesoramiento no se
debe descuidar otros factores de riesgo más comunes de complicaciones durante el
embarazo (por ejemplo, consumo de tabaco, consumo de alcohol, bajo peso
materno o el exceso y el estado de vacunación).
Importancia de la concepción y el embarazo calendario
El embarazo debe ser proyectado cuando vasculitis está en remisión sostenida, que
puede ser difícil de determinar. Los pacientes con enfermedad activa puede tener
varias contraindicaciones o factores de riesgo para complicaciones en el embarazo:
insuficiencia renal, insuficiencia cardiaca, el asma no controlada en eosinofílica con
granulomatosis poliangeítis (EGPA; Churg-Strauss), la presión arterial irregular en el
PAN o arteritis de Takayasu (TAK) con insuficiencia renal arteria participación. La
mayoría de estos pacientes con enfermedad activa necesitan medicamentos que no
son compatibles con el embarazo y, en la práctica, el tratamiento de vasculitis por
lo general dura> 2 años. Por lo tanto, el embarazo debe ser planificado cuando la
vasculitis muestra una actividad mínima en el embarazo seguro medicación durante
al menos 6 meses. Una consideración adicional es el equilibrio de la implicación de
la edad materna con el tiempo requerido para alcanzar la remisión completa de la
enfermedad versus parcial. Asesoramiento médico es de hecho más importante que
tratar de determinar exactamente cuándo el embarazo puede ser "autorizada".
Vasculitis tratamiento en torno a la concepción
Entre los medicamentos utilizados habitualmente para tratar la vasculitis, los
corticosteroides sólo, colchicina, inmunoglobulinas intravenosas (IgIV) y AZA se
consideran seguros en el momento de la concepción y durante el embarazo. Es
importante destacar que estos medicamentos no se deben parar con la idea de que
esto puede aumentar las posibilidades de concebir. Si la concepción se realiza

correctamente, la terapia debe continuarse durante el embarazo para reducir el
riesgo de erupción, que tiende a ser más frecuente en los meses después de la
interrupción del tratamiento de mantenimiento en el GPA y MPA. La ciclosporina
también puede ser usado (o continuación), pero rara vez se utiliza para la vasculitis,
excepto para algunos pacientes con enfermedad de Behçet. Aunque los datos sobre
el uso de bloqueadores del TNF y RIT durante el embarazo son limitados, es
reconfortante observar que el número de denuncias de embarazos exitosos con
este tratamiento es cada vez mayor. La leflunomida es embriotóxico y teratogénico
en animales. CYC, MMF, MTX y la talidomida puede causar abortos involuntarios y /
o malformaciones del feto y debe interrumpirse 3-6 meses antes de la concepción
en hombres y mujeres. Con el embarazo no planificado, los pacientes que reciben
estos fármacos deben ser rápidamente hace referencia a centros especializados en
obstetricia para considerar la amniocentesis, una mayor investigación y / o el aborto
(terapéutico).
El embarazo en las vasculitis y los resultadosMás de 200 embarazos han sido reportados en pacientes con TAK o enfermedad de
Behçet ( Fig. 1. ), con una edad promedio de inicio de la enfermedad es de 20-30
años y el tratamiento consiste principalmente de los corticosteroides (y / o la
colchicina para esta última enfermedad). Menos casos se ha informado de GPA,
MPA, EGPA PAN o porque la edad de diagnóstico es de 50 años y requiere, con
enfermedad grave, fuerte tratamiento inmunosupresor, por lo general con CYC. Más
recientemente, un estudio basado en Internet de los pacientes con vasculitis y auto-
matriculado en el Consorcio Vasculitis Investigación Clínica (VCRC) registro
proporcionó datos adicionales en más de 65 embarazos después del diagnóstico de
vasculitis. Los informes de los embarazos con IgAv, cryoglobulinaemic vasculitis,
síndrome de Cogan o vasculitis del sistema nervioso central son poco
frecuentes. Los riesgos del embarazo para la madre y el recién nacido con vasculitis
la (s) difieren según el tipo de vasculitis, que se resumen en la Tabla 1. Es
importante destacar que los resultados del embarazo no predice la de los
posteriores.
Tabla 1. Riesgos de bengala durante el embarazo y los resultados para los pacientes con
vasculitis primarias.
Tipo de vasculitis Referencias
Riesgo de erupción vasculitis
Riesgo obstétrico y los resultados del embarazo
Comentarios
De gran tamaño de los buques vasculitis
Arteritis de células gigantes
- N / A N / A La vasculitis que afecta a pacientes> 50 años de edad Un estudio

Tipo de vasculitis Referencias
Riesgo de erupción vasculitis
Riesgo obstétrico y los resultados del embarazo
Comentarios
francés encontró ≥ 4 embarazos previos asociados con el riesgo subsiguiente baja de arteritis de células gigantes y / o la polimialgia reumática [67]
La arteritis de Takayasu
<5% -Principalmente hipertensión arterial (hasta 75% de los pacientes) debido a la estenosis de la arteria renal, pre-eclampsia (hasta 45%)
-Otras complicaciones debidas a la enfermedad de la válvula aórtica con insuficiencia cardiaca, accidente cerebrovascular (hasta 5%), disección aórtica raras o complicaciones de la afectación de la arteria pulmonar
-Abortos terapéuticos: hasta un 15%
-Pérdida fetal: hasta un 15-25%
-El parto prematuro: 15-20%
-Retraso del crecimiento intrauterino: 10-25%
-La cesárea:> 35%
La entrega es un período crítico debido a la hipertensión y el riesgo de inestabilidad hemodinámica (hipotensión y fármacos anestésicos). Epidural en lugar de anestesia general y cesárea suelen ser más favorecidos.
De tamaño mediano vasculitis
La poliarteritis nodosa (no relacionados con el VHB)
-Rare cuando se diagnostica antes del embarazo (casos de poliarteritis nodosa cutánea con bengalas limita a unas lesiones en la piel durante el embarazo)
-El mal resultado materno con poliarteri
-El riesgo de hipertensión
-Aborto terapéutico: 5-10%
-Pérdida fetal: 0-25%
-El parto prematuro: 50-100%
Pocos casos (<15) del embarazo después del diagnóstico de la poliarteritis nodosa reportado. Pocos casos graves (<5) de la poliarteritis nodosa diagnosticada durante el embarazo, algunas mortales (los anteriores más tempranos 1985).

Tipo de vasculitis Referencias
Riesgo de erupción vasculitis
Riesgo obstétrico y los resultados del embarazo
Comentarios
tis nodosa de novo durante el embarazo (varios problemas de casos fatales)
La enfermedad de Kawasaki
-Ningún caso de recurrencia durante el embarazo
-Casos excepcionales (<5) de novodurante el embarazo o después del parto
-Raros casos de infarto de miocardio o un accidente cerebrovascular en los pacientes diagnosticados en la infancia y con aneurismas persistentcoronary (restante pocos casos incidentes)
Enfermedades de los niños, usualmente no recurrente de pocos datos sobre los pacientes diagnosticados en la infancia con aneurismas coronarios que luego quedan embarazadas
Pequeño de tamaño de vasos vasculitis
Vasculitis asociadas a ANCA
Granulomatosis con poliangeítis (granulomatosis de Wegener)
-<10-40% con enfermedad en remisión en torno a la concepción, de diversa gravedad
-Hasta el 75-100% cuando está activo en torno a la concepción
-Pre-eclampsia (15-20%)
-Otras complicaciones, principalmente debido a los daños: insuficiencia renal, estenosis subglótica o bronquial
-Abortos terapéuticos: 5-10%
-Pérdida fetal: hasta el 10% (33% si se activa en torno a la concepción)
-El parto prematuro: <10-30%
-Retraso del crecimiento intrauterino: 10-25%
-La cesárea: 30-50%
N / A
Poliangeítis microscópico
-El mal resultado si de novo durante el embarazo
-<50%, pero pocos datos
-Las tasas de preeclampsia, abortos terapéuticos: la pérdida fetal, parto prematuro y retraso del crecimiento intrauterino probablemente similar a la granulomatosis de poliangeítis pero menos datos
-Otras complicaciones, principalmente debido a
Son relativamente pocos los datos (edad promedio al momento del diagnóstico más que con vasculitis asociadas a ANCA)

Tipo de vasculitis Referencias
Riesgo de erupción vasculitis
Riesgo obstétrico y los resultados del embarazo
Comentarios
daño renal
-Un caso aislado de transitorios síndrome pulmón-riñón en un recién nacido de una madre con anticuerpos anti-mieloperoxidasa poliangeítis ANCApositive microscópico (pero recién nacidos sanos en algunos informes de algunos otros)
Eosinofílica con granulomatosis poliangeítis (Churg Strauss)
25-50% (más de intensidad variable)
-La preeclampsia <5%
-Otras complicaciones principalmente debido al daño cardíaco (rara vez daño renal) o ataque de asma
-Abortos terapéuticos: 5-10%
-Pérdida fetal: 10-15% (hasta un 50% si se activa en torno a la concepción)
-El parto prematuro: <10-40%
-Retraso del crecimiento intrauterino: 10-25%
-La cesárea: 15-40%
Relativamente pocos datosasma de fondo puede causar complicaciones durante el embarazo
Inmune complejos vasculitis
Anti-membrana basal glomerular anticuerpo de la enfermedad (de Goodpasture)
Pocas (<10) de los casos, principalmente denovo enfermedad durante el embarazo (o cerca del diagnóstico)
Resultados variables, con frecuencia insuficiencia renal definitivo
Muy pocos casos el daño renal es frecuente en esta enfermedad (con o sin embarazo)
IgA vasculitis (púrpura de Henoch-Schönlein)
-Pocos casos (<25), la mayoría de novo durante el embarazo
-Dolor abdominal o articular frecuente pero moderado o púrpura de la piel en pacientes con enfermedad
-Globalmente, los resultados buenos (posiblemente más pobre si de novodurante el embarazo, con pre-eclampsia hasta un 15% y sólo 1/20 abortos terapéuticos)
Casos raros

Tipo de vasculitis Referencias
Riesgo de erupción vasculitis
Riesgo obstétrico y los resultados del embarazo
Comentarios
conocida (pocos casos graves con insuficiencia renal o necrosis de la piel)
Vasculitis mixta crioglobulinémica (esenciales y no relacionada con el VHC)
Muy pocos casos (<10)
-Aparece bueno, pero pocos datos
-Algunos informes de casos de lesiones transitorias leves de la piel eritematosa en los recién nacidos debido a la transferencia transplacentaria crioglobulinas
Muy pocos casos
Hipocomplementémica urticaria vasculitis (anti-C1q vasculitis)
N / A N / A N / A No hay casos de buena fe (un caso de pseudo-localizada transitoria piel "vasculitis urticarial" en el muslo durante el embarazo) [73]
Vasculitis variable de buques
La enfermedad de Behçet
-30% de las recaídas (severidad varios)
-60% de mejora de la enfermedad reportados durante el embarazo
-Abortos terapéuticos: <5%
-Pérdida fetal: 10-30% (más probable en pacientes con enfermedad de Behçet es grave)
-El parto prematuro: <5%
-Retraso del crecimiento intrauterino: <5%
-La cesárea: 5-15%
-Otras complicaciones: trombosis venosa (incluyendo ovario cerebral), sobre todo en torno a la entrega
-Raros casos de menores y transitorios neonatal Behcet's similar a la enfermedad (lesiones bucales aftosas)
Espectro de la enfermedad y la gravedad son datos de ancho y publicado en el embarazo con resultados pobres con mayor frecuencia los pacientes afectados con las formas más severas de la enfermedad
Síndrome de Cogan
Muy pocos casos (<5), con algunas bengalas durante el embarazo, pero sigue siendo reducida
Aparece bueno para la madre y el recién nacido
Muy pocos casos posibles complicaciones cardiovasculares son, en general, la insuficiencia aórtica y disección aórtica

Tipo de vasculitis Referencias
Riesgo de erupción vasculitis
Riesgo obstétrico y los resultados del embarazo
Comentarios
Un solo órgano vasculitis
Vasculitis leucocitoclástica cutánea
Bengalas posibles, limitados a la piel
En raros casos, a menudo se fusionó con la poliarteritis nodosa
Arteritis cutánea Bengalas posibles, limitados a la piel
En raros casos, a menudo se fusionó con la poliarteritis nodosa
Aortitis aislada N / A N / A N / A Los pocos casos reportados de aortitis y el embarazo son la arteritis de Takayasu, síndrome de Cogan, y la artritis reumatoide. La mayoría de los otros casos raros de disección aórtica durante el embarazo (espontáneo o un aneurisma) no están relacionados con vasculitis[77]
Primaria nervioso central sistema vasculitis
Casos muy raros y / o discutible frecuencia (<5) mal pronóstico (en relación a la enfermedad en sí misma) en los primeros informes
No hay datos Raros casos, más confundida por reversible síndrome cerebral vasoconstrictora, que es más frecuente, puede ser provocada por el embarazo (durante o después del parto-) y no es una condición inflamatoria
El riesgo de aparición de vasculitis o una bengala durante el embarazo
El embarazo no es un desencadenante conocido para el inicio vasculitis. Sin
embargo, hay pocos informes de casos de embarazo, post-parto o post-aborto de
vasculitis, incluyendo TAK, PAN, GPA, MPA, EGPA, IgAv, anti-enfermedad glomerular
del sótano (GBM) Enfermedad de anticuerpos (anti-GBM; Goodpasture), síndrome
de Cogan y vasculitis cryoglobulinaemic esencial. Aunque el sesgo de información

puede existir, estos pacientes tienden a tener peor pronóstico global que aquellos
con un diagnóstico precoz de vasculitis, especialmente PAN y MPA (con varios casos
mortales). Para GPA, el tratamiento con ciclofosfamida durante la concepción y
durante el primer trimestre se evita, ya que a menudo conduce a un aborto
terapéutico y / o aborto involuntario. Sin embargo, en los casos de tratamiento
combinado con corticoides y CYC intravenosa durante los trimestres segundo y / o
tercer lugar, se logró la remisión en la mitad de las mujeres, con la entrega de
saludable, pero a menudo los recién nacidos prematuros. (Y el intercambio de
plasma) IgIV han sido utilizados para algunos de estos casos. Los casos de vasculitis
del sistema nervioso central durante el embarazo o después del parto se han
reportado, pero muchos de ellos, incluyendo algunos recientes, tenían más
probabilidades de síndrome de vasoconstricción cerebral reversible. Embarazo es
bien conocido por estar asociado con esta última condición no inflamatoria.
Cuando vasculitis se conoce antes del embarazo y está en remisión sin tratamiento
o con un mantenimiento adecuado, los resultados para la madre y el recién nacido
son generalmente buenos. Cuando la enfermedad está todavía activo en el inicio
del embarazo, los resultados son más inciertos, y las decisiones sobre el
tratamiento y / o la continuación del embarazo puede ser difícil. Con la excepción
de la enfermedad no grave de Behçet, para informes de casos indican que la mejora
en hasta el 60% de las mujeres, el embarazo no parece mejorar vasculitis. Sin
embargo, el riesgo de brotes vasculitis nuevo durante el embarazo parece baja,
aunque variable en función de la enfermedad: <10% -40% con GPA en remisión en
la concepción (hasta el 100% en los pacientes con enfermedad activa); 25-50% en
EGPA (menos si en remisión en la concepción), <50% en MPA (pero pocos datos);
<5% en TAK, y excepcional en el PAN, que rara vez recae en general (aunque las
lesiones limitadas piel puede ocurrir en mujeres embarazadas con PAN
cutánea). Por el contrario, hasta el 60% de los pacientes con la enfermedad de
Behçet informe alguna mejoría durante el embarazo (pero hasta el 30% puede
experimentar una recaída, que pueden ser graves, incluyendo con trombosis
venosa cerebral). Los datos son insuficientes para concluir sobre el riesgo de
recurrencia IgAv durante el embarazo, pero el riesgo es bajo y probablemente con
manifestaciones limitadas (la mayoría de los casos fueron de novo IgAv durante el
embarazo y la tasa de recaída IgAv es baja en los adultos en general), así como en
otro y / o vasculitis más raras. La gravedad de estos brotes es variable, oscilando
entre rinitis persistente o recurrente para el síndrome pulmonar-renal en el GPA o el
asma leve a severa cardiomiopatía en EGPA. Además, el control de la enfermedad
puede ser difícil debido a que los parámetros biológicos de la inflamación se ven
afectados por el embarazo, y radiológicas ionizante está contraindicada y / o deben
reducirse al mínimo cuando realmente se necesita.
Muchas de las posibles complicaciones maternas durante el embarazo se deben a
daños causados por las erupciones de enfermedades anteriores. Con TAK, las
complicaciones graves son principalmente debido a la hipertensión (hasta 75% de
los embarazos reportados) debido a estenosis de la arteria renal y / o enfermedad
de la válvula aórtica con insuficiencia cardiaca. Carreras (hasta un 5% de los
embarazos), disección aórtica (espontánea o en pre-existente aneurisma) o
complicaciones de la afectación de la arteria pulmonar durante el embarazo son

excepcionales, con suerte. Daño renal y la insuficiencia puede causar hipertensión y
problemas importantes en GPA, MPA, IgAv o enfermedad anti-MBG, el asma o el
daño cardiaco en EGPA y subglótica y / o estenosis bronquial (es) en el GPA. Unos
pocos casos de infarto de miocardio o un accidente cerebrovascular, especialmente
alrededor de o durante el parto, han sido reportados en pacientes con enfermedad
de Kawasaki en la infancia con aneurismas coronarios.
Riesgo de complicaciones obstétricas y parto en pacientes con vasculitis
Como se mencionó anteriormente, el daño vasculitis, incluyendo la hipertensión y el
riesgo subsiguiente de pre-eclampsia (hasta el 45% en TAK y 15-20% en GPA),
puede conducir a un aborto terapéutico (hasta un 15% en TAK, un 5-10% en PAN,
PAM, PAM o EGPA; pero casi 0% en la enfermedad de Behçet) o causar la pérdida
fetal (hasta 25% en TAK; aproximadamente 10% en PAM; aproximadamente 20% en
EGPA, y 20-30% en la enfermedad de Behçet). En la encuesta de auto-registrado
VCRC, la tasa de pérdida de embarazo fue de hasta un 34% de los
embarazos. Muchos estudios también reportaron altos índices de nacimientos
prematuros, por lo menos para algunas vasculitis (15-20% en TAK, <10-30% en el
GPA, hasta el 40% en las vasculitis no en remisión; 15-40% en EGPA, pero < 5% en
la enfermedad de Behçet) junto con, en algunos, la restricción del crecimiento
intrauterino, bajo peso al nacer (10-25% en TAK, GPA o EGPA) o alto peso al nacer
(hasta un 40-50% en promedio y EGPA) y la ruptura prematura de membranas
(hasta un 30% en el GPA, EGPA y MPA). Pre-eclampsia no es raro que en tales
casos, con una tasa de pérdida de embarazo hasta en un 25% y un 35% en algunas
series de TAK, GPA o EGPA. Unos pocos casos de
"placenta previa" y hematoma retroplacentario se han descrito en TAK, GPA o
EGPA, así como vasculitis excepcional placentaria en el PAN o necrotizante
vasculitis y vasculitis decidual en placentas en la enfermedad de Behçet. Las
entregas se hicieron mediante cesárea en> 35% de los casos de TAK, un 30-50% de
GPA, el 15-40% de EGPA pero sólo 15.5% de la enfermedad de Behçet. En TAK, el
parto es un período particularmente crítico a causa de la hipertensión, así como el
riesgo de inestabilidad hemodinámica con hipoperfusión cerebral o cardíaco
durante el parto debido a la estenosis de la arteria mayores y / o el uso de fármacos
hipotensores y anestesia. Por lo tanto, epidural en lugar de anestesia general es a
menudo favorecida en TAK, a pesar de las extremidades inferiores estenosis de la
arteria puede llevar a complicaciones isquémicas con los bloques de la columna
vertebral.
Puerperio con vasculitis y el riesgo para los recién nacidos
Son pocos los casos de aparición de vasculitis (TAK, GPA, MPA, EGPA, PAN y anti-
GBM-) durante el período post-parto se han reportado, y una asociación entre los
dos sigue siendo débil. Sin embargo, los pacientes con vasculitis deben seguir
vigilando de cerca durante 6-12 semanas después del parto. En un estudio reciente
en 43 embarazos en 33 pacientes con vasculitis diferentes (la mitad con
enfermedad de Behçet), luces de bengala en el 32% de las mujeres poco después

del embarazo. El tratamiento, de continuar durante el embarazo, no se debe parar
con demasiada rapidez. Además, los tratamientos más agresivos pueden ser
considerados después de la entrega con el empeoramiento de la enfermedad
durante el embarazo, que fue controlado parcialmente con corticosteroides (solo o
con AZA, la colchicina u otro tratamiento durante el embarazo). De hecho, el
síndrome de vasoconstricción cerebral reversible después del parto puede imitar
vasculitis cerebral, pero tiene resultados diferentes y requiere un manejo
terapéutico diferente.
Vasculitis no es heredable, a pesar de cierta predisposición genética y las
asociaciones se muestran, y no es transmisible. Sólo unos pocos casos de
manifestaciones transitorias vasculitis se han descrito en los recién nacidos de
madres con vasculitis. El más demostrativo se cita regularmente en los exámenes
de la fisiopatología de la enfermedad asociada a ANCA para apoyar la patogenicidad
de los autoanticuerpos. Un recién nacido de una mieloperoxidasa anti-(anti-MPO)-
ANCA positivos madre desarrolló síndrome pulmón-riñón, probablemente debido a
la transferencia transplacentaria de ANCA. Sin embargo, hay otros casos se han
reportado en anti-proteinasa 3-ANCA vasculitis o en enfermedad anti-MBG o
vasculitis cryoglobulinaemic, dos otras condiciones mediadas por anticuerpos. Este
caso es único y, recientemente, un (anti-MPO)-ANCA positivos madre dio a luz a un
recién nacido sano, a pesar de la transferencia transplacentaria de altos niveles de
anticuerpos anti-MPO. Por el contrario, los casos se han descrito pocos (<10) de
PAN cutánea transitoria que se resolvió espontáneamente en los recién nacidos de
madres con PAN cutánea (con exacerbación de la enfermedad durante el
embarazo). Casos excepcionales de Behçet's transitorios parecidos a la
enfermedad, por lo general se limitan a las lesiones aftosas orales, han sido
descritos en los recién nacidos de madres con exacerbación de la enfermedad
durante el embarazo.
Las opciones de tratamiento para la vasculitis durante el embarazo y los riesgos asociados
Como ya se ha dicho, a los corticosteroides, a sólo IgIV, colchicina y AZA puede
usarse de manera segura durante el embarazo, sin riesgo teratogénico. Estos
medicamentos que se toman antes del embarazo, por lo general para el
mantenimiento de la remisión, no debe suspenderse bruscamente con el fin de
limitar el riesgo de exacerbación de la enfermedad. Estos agentes pueden ser
suficientes para brotes de la enfermedad limitadas durante el embarazo. El
intercambio de plasma se puede considerar en casos graves (síndrome pulmonar-
renal) de asociadas a ANCA vasculitis o enfermedad anti-MBG anticuerpo, así como
en grave IgAv o vasculitis cryoglobulinaemic, aunque el beneficio en la
supervivencia y la recuperación a largo plazo del órgano no ha sido demostrado en
ensayos controlados. Los datos disponibles sobre los bloqueadores de TNF y RIT
durante el embarazo han sido alentadores, pero estos medicamentos son
relativamente nuevos y se debe utilizar sólo cuando el riesgo para la madre de la
actividad de la enfermedad es mayor que cualquier posible riesgo para el
embarazo. CYC, MMF y MTX son teratogénicos y contraindicado durante el

embarazo, especialmente durante el primer trimestre. Cuando la enfermedad es
grave y potencialmente mortal, CYC puede ser la única opción, lo que conduce a
considerar el aborto terapéutico o, en el mejor de los casos, un parto prematuro.
Más allá del tratamiento inmunosupresor, pacientes embarazadas con vasculitis
necesitan tratamiento regular de seguimiento y adyuvante o cuidado. El
cotrimoxazol puede dar para prevenir la neumonía pulmonar en pacientes con CD4
bajos + T-linfocitos y corticosteroides recepción y AZA o RIT. Este antibiótico es
permitido después del primer trimestre, con suplementos de ácido fólico. Supervisar
y garantizar el control de la presión arterial satisfactorio durante el embarazo son
esenciales, sobre todo en TAK, GPA, MPA y enfermedad anti-MBG. Bloqueadores de
los canales de calcio (por ejemplo, nifedipina) y / o metildopa puede ser utilizado,
pero la angiotensina-inhibidores de la enzima convertidora de la angiotensina y
antagonistas de los receptores II están contraindicados debido a la toxicidad renal
en el feto. Estos agentes también se han asociado con hipoplasia de los huesos
membranosos del cráneo. La presencia de regurgitación aórtica (en TAK) debe
fomentar el uso de la profilaxis antibiótica para la endocarditis en el momento del
parto [3] y * [66] . La aspirina puede ser utilizada durante el embarazo para
prevenir la preeclampsia, aunque el beneficio no ha sido demostrado.
ResumenLa incidencia de vasculitis en las personas en edad de procrear es relativamente
bajo, pero el asesoramiento preservación de la fertilidad, así como la gestión de
estos potencialmente embarazos de alto riesgo, es importante. La comprensión y la
preparación para los impactos potenciales del embarazo y la vasculitis subyacente
en sí son importantes para el mejor resultado. A partir de los datos disponibles, la
mayoría de los embarazos en las vasculitis tienen resultados favorables tanto para
la madre y el recién nacido. El embarazo se deben planificar vasculitis cuando está
en remisión y con daños en órganos no o poco, o fuera de tratamiento con fármacos
compatibles con el embarazo. Vasculitis bengala durante el embarazo es
relativamente poco frecuente, aunque existen diferencias entre cada tipo de
vasculitis. Pocos agentes teratogénicos no se puede usar el brote de enfermedad:
los corticosteroides, la IgIV y AZA. El intercambio de plasma y RIT puede ser
considerada en circunstancias excepcionales. Gestión de vasculitis relacionada con
daños durante el embarazo es un problema, especialmente para los pacientes con
hipertensión arterial (en TAK o asociadas a ANCA vasculitis con daño renal),
cardíaca o insuficiencia renal, asma o estenosis subglótica. La mortalidad materna
es afortunadamente muy baja, incluso en embarazos complicados (<1% en TAK,%
<5.10 GPA o en EGPA). Partos prematuros son un acontecimiento frecuente (hasta
un 40% de los embarazos en pacientes con vasculitis), pero rara vez de las
principales consecuencias.
Indicaciones prácticas
•
Embarazo en pacientes con vasculitis es relativamente rara, pero cada vez
más frecuente, probablemente asociado con mejores resultados globales en
las últimas tres décadas.

•
La mayoría de los informes del embarazo en pacientes con TAK o
enfermedad de Behçet, que por lo general afecta a los pacientes a una edad
más joven al momento del diagnóstico, en promedio, que los que tienen
asociada a ANCA o otras vasculitis.
•
Muchos agentes de primera línea, tales como CYC, están contraindicados en
el embarazo y puede afectar la fertilidad.
•
Lo ideal sería que el embarazo debe ser planificado cuando la enfermedad
está en remisión sostenida, el paciente está fuera de tratamiento o en un
régimen de mantenimiento estable terapéutica que permite la concepción y
puede / debe continuarse durante el embarazo.
•
Las pacientes embarazadas debe ser monitoreado por médicos, incluyendo
perinatólogos (materno-fetal subespecialistas en medicina) y reumatólogos /
internistas con experiencia en vasculitis y los embarazos de alto riesgo.
•
El riesgo de brotes es baja durante el embarazo (aunque los brotes graves,
fatales se han reportado), y la mayoría de las complicaciones graves se
relacionan con el daño de los anteriores bengalas vasculíticos.
•
La tasa de pérdida de embarazo varía de 10% a 25% (mayor si vasculitis no
está en remisión alrededor del momento de la concepción), pero los
resultados maternos y del recién nacido son en general muy bien, a pesar de
un alto riesgo de parto prematuro.
Programa de investigación
•
Además de la encuesta on-line de la fertilidad y el embarazo en pacientes
con vasculitis en el registro VCRC, los estudios multicéntricos de cohortes se
debe iniciar para recopilar información estandarizada sobre la fertilidad y el
embarazo para determinar en última instancia la forma de mejorar los
resultados.
•
El uso de otros agentes que CYC que pueden inducir la remisión de la
vasculitis severa, pero no causar subfertilidad o infertilidad puede llevar a un
aumento gradual en la tasa de embarazo. Sin embargo, la seguridad a largo
plazo de estas alternativas, incluyendo RIT, queda por determinarse.
•
Los estudios de cohortes pueden ayudar a identificar mejor a los pacientes
con alto riesgo de complicaciones durante el embarazo.

•
El desarrollo y la promoción de una estrecha interacción entre la fertilidad
especializada y de alto riesgo de embarazo en las clínicas de los centros de
referencia vasculitis son obligatorios para mejorar aún más los resultados del
embarazo.
•
Los estudios inmunológicos de la embarazada con vasculitis se debe realizar;
investigación es necesaria en desequilibrio de citoquinas y alteraciones en la
ruta de células T reguladoras durante el embarazo, la placenta y ANCA (o
anti-GBM) interacciones, o características de ANCA que pueden ser
detectados en ( algunos recién nacidos) y por qué causar o no causar
manifestaciones transitorias vasculitis en los recién nacidos.
Vasculitis en la unidad de cuidados intensivos
Las vasculitis sistémicas son un conjunto diverso de enfermedades relacionadas con
la presencia de la inflamación de los vasos sanguíneos y a menudo están asociados
con complicaciones que amenazan la vida o críticos, incluyendo la glomerulonefritis,
hemorragia alveolar difusa, hipertensión arterial pulmonar y comprometer la vía
aérea. Las manifestaciones proteicas de las vasculitis sistémicas hacen difícil de
diagnosticar. El reconocimiento temprano, sin embargo, es crucial para mejorar los
resultados. Este artículo sirve como una introducción a estas enfermedades
complejas, la revisión de las manifestaciones de vasculitis sistémica que se pueden
encontrar en una unidad de cuidados intensivos, y esboza un enfoque global para
su tratamiento.
Palabras clave Vasculitis ;
ANCA ;
Glomerulonefritis ;
Ciclofosfamida

Visión general de nomenclaturaEn 1993, la Conferencia Chapel Hill Consensus estandarizado la nomenclatura
utilizada para describir las vasculitis sistémicas, clasificándolos por el tamaño
predominante de los vasos sanguíneos implicados (Fig. 1 ). En 2011, la Conferencia
Chapel Hill Consensus se volvió a convocar para actualizar la nosología utiliza para
describir estas enfermedades, el reconocimiento de otras enfermedades y el uso de
epónimos disminuyendo, mientras que conserva la estructura básica desarrollada
en 1994, que en términos generales clasifica las vasculitis sistémicas en pequeña
buque, los buques de mediano y gran vaso de enfermedades (Tabla 1 ). Los buques
de gran tamaño como la aorta y sus ramas principales, que suministran la cabeza y
las extremidades. Los grandes vasos no penetran en el interior de los órganos (tales
como los músculos, los nervios y la piel). Vasos medio incluyen las principales
arterias viscerales (por ejemplo, insuficiencia renal, hepática, arterias coronarias y
mesentéricas y sus sucursales). Los pequeños vasos incluyen todos los vasos
intraparenquimatosos, a excepción de las ramas penetrantes iniciales de las
arterias medianas. Esto incluye vénulas, capilares, arteriolas y venas de vez en
cuando. Aunque este marco es útil, ya que muchas de las manifestaciones de una
determinada forma de vasculitis sistémica pueden ser predichas basado en el
calibre de los vasos sanguíneos afectados, es importante reconocer que cualquier
proceso de vasculitis puede afectar potencialmente a las arterias de cualquier
tamaño. A continuación se presenta un breve resumen de las vasculitis sistémicas
más frecuentemente requieren cuidados intensivos.
La figura. 1. formas clave de vasculitis sistémica, categorizados por el tamaño de la
embarcación predominantemente involucrada. A pesar de esta clasificación, es importante
tener en cuenta que cualquier vasculitis potencialmente puede afectar a cualquier vaso
sanguíneo calibre. Adaptado de la referencia.
Tabla 1. Resumen de Chapel Hill Consensus nomenclatura Conferencia de 2012 de las
vasculitis sistémicas primarias.
Vasculitis de vasos de gran Vasculitis de mediano
Arteritis de Takayasu Arteritis de células gigantes
La poliarteritis nodosa Enfermedad de Kawasaki

Vasculitis de pequeño vaso Vasculitis de vasos Variable
Vasculitis asociadas a ANCA Enfermedad de Behҫet
Poliangeítis microscópico Síndrome de Cogan
Granulomatosis con poliangeítis
Eosinofílica con granulomatosis poliangeítis
Vasculitis por inmunocomplejos
Vasculitis crioglobulinémica
IgA vasculitis deposición
Enfermedad anti-MBG
Vasculitis de pequeños vasos
Las vasculitis de pequeño vaso son las formas más comunes de vasculitis sistémica,
y las formas más graves pueden conducir a una hemorragia pulmonar y
glomerulonefritis, haciéndolos particularmente relevante para la unidad de cuidados
intensivos. Es útil tener en cuenta estas enfermedades mediante la fisiopatología
subyacente, en términos generales los divide en formas de vasculitis que son
inmunes mediadas por complejos y formas de vasculitis que son pauciinmune.
La mayoría de las vasculitis en vasos pequeños están mediadas por la deposición
de complejos inmunes, por lo que los depósitos inmunes en la pared del vaso
conducir a la inflamación. Ejemplos de complejos inmunes mediada por vasculitis de
pequeños vasos incluyen anti-membrana basal glomerular (anti-MBG) enfermedad,
IgA vasculitis (IgAV; Henoch-Schönlein) y vasculitis cryoglobulinaemic.
Enfermedad anti-MBG es una vasculitis que afecta a los capilares glomerulares,
capilares pulmonares o ambos. La enfermedad es impulsada por la unión del
anticuerpo anti-GBM a la membrana basal, lo que resulta en in situ la formación del
complejo inmune. Mientras enfermedad anti-MBG no se asocia con un infiltrado
leucocitoclástica, se clasifica como una vasculitis ya que se caracteriza por una
lesión vascular inducida por ambos mecanismos inflamatorios celulares y
humerales. Clínicamente, la enfermedad anti-MBG conduce a una hemorragia
pulmonar y glomerulonefritis.
IgAV es la vasculitis más común de la niñez, pero IgAV puede presentarse a
cualquier edad, con mayor frecuencia después de una infección del tracto
respiratorio superior. Impulsado por el depósito de IgA-dominantes complejos
inmunes, el síndrome se caracteriza clínicamente por la púrpura, artralgias y dolor
abdominal tipo cólico. El diez por ciento de los pacientes desarrollan insuficiencia
renal y el 5% en una insuficiencia renal. Enfermedad pulmonar y neuropatía
periférica son raras.
Vasculitis Cryoglobulinaemic está causada por la deposición de crioglobulinas
mixtas en las paredes del vaso (predominantemente las vénulas, capilares y
arteriolas), que conducen a la inflamación aguda. Esta condición se asocia
frecuentemente con la infección por hepatitis C. Los casos más graves se asocian
con glomerulonefritis, aunque los casos más leves pueden presentar sólo púrpura y
artralgias.
Algunas de las vasculitis no están mediados por la deposición de complejos
inmunes. Un grupo importante de pauciinmune vasculitis son los anticuerpos

citoplasmáticos anti-neutrófilos (ANCA)-asociados vasculitis, que afectan a los vasos
de pequeño y mediano calibre, y se caracterizan por la presencia de ANCA
circulantes. Las tres formas canónicas de vasculitis asociada a ANCA (AAV) incluyen
granulomatosis con poliangeítis (GPA, granulomatosis de Wegener), granulomatosis
eosinofílica con poliangeítis (EGPA; Churg-Strauss) y poliangeítis microscópicas
(MPA).
GPA clásicamente se presenta como una tríada clínica que incluye inflamación
granulomatosa del tracto respiratorio glomerulonefritis y vasculitis de vasos
pequeños, y se asocia a menudo con la presencia de ANCA dirigidos contra la
proteinasa-3 (PR3-ANCA, también conocido como C-ANCA) . Histológicamente, el
PAM se caracteriza por inflamación granulomatosa necrotizante con la deposición
de inmunoglobulinas poco o nada. Muchos pacientes desarrollarán en última
instancia una glomerulonefritis semilunar.
AMP carece de inflamación necrotizante, granulomatosa. El ochenta por ciento de
los pacientes tienen anticuerpos ANCA, más comúnmente dirigidos contra la
mieloperoxidasa (MPO-ANCA, también conocido como P-ANCA). AMP es la causa
más común de síndrome pulmonar-renal, aunque una gran variedad de órganos
pueden ser afectados. A diferencia de la poliarteritis nodosa (PAN, que sólo afecta a
los vasos sanguíneos de calibre mediano), MPA puede involucrar tanto a los buques
de pequeña y mediana empresa.
EGPA se caracteriza por la presencia de eosinofilia periférica y MPO-ANCA. A veces
es útil pensar en EGPA como la presentación en tres fases clínicamente distintas,
comenzando con el asma de aparición en adultos que gradualmente se vuelve
dependiente de esteroides, seguido por una fase caracterizada por hipereosinofilia
(que puede conducir a infiltrados pulmonares y miocarditis), finalmente llevando a
el inicio de una vasculitis de pequeño y mediano vaso. Mientras vasculitis suele
desarrollarse dentro de los 3 años de la aparición del asma, la evolución en el
tiempo real es muy variable y puede retrasar décadas. Una diferencia clave entre
EGPA y la otra vasculitis asociada a ANCA es la relativa poca frecuencia de
glomerulonefritis, aunque la neuropatía periférica (por ejemplo, la mononeuritis
múltiple) y la enfermedad cardiaca son más frecuentes.
Medio vaso vasculitis
La enfermedad de Kawasaki (EK) es una vasculitis involucrando embarcaciones
pequeñas y medianas empresas que clásicamente provoca aneurisma de la arteria
coronaria. Si bien por lo general una enfermedad infantil, informes de casos de EK
en los adultos existen. En comparación con los niños con EK, los adultos tienden a
tener una mejor mortalidad y menos complicaciones cardiovasculares, a pesar de
los frecuentes retrasos en el diagnóstico y tratamiento.
PAN es una vasculitis necrotizante que afecta a las arterias musculares pequeñas y
medianas empresas en todo el cuerpo. Debido PAN recambios de las arteriolas,
capilares y vénulas, glomerulonefritis no se produce. Más bien, la enfermedad renal
se produce a partir de la oclusión vascular y el infarto. Algunas formas de PAN están
asociados con la infección crónica por hepatitis B. PAN conduce a una variedad de
potencialmente mortales manifestaciones, incluyendo la isquemia del intestino,

nefropatía vascular primaria y, con menos frecuencia, los aneurismas de la arteria
coronaria.
Grandes vasos vasculitis
Las dos principales formas de vasculitis de grandes vasos son células gigantes
(temporal) arteritis (ACG) y la arteritis de Takayasu. Estas dos condiciones son
histológicamente similares, lo que lleva a algunos investigadores a sugerir que
podría representar la misma enfermedad, aunque hay diferencias en la
epidemiología y en los vasos que son preferentemente afectados. En contraste con
muchas de las vasculitis de pequeño y mediano vaso-, inflamación en la vasculitis
de grandes vasos es impulsado por las células T, células presentadoras de antígeno
y macrófagos; no hay evidencia de un componente de autoanticuerpos.
ACG afecta a las grandes ramas de la aorta, en particular las ramas vertebrales y
extracraneal de la arteria carótida. La enfermedad tiende a afectar a los pacientes
del norte de herencia europea y afecta casi exclusivamente a las personas mayores
de 50 años de edad, con una incidencia máxima entre los 75 y 85 años. La
inflamación de los vasos grandes conduce a la formación de aneurismas, o la
oclusión de la íntima de los vasos sanguíneos que conducen a la isquemia. En el
caso de GCA asociada aortitis, las complicaciones incluyen la regurgitación aórtica,
disección aórtica, derrame cerebral y ceguera.
Arteritis de Takayasu afecta a las arterias grandes elásticas y se presenta
clínicamente con pérdida de pulso, soplos vasculares e hipertensión, aunque
también puede afectar al cerebro, los pulmones, el corazón, el sistema
gastrointestinal y los riñones. Como GCA, arteritis de Takayasu produce síntomas
debidos al engrosamiento marcado de la pared arterial que conduce a un
estrechamiento luminal u oclusión. Las mujeres jóvenes en sus segunda y tercera
décadas de la vida están en mayor riesgo, en particular los de origen mexicano,
descendiente de japoneses, Sureste asiático o indio, aunque en los Estados Unidos,
la mayoría de los pacientes con arteritis de Takayasu son de raza caucásica.
Visión general de la estrategia de tratamiento en la enfermedad crítica
Estrategia general
Antes de la introducción de agentes inmunosupresores, el pronóstico de las
vasculitis sistémicas era sombrío. La supervivencia a 5 años para los pacientes con
PAN, por ejemplo, fue tan baja como 15% y sólo mejoró a 48% con la adición de
glucocorticoides. De manera similar, la supervivencia media de GPA no tratada fue
de 5 meses, y el uso de glucocorticoides supervivencia prolongada sólo a 12,5
meses. Las estrategias que utilizan los agentes citotóxicos como la ciclofosfamida
transformado en gran medida estos diagnósticos en las enfermedades crónicas, que
se caracteriza por periodos de recaída y remisión. La mayoría de los pacientes con
riesgo vital formas de vasculitis sistémica serán tratados en dos fases, comenzando
con un régimen de remisión-inducción (que tiene una duración de 3-6 meses de
media), seguido de un régimen de mantenimiento de la remisión (que puede durar

de 2 años o más).Típicamente, los regímenes de mantenimiento de la remisión-
usará un agente antimetabolito, tal como metotrexato (20-25 mg semanal) o
azatioprina (2 mg / kg / día). Para un paciente con vasculitis potencialmente mortal,
el régimen de remisión-inducción general, se utilizará una combinación de altas
dosis de glucocorticoides (por ejemplo, metilprednisolona intravenosa 1 g al día
durante 3 días, seguido de prednisona 1 mg / kg / día) y un citotóxico agente (por
ejemplo, ciclofosfamida oral 2 mg / kg / día durante 3-6 meses o intravenosos de
ciclofosfamida 15 mg / kg cada 2 semanas para las tres dosis seguidas de
repetición del tratamiento cada 3 semanas hasta que el paciente ha estado en
remisión durante 3 meses). Tanto oral y ciclofosfamida intravenosa se utilizan
comúnmente en los Estados Unidos; de los sujetos por vía intravenosa a los
pacientes a régimen de una dosis acumulativa menor de ciclofosfamida, mientras
que posiblemente les deja en riesgo algo mayor de la enfermedad de
recaída. Mientras que la evidencia basada en la orientación es escasa, es prudente
utilizar dosis más bajas de ciclofosfamida (por ejemplo, 1.0-1.5 mg / kg) para los
ancianos o en pacientes con antecedentes de insuficiencia renal o leucopenia.
Aunque no citotóxicas medicamentos se utilizan comúnmente para la remisión-
inducción para pacientes con formas leves de vasculitis sistémica, existen escasos
datos que apoyen su uso en pacientes con realmente una enfermedad
potencialmente mortal. Dicho esto, la inmunoglobulina intravenosa (0,4 mg / kg al
día durante 5 días) se utiliza comúnmente como una medida temporising para los
pacientes críticamente enfermos con infección concurrente, en serio.
Para los pacientes con glomerulonefritis rápidamente progresiva o hemorragia
pulmonar fulminante, plasmaferesis puede ser una terapia adyuvante útil en adición
a la inmunosupresión. Si bien no existen estudios prospectivos disponibles que
examinan el impacto de plasmaferesis de hemorragia pulmonar fulminante, los
estudios han demostrado un beneficio para plasmaferesis para los pacientes con
glomerulonefritis asociada a ANCA se presentan con insuficiencia renal (es decir,
una creatinina sérica ≥ 5,8 mg / dL). Jayne et al. señaló que plasmaferesis se asocia
con una mejor recuperación renal en comparación con los pacientes tratados con
glucocorticoides y ciclofosfamida sola, pero no otorga un beneficio en la
supervivencia. Posteriormente, un meta-análisis demostró que el riesgo relativo de
enfermedad renal terminal en los pacientes con glomerulonefritis asociada a ANCA
tratados con plasmaferesis fue 0,64 (95% intervalo de confianza (IC), 0.65-
0.99; P = 0,04) en comparación con los pacientes que había recibido estándar de
atención terapias solas, de nuevo, no se ha demostrado beneficio en la
mortalidad. La evidencia que apoya el uso de plasmaferesis para pacientes con
cualquiera de EGPA o PAN se carece.
Por último, para los pacientes que no responden como se esperaba a la
inmunosupresión agresiva, hay que considerar la posibilidad de que el paciente
tiene una vasculitis imitar:
•
Endocarditis, émbolos de colesterol y estados de hipercoagulabilidad, por
ejemplo, puede imitar muchas formas de vasculitis de vasos pequeños.
•

Las lesiones cavitarias característicos de GPA puede ser difícil de distinguir
radiográficamente de las infecciones fúngicas o malignidad.
•
Dilatación de la aorta puede estar asociada con la sífilis y diversas
enfermedades del tejido conectivo (incluyendo síndrome de Ehlers-Danlos,
Loewys-Dietz y síndrome de Marfan).
En los casos en los que la posibilidad de un imitador existe, las pruebas de
diagnóstico adicional pueden ser indicadas antes de la iniciación de la
inmunosupresión.
Las excepciones a la estrategia general de
Dado que GCA es la forma más común de vasculitis sistémica en los Estados Unidos
y Canadá, es importante tener en cuenta que el tratamiento de la ACG representa
una excepción a la regla general. Aunque la mayoría de las formas de vasculitis
críticos se tratan con agentes citotóxicos, hay poca evidencia de que GCA responde
a otra cosa que altas dosis de glucocorticoides. La rápida iniciación de la terapia
con glucocorticoides tan pronto como se sospeche el diagnóstico es crucial,
especialmente si los síntomas neurológicos u oftalmológicos están presentes. En
tales casos, no es raro utilizar pulsos de metilprednisolona terapia (1 g por vía
intravenosa al día durante 3 días). Los datos disponibles indican que el uso de la
terapia con glucocorticoides pulso no mejora los resultados visuales, pero se asocia
con una menor exposición acumulativa de esteroides.
Vasculitis sistémica también puede aparecer como una complicación de la
infección. A pesar de estas formas secundarias de vasculitis también puede requerir
tratamiento con inmunosupresión para abortar daño permanente remisión a largo
plazo a menudo requiere el tratamiento de la infección subyacente. La terapia
antiviral (en ausencia de inmunosupresión) puede ser suficiente para inducir la
remisión en pacientes seleccionados con vasculitis mixta cryoglobulinaemic
esencial debido a la infección de hepatitis C. Para los pacientes con manifestaciones
más graves de vasculitis cryoglobulinaemic, sin embargo, el uso de rituximab en
combinación con terapia antiviral puede ser una estrategia de tratamiento más
eficaz. Monoterapia Rituximab puede beneficiar a pacientes con enfermedad
refractaria o grave que no son candidatos a terapia antiviral, a pesar de la remisión
puede requerir inmunosupresión continua.
Complicaciones del tratamiento Mientras que potencialmente salva vidas, los tratamientos antes mencionados no
están exentos de riesgo significativo. Los glucocorticoides se asocian con un riesgo
dependiente de la dosis de la infección, la osteoporosis las fracturas vertebrales,
necrosis avascular y la intolerancia a la glucosa. La ciclofosfamida también aumenta
el riesgo de infección en la adición a la infertilidad, la cistitis hemorrágica y la
malignidad. Leucoencefalopatía multifocal progresiva se ha asociado tanto con
rituximab y micofenolato mofetil. Una discusión completa de todas las
consecuencias adversas asociadas con la inmunosupresión está más allá del

alcance de este artículo, en general, sin embargo, las secuelas a largo plazo de la
inmunosupresión no deben impedir su uso para la gestión de la vida en peligro
vasculitis.
Los resultados de vasculitis en la unidad de cuidados intensivosEn varios estudios, tanto de vasculitis de pequeños vasos en particular y la
enfermedad autoinmune sistémica más global, la infección y la actividad de la
enfermedad no controlada fueron las dos principales causas de ingreso en un
unidad de cuidados intensivos. La mortalidad asociada con el ingreso en una unidad
de cuidados intensivos fue de 11 a 40%, con las complicaciones infecciosas son la
causa principal de muerte. El pronóstico de los pacientes en una unidad de
cuidados intensivos fue peor en los pacientes con un mayor Fisiología aguda y
crónica de Evaluación de Salud II (APACHE) Resultado o la insuficiencia
respiratoria. Curiosamente, la gravedad de la actividad vasculitis enfermedad no se
correlaciona con aumento de la mortalidad. Esto subraya aún más la importancia de
una rápida identificación de las manifestaciones que amenazan la vida de la
vasculitis y la pronta iniciación del tratamiento.
Órganos específicos de complicaciones de vasculitis
Pulmonar
La arteritis de Takayasu afecta a las arterias pulmonares en el 70% de los pacientes
con las arterias segmentarias y subsegmentarios más frecuentemente implicados,
resultando a menudo en la hipertensión arterial pulmonar. Incluso en ausencia de
síntomas pulmonares, hipertensión pulmonar puede ocurrir en el 50% de los
pacientes y puede ser diagnosticada como enfermedad tromboembólica aguda o
crónica. Infarto pulmonar también puede ocurrir.
En contraste con arteritis de Takayasu, GCA raramente se asocia con afectación
pulmonar. Aunque los informes de casos de infarto pulmonar, aneurisma de la
arteria pulmonar, la hipertensión pulmonar con insuficiencia cardíaca derecha,
nódulos pulmonares y pulmonares intersticiales o enfermedad restrictiva existen,
estas manifestaciones no son comunes, y debe dar lugar a una evaluación más
amplia de diagnóstico.
Capilaritis pulmonar es una manifestación en peligro la vida de las vasculitis de
pequeños vasos. El mecanismo de capilaritis es la infiltración neutrofílica causando
necrosis fibrinoide de las paredes alveolares y vasos, la destrucción del parénquima
pulmonar y hemorragia alveolar difusa (DAH). Mientras capilaritis pulmonar es
común en ambos GPA y MPA, es menos común en enfermedad anti-MBG y
cryoglobulinaemic vasculitis y raro en EGPA y en IgAV. Capilaritis pulmonar también
se observa en las vasculitis secundarias asociadas con subyacente enfermedad del

tejido conectivo y vasculitis inducida por medicamentos. La evaluación de DAH
incluye generalmente broncoscopia, que también puede ser usado para evaluar la
vía aérea superior o causas infecciosas de hemorragia. La presencia de sangre
persistente en el lavado de serie de la región afectada del pulmón, o la presencia de
macrófagos cargados de hemosiderina, puede ayudar a establecer el
diagnóstico. Mientras que la inmunosupresión del sistema es crítico, es importante
recordar que DAH también puede ser causada por infección, malignidad, toxinas,
drogas (en particular la cocaína y amidorone) o hemosiderosis pulmonar
idiopática. Los esfuerzos para excluir estas etiologías deben hacerse antes de iniciar
la inmunosupresión.
Mientras DAH es la más común manifestación que amenaza la vida de la vasculitis
de pequeños, los anticuerpos MPA y MPO-ANCA también se han asociado con la
fibrosis pulmonar y el daño pequeñas vías aéreas que conduce a la enfermedad
pulmonar obstructiva. IgAV Raramente se ha asociado con la neumonía intersticial
usual y fibrosis intersticial.
Cardíaco
Aunque GCA se asocia comúnmente con dolor de cabeza y ceguera en los ancianos,
sino que también puede ser una causa importante de la vida en peligro aortitis. Un
estudio demostró que el 18% de los pacientes con ACG desarrollar un aneurisma
aórtico, con un 5% sufre disección aórtica. Aunque la mayoría de los pacientes con
aneurisma de la aorta torácica han conocido GCA, los aneurismas aórticos pueden
desarrollarse en ausencia de dolor de cabeza u otros síntomas típicos de la ACG, y
casi la mitad de los pacientes con ACG con insuficiencia aórtica. Dado el potencial
de consecuencias catastróficas, aortitis debe ser considerado en pacientes con ACG
que se presentan con dolor en el pecho o la evidencia de la insuficiencia aórtica.
En la arteritis de Takayasu, la participación aórtica se caracteriza por fibrosis intimal
marcada que conduce a la constricción y oclusión. Complicaciones cardiovasculares
de la arteritis de Takayasu incluyen la insuficiencia cardíaca izquierda, haga
insuficiencia cardíaca por hipertensión pulmonar y afectación de la arteria pulmonar
y la hipertensión sistémica. Sin tratamiento, la arteritis de Takayasu puede conducir
a insuficiencia aórtica, insuficiencia cardíaca y aneurisma aórtica con o sin
disección. Si bien la cirugía puede corregir la oclusión arterial y la isquemia
resultante, la reestenosis es común, particularmente si la cirugía se produce en
presencia de la enfermedad activa.
Las vasculitis en vasos pequeños también pueden tener afectación cardiaca. GPA se
ha asociado con miocarditis con fracción de eyección, probablemente debido a la
formación de granulomas en lugar de vasculitis verdadera. Valvulitis Raramente se
ha informado, con la disfunción de la válvula observada en hasta el 20% de los
pacientes. Pericarditis está presente hasta en el 19% de los pacientes. La afectación
cardíaca y alteraciones de la conducción rara vez han sido reportadas en IgAV. La
IgAV se asocia con un mal pronóstico. Del mismo modo, vasculitis
crioglobulinemica está asociado con reportes raros de vasculitis coronaria conducen
a un infarto de miocardio.
La afección cardíaca en EGPA representa una fuente significativa de morbilidad y
mortalidad. La frecuencia de afectación pericárdica en EGPA oscila entre 8 y 32%, y

se produce la participación endomiocárdica en 13-47% de los pacientes. EGPA daña
el miocardio a través de la infiltración eosinofílica y posterior liberación de la
proteína básica principal, que se piensa que es cardiotóxico y produce un
engrosamiento endocardial, disfunción miocárdica y trombos. Así, el grado de
participación de miocardio no está relacionado únicamente con la vasculitis, sino
también para el grado de eosinofilia. La muerte súbita cardíaca y la insuficiencia
cardíaca refractaria. También se ha informado. Curiosamente, la participación de
miocardio es más común en pacientes sin anticuerpos ANCA EGPA.
Renal
Afectación de la arteria renal ocurre en 60-75% de los casos de arteritis de
Takayasu, con estenosis siendo más frecuente que la formación de aneurisma. La
hipertensión renovascular es la manifestación clínica más frecuente y por lo general
mejora o resuelve revascularización siguiente. En cuanto a la función renal, la
proteinuria es común, pero la insuficiencia renal es poco frecuente, y la muerte por
insuficiencia renal se produce en sólo el 5-10% de los pacientes. Por el contrario,
GCA raramente afecta a las arterias renales.
La afectación renal en PAN no está asociada con glomerulonefritis, ya que ahorra a
las arteriolas, vénulas y capilares. Así, cuando la enfermedad renal está presente,
resulta de un infarto renal y la oclusión vascular, que conduce a un sedimento
blando. Sin embargo, la afectación renal es frecuente y afecta 30-45% de los
pacientes. Tanto la insuficiencia renal y proteinuria se asocia con una mayor
mortalidad, especialmente en el primer año de diagnóstico. Como se señaló
anteriormente, la hepatitis B asociada a PAN y el PAN idiopática son tratados de
manera diferente. Mientras tanto puede requerir inmunosupresión, hepatitis B
asociada a PAN también requiere que los agentes antivirales para lograr una
remisión duradera.
La glomerulonefritis es una causa importante de la morbilidad de las vasculitis en
vasos pequeños. Cuando se presenta un paciente con insuficiencia renal aguda con
un sedimento urinario activo, el tratamiento rápido es esencial para preservar la
función renal. Para los pacientes con vasculitis asociada a ANCA, la biopsia renal
puede proporcionar pistas importantes sobre el potencial para la supervivencia
renal. Histológicamente, medias lunas segmentarios y celular están asociados con
el bien a largo plazo de la función renal, independiente de la función renal en el
momento de la biopsia. A la inversa, la presencia y el grado de semilunas fibrinoide
y fibrosis intersticial se asocia con un resultado pobre renal. Los números más altos
de glomérulos normales dentro de la muestra de la biopsia también se
correlacionan con el resultado renal mejorados a los 12-18 meses, incluso entre los
pacientes que requieren diálisis inicialmente. Este hallazgo apoya el trabajo previo
de Atkins et al., Lo que sugiere que el daño renal se correlaciona con el potencial
del riñón para recuperar la función normal.

Gastrointestinal
La isquemia mesentérica es una característica clásica de la PAN, y se asocia con
una morbilidad y mortalidad significativamente mayor. En una serie grande de
casos de 118 pacientes, el 20% de los pacientes sufrió angina mesentérica, el
11,2% de los pacientes que sufren de isquemia intestinal y el 5% de los pacientes
con perforación intestinal con experiencia. Arteriografía visceral demostrado
aneurisma o una oclusión en 74% de los pacientes, destacando la prevalencia de la
participación gastrointestinal. Una serie de casos de 165 pacientes segunda
encontrado molestias abdominales se produjo en el 31% de los pacientes, el dolor
abdominal más grave causada por peritonitis (5%), pancreatitis (2%) y raros casos
de colecistitis, úlcera duodenal o infarto intestinal. En esta serie, el 7% de los
pacientes sufrieron hemorragia gastrointestinal. La presencia de síntomas
gastrointestinales severos en PAN aumenta el riesgo de muerte de dos a tres
veces. Cabe señalar que las vasculitis en vasos pequeños pueden implicar calibre
mediano buques, y por lo tanto puede estar asociada con isquemia mesentérica. En
una serie de casos de pacientes con vasculitis asociada a ANCA, el 26% de los
pacientes tenían afectación gastrointestinal grave, que se asoció con una
mortalidad a los 5 años del 21%.
IgAV también está clásicamente asociada con manifestaciones gastrointestinales. El
noventa por ciento de los pacientes, en particular los jóvenes, padecen diarrea con
sangre, hemorragias, cólicos y úlceras de la mucosa. En la ausencia de afectación
renal, IgAV por lo general tiene un curso relativamente benigno, pero puede ser
complicado por la bilis necrosis del conducto o perforación gastrointestinal.
Neurológico
GCA es una causa importante de ceguera y accidente cerebrovascular en los
ancianos. En ausencia de tratamiento, complicaciones oftalmológicas se encuentra
en 35-60% de los pacientes. Es importante destacar, sin embargo, la incidencia de
la ceguera y la discapacidad visual se redujo marcadamente por la introducción de
glucocorticoides como una terapia estándar. Un estudio retrospectivo encontró que
la mortalidad fue mayor entre los pacientes que no habían sido tratados
adecuadamente con corticoides, poniendo de relieve la importancia de la gestión
del sistema y un adecuado tratamiento con altas dosis de glucocorticoides.
La enfermedad cerebrovascular es común en la arteritis de Takayasu: 58% de los
pacientes con arteritis de Takayasu tendrá compromiso de la arteria carótida, y dos
terceras partes de los pacientes requerirán bypass vascular. Las arterias
vertebrales están involucradas en 35% de los casos. A pesar de la frecuencia de
afectación extracraneal buque, los síntomas fueron mareos suelen ser leves e
incluyeron, mareo y alteraciones visuales. Carrera y la ceguera son raros, ocurren
en <10% de los pacientes y no representan una causa importante de morbilidad y
mortalidad entre los pacientes con esta enfermedad.
La mononeuritis múltiple es una característica común del PAN y se producen entre
50 y 80% de los pacientes y afecta más comúnmente a la peroneo superficial,
profundo peroneos, nervios radial, cubital o mediano. La electromiografía (EMG)
típicamente demuestra neuropatía axonal truncular en un patrón asimétrico;

hallazgos simétricos pueden favorecer un diagnóstico de polineuropatía
enfermedad crítica en el entorno clínico derecha. Mientras que el daño del nervio
periférico es una fuente importante de morbilidad y discapacidad funcional,
mononeuritis múltiple (neuropatía periférica en general) no se ha asociado con una
mayor mortalidad. Cabe señalar que la mononeuritis múltiple puede ocurrir con
todas las vasculitis asociadas a ANCA, por otra parte, algunos pacientes pueden
presentar un mononeuritis múltiple aislado, en ausencia de una vasculitis sistémica.
Otorrinolaringológica
A largo plazo daños en el tracto respiratorio superior es característica de GPA y
pueden incluir la perforación del tabique nasal, deformidad de la nariz silla de
montar, pérdida de audición y la estenosis subglótica (o traqueal). De éstos, sólo
estenosis subglótica es potencialmente peligrosa para la vida. Ocurre en 6-23% de
los pacientes, la inflamación granulomatosa de la tráquea puede conducir a la
oclusión total o casi total de la vía aérea y la angustia respiratoria y puede ocurrir
en pacientes con enfermedad sistémica inactivo. Por ello es fundamental que los
pacientes que se presentan con estridor GPA ser evaluados por un
otorrinolaringólogo para la estenosis subglótica, de manera similar, los pacientes
con GPA deban ser cuidadosamente evaluados antes de la intubación para
cualquier procedimiento quirúrgico. La estenosis subglótica se regule mediante
terapias localizadas, incluyendo la dilatación y las inyecciones de glucocorticoides y
no siempre responden rápidamente a la inmunosupresión sistémica.
ResumenLas vasculitis sistémicas presentan manifestaciones proteicas que pueden afectar a
prácticamente todos los sistemas de órganos. La barrera clave para la terapia eficaz
es la falta de reconocimiento de las diversas presentaciones asociados con un
nuevo diagnóstico de la vasculitis sistémica, que a su vez conduce a retraso en el
tratamiento. El diagnóstico rápido y la pronta institución de la terapia
inmunosupresora son vitales para mejorar el pronóstico asociado con estas
enfermedades.
Antes de hacer un nuevo diagnóstico de vasculitis en un paciente críticamente
enfermo, sin embargo, es importante descartar la imita. La endocarditis puede
simular muchas de las manifestaciones asociadas a una vasculitis de pequeños
vasos, mientras que varias enfermedades del tejido conectivo (como el síndrome de
Marfan, síndrome de Ehlers-Danlos y Loewy Dietz) tienen manifestaciones clínicas
que recuerdan a una vasculitis de grandes vasos. Además, muchas infecciones
(incluyendo hongos y micobacterias) puede estar asociada con la elevación de fase
aguda-reactivo y otras manifestaciones se encuentran típicamente con vasculitis
sistémica, es por lo tanto importante para excluir la posibilidad de una infección
atípica antes de iniciar el tratamiento inmunosupresor agresivo.
En los pacientes con historia conocida de vasculitis sistémica, la vigilancia de rutina
y los exámenes pueden ayudar a diagnosticar bengalas temprano y prevenir su
aumento en enfermedades graves. Para los pacientes que se presentan con una

historia conocida de vasculitis sistémica, una revisión cuidadosa de la presentación
del paciente y el historial de tratamiento puede ayudar a distinguir un brote de
vasculitis infección, malignidad y otras causas de fracaso multiorgánico.
Finalmente, es importante recordar que no todas las manifestaciones de vasculitis
sistémica revertir con inmunosupresión. Vasculítica daño a los riñones, el tracto
respiratorio, los nervios y otros sistemas de órganos pueden llegar a ser
irreversible, las consecuencias crónicas de vasculitis con frecuencia no responden al
tratamiento y no debe ser tratado con cursos de escalada de
inmunosupresión. Reevaluación continua, con cuidado de estos pacientes es a
menudo la única manera de determinar la eficacia de cualquier estrategia de
tratamiento que se da, lo cual subraya la importancia de que el médico con
experiencia en el manejo de estos pacientes difíciles.
Indicaciones prácticas
•
Las vasculitis sistémicas tienen numerosas manifestaciones que pueden
afectar a casi todos los órganos y sistemas y puede imitar la presentación de
enfermedades mucho más comunes.
•
Reconocimiento y tratamiento rápidos son esenciales para prevenir muchas
de las complicaciones asociadas con estos diagnósticos.
•
Cuando un paciente con un diagnóstico conocido de una vasculitis sistémica
se vuelve crítico, primero se debe considerar la posibilidad de una infección
como consecuencia de la inmunosupresión. Esto es especialmente
importante en los pacientes que parecen tener progresión de la enfermedad
a pesar de la inmunosupresión.
Programa de investigación
•
Intensivistas deben aprender a reconocer las diversas presentaciones que
pueden estar asociados con un nuevo diagnóstico de una vasculitis
sistémica.
•
Los ensayos clínicos de vasculitis sistémica debe ser diseñado para incluir
pacientes con enfermedad crítica.
•

El papel de las terapias biológicas en el tratamiento de los pacientes
críticamente enfermos con vasculitis sistémica debe ser establecido.
Imágenes en las vasculitis
Vasculitis puede involucrar arterias pequeñas, medianas o grandes. En los estudios
de vasos pequeños vasculitis imágenes de pulmones, senos nasales, cerebro,
corazón y otros órganos son importantes para determinar la extensión de la
enfermedad y la actividad de la enfermedad.
Los aneurismas son un sello distintivo de la vasculitis arterias de tamaño mediano.
En las vasculitis de grandes vasos, los estudios de imagen muestran pared
homogénea, circunferencial hinchazón y disminución de la luz suavemente
cónica. La ecografía de alta resolución y la resonancia magnética (MRI) muestran
anormalidades características de la pared de las arterias temporales y occipital,
mientras que la ecografía, resonancia magnética, angiografía por resonancia
magnética, tomografía computarizada (TC), la angiografía por tomografía
computarizada y la tomografía por emisión de positrones delinear rasgos
característicos en extra-craneales arterias que están afectados de arteritis de
grandes vasos de células gigantes, arteritis de Takayasu y aortitis idiopática. La
angiografía convencional tiene todavía su lugar para intervenciones terapéuticas.

La imagen ha llevado a una mejor comprensión de la naturaleza y distribución de
las vasculitis. Se facilita significativamente el diagnóstico de pacientes con
sospecha de vasculitis.
Palabras clave Arteritis de células gigantes ;
La arteritis de Takayasu ;
Vasculitis ;
La resonancia magnética ;
Ultrasonido;
La tomografía por emisión de positrones ;
La angiografía ;
La tomografía computarizada
IntroducciónEl papel de la imagen en el diagnóstico de las vasculitis ha aumentado
enormemente en la última década debido a la mejora de la calidad de las técnicas
de imagen y la labor científica creciente en este campo.
Vasculitis primarias se han clasificado según el tamaño de los vasos que están
involucradas predominantemente.
Los estudios de imagen en vasculitis en vasos pequeños son importantes para
determinar la extensión de la enfermedad y la actividad de la enfermedad. Algunos
ejemplos son la radiografía de tórax para la detección de granulomas pulmonares o
derrame pleural en la granulomatosis de poliangeítis (GPA, anteriormente,
granulomatosis de Wegener), la tomografía computarizada (TC) para evaluar
alveolitis fibrosante en poliangeítis microscópicas (MPA), la ecocardiografía y la
resonancia magnética cardiaca (MRI) en búsqueda de derrame pericárdico o
miocarditis eosinofílica en granulomatosis con poliangeítis (EGPA, anteriormente, el
síndrome de Churg-Strauss), la resonancia magnética craneal para la detección de
vasculitis cerebral y ecografía musculoesquelética para la detección de la artritis
concomitante en casos clínicamente ambivalentes.
En vasculitis que principalmente involucran medianas vasculitis, como la
poliarteritis nodosa y la enfermedad de Kawasaki, los aneurismas se producen con
frecuencia. Los estudios de imagen permiten delinear las arterias involucradas con
los aneurismas directamente.

Formación de imágenes es particularmente útil en el diagnóstico de la vasculitis de
grandes vasos. Varias técnicas de imagen como la angiografía convencional,
resonancia magnética, angiografía RM (ARM), CT, CT angiografía (CTA), la ecografía
Doppler color, tomografía por emisión de positrones (PET) y PET-CT están
delineando anormalidades características anatómicas. Imagen muestra
características homogéneas estenosis pared arterial inflamación y característico
con estrechamiento de la luz suavemente cónica. Histología ha sido el estándar de
oro para el diagnóstico de las vasculitis. Sin embargo, el debate ha suscitado si las
imágenes se pueden sustituir por los hallazgos histológicos muy específicos, al
menos en los casos con resultados definitivos del examen clínico y de imagen. En
muchos casos, la histología no se puede conseguir, en particular si las grandes
arterias tales como la aorta o las arterias de brazo proximal están involucradas. Los
estudios de imagen permiten documentar la distribución anatómica de las
vasculitis. Proyección de imagen ayuda a diferenciar subgrupos tales como arteritis
temporal, de grandes vasos arteritis de células gigantes (ACG), aortitis idiopática y
la arteritis de Takayasu.
Imagen en vasculitis de pequeños vasosEl diagnóstico de las vasculitis de vasos pequeños debe ser confirmado
histológicamente. Sin embargo, algunos hallazgos radiológicos son característicos
pero no patognomónicos de vasculitis.
La radiografía de tórax delinea nódulos que pueden cavitación en el GPA. Sin
embargo, los tumores pulmonares y metástasis, así como nódulos reumáticos
pueden parecer similares. La TAC ofrece información más detallada. Por lo tanto, la
TC de tórax no es también patognomónica para el diagnóstico de la
vasculitis. Opacidades alveolares, difusa o pleural son más típicas de AMP. La
radiografía de tórax muestra los principales resultados. La TC es más específica
también demuestra opacidades pequeñas opacidades y cavidades en que no se ven
en la radiografía simple de tórax. TC es superior a la RM en la delineación de los
cambios pulmonares. CT asiste en la distinción entre las lesiones activas e
inactivas. Además, la TC de tórax puede mostrar los vasos sanguíneos que los
nódulos de alimentación y cavidades pequeñas y periféricas, en forma de cuña que
sugieren densidades pulmonar micro-infarto, estrechamiento de la luz bronquial y
agrandada estrellado en forma de arterias pulmonares periféricas. Vidrio
deslustrado, nódulos y masas de cavitación de medición> 3 cm representar la
enfermedad activa. Las lesiones menores pueden representar enfermedad activa o
inactiva.
Para la evaluación de las manifestaciones del oído, la nariz y la garganta, la RM y la
TC tienen diferentes ventajas. MRI delinea inflamación de la mucosa y granulomas
en los senos paranasales, la mastoides, el oído medio y la órbita. CT proporciona
más información sobre las lesiones óseas. La combinación de la destrucción ósea y

la formación ósea se considera específica para la GPA en un paciente sin historia de
cirugía previa sinonasal.
El diagnóstico de la vasculitis primaria del sistema nervioso central (PACNS) es
difícil. PACNS se ha incluido en la nomenclatura publicada recientemente revisado
para las vasculitis primarias. MRI es generalmente anormal. Se pueden mostrar
múltiples infartos isquémicos cerebrales, engrosamiento meníngeo o no específicas
áreas de materia blanca. Sin embargo, los resultados no son específicos. La
angiografía tiene una sensibilidad y especificidad limitadas. Cerebro y biopsia
leptomeníngeo puede proporcionar un diagnóstico definitivo para la publicación de
la inflamación de los vasos sanguíneos. Estos procedimientos son útiles para excluir
otras condiciones que se presentan con hallazgos similares. Sin embargo, ya que
las lesiones son segmentaria, una biopsia normal no excluye completamente
PACNS.
Participación nervioso central de las otras vasculitis primarias como la GPA y MPA es
raro. Los síntomas son similares a los de PACNS. En la mayoría de los casos, el
diagnóstico de GPA o MPA está bien establecido antes de que el sistema nervioso
central se produzca.
Embarcaciones de pequeña vasculitis veces puede corresponder a cualquiera de las
grandes arterias. La participación de las arterias temporales, las arterias carótidas,
arterias femorales y las arterias digitales y otras arterias se ha descrito.
Imágenes en las vasculitis de mediano calibre buqueLa poliarteritis nodosa es una vasculitis de arterias de tamaño mediano y
pequeño. No se trata de arteriolas, capilares o vénulas. Glomerulonefritis no se
produce en la poliarteritis nodosa. Los pacientes pueden tener una gran variedad de
síntomas y complicaciones posibles. Positivo abdominal angiografía es parte del
American College of Rheumatology criterios de clasificación (ACR) para la
poliarteritis nodosa. Sin embargo, sólo uno de cada otro paciente con poliarteritis
nodosa muestra aneurismas de las arterias abdominales. Oclusiones arteriales son
más frecuentes. La arteria mesentérica superior es más comúnmente
involucrada. Varios pequeños aneurismas también se producen en otras vasculitis,
como en el GPA, o en vasculitide secundario debido a otras enfermedades
autoinmunes. Además, los aneurismas de arterias abdominales también ocurrir en
pacientes con el abuso de drogas, después de un traumatismo del hígado, arteritis
infecciosa, displasia fibromuscular y después de la infección viral. Los nuevos
métodos de imagen como la MRA y CTA puede reemplazar la angiografía en el
futuro. Sin embargo, la experiencia es limitada en la poliarteritis nodosa, debido a la
baja prevalencia de esta enfermedad.
La enfermedad de Kawasaki es una enfermedad aguda, autolimitada vasculitis de la
infancia. Se caracteriza por fiebre, exantema polimorfo, descamación membranosa
de los dedos, mucositis conjuntivitis y linfadenopatía cervical. Los aneurismas
coronarios puede complicar el curso de la enfermedad. Cuarenta y cuatro por ciento
de los pacientes tenían una lesión de la arteria coronaria (31% con ectasia, 13% con
aneurisma) en el ecocardiograma inicial en un estudio de 100 pacientes con la
enfermedad de Kawasaki. Los aneurismas pueden conducir a la oclusión de la

arteria coronaria con infarto de miocardio y disfunción ventricular izquierda. La
ecocardiografía es el examen de elección. MR, CTA y de doble energía-CT y la
ecografía intravascular puede proporcionar información exacta sobre las arterias
coronarias en la enfermedad de Kawasaki. La angiografía convencional tiene
todavía su lugar para la terapia intervencionista.
Imágenes en las vasculitis de grandes vasosGrandes vasos vasculitis afecta a las arterias que consisten en íntima, media y
adventicia. Estas arterias pueden tener un diámetro de 0,7 mm como las ramas
frontal y parietal de las arterias temporales superficiales, o hasta 35 mm como la
aorta torácica.
La arteritis temporal y la arteritis de Takayasu son bien reconocidas entidades. Por
otra parte, las imágenes revelaron que un mayor número de pacientes puede tener
entidades adicionales como GCA de grandes vasos y aortitis idiopática.
Los estudios indican que la sensibilidad de formación de imágenes para el
diagnóstico de ACG puede ser incluso superior a la sensibilidad de la biopsia de
arteria temporal, en particular, si las imágenes no sólo incluye las arterias
temporales, sino también las arterias supra-aórticos y / o de la aorta. En GCA
grandes vasos aortitis, idiopática y la arteritis de Takayasu, la recolección de
arterias para el examen histológico es imposible a menos que los pacientes
sometidos a cirugía vascular.
La arteritis temporalHistología arteria temporal ha sido el estándar de oro para el diagnóstico durante
décadas. Sin embargo, sólo es positivo en aproximadamente el 80-90% de los casos
que son diagnosticados con GCA. Algunos estudios indican sensibilidades aún más
bajos para histología hasta el 50% sobre todo si se incluyen a los pacientes con ACG
grandes vasos cuyas arterias temporales no pueden ser afectados. Incluso en GCA
craneal clásico modelo que puede haber sido tomada de un segmento sin
afectación de la arteria temporal.
Los resultados de los estudios que investigan el papel de la angiografía de las
arterias temporales fueron decepcionantes como la angiografía no delinear la pared
arterial. Sin embargo, la angiografía muestra estrechamiento luminal suavemente
ahusada en las grandes arterias tales como las arterias de brazo proximal. Hasta la
fecha, la angiografía no tiene lugar en ninguna más para fines de diagnóstico,
debido a su invasividad, la radiación y la incapacidad para mostrar las paredes de
las arterias, pero todavía es importante para las intervenciones terapéuticas.
Color ultrasonido Doppler es el método de imagen primero en mostrar resultados
valiosos para el diagnóstico de arteritis temporal. Desde mediados de la década de
1990, la tecnología permite una mayor resolución. De hecho, el ultrasonido tiene la
resolución más alta entre las técnicas de imagen que están en uso para el
diagnóstico de la vasculitis. Hoy en día, una sonda de alta frecuencia proporciona
tanto una axial y una resolución lateral de 0,1 mm (100 micras). La ecografía
muestra así la pared de la arteria y se proporciona información sobre las
características del flujo de sangre dentro de la arteria. Color ultrasonido Doppler de
las arterias temporales muestra hipoecoica (oscura) de pared inflamación

edematosa aguda en arteritis temporal que desaparece con el tratamiento con
corticosteroides después de 1-3 semanas en la mayoría de los pacientes ( Fig..
1 , fig. 2 y 3 la figura. ). Además, las estenosis de segmentos cortos son típicas
para la arteritis temporal aguda. Doppler color muestra una mezcla borrosa de
colores (aliasing), junto con el flujo de sangre persistente en la diástole. Pulsed
Doppler de onda a continuación, muestra un aumento de por lo menos doble de la
velocidad de flujo arterial sistólica máxima en la estenosis en comparación con un
área antes de o detrás de la estenosis. Además, oclusiones agudas se encuentran
con frecuencia, que muestra una arteria que no se llena de color señales Doppler.
La figura. 1. Color Doppler de ultrasonido que muestra una vista longitudinal de una rama
frontal de la arteria temporal con arteritis temporal aguda. Las flechas indican la
hinchazón pared vasculítico.
La figura. 2. Color Doppler de ultrasonido que muestra una vista transversal de una rama
frontal de la arteria temporal con arteritis temporal aguda. Las flechas indican la
hinchazón pared vasculítico.

La figura. 3. Color aspecto ultrasonido Doppler de una rama normales frontal en (A)
longitudinal y transversales vistas (B).
Muchos estudios se han realizado comparando ultrasonido de la arteria temporal
con la histología y con el diagnóstico clínico de arteritis temporal. Tres meta-análisis
han sido publicados. La sensibilidad de la ecografía dúplex arteria temporal fue de
87% en relación con el diagnóstico clínico y la especificidad fue del 96% en uno de
los meta-análisis. Con mayor experiencia y calidad de los equipos de ultrasonido,
más centros de alcanzar resultados fiables para el examen de ultrasonido y
reemplazar biopsia de arteria temporal en los casos con hallazgos clínicos
definitivos y ultrasonido.
Ultrasonido permite una evaluación de toda la longitud de las arterias temporales
superficiales, pero no es capaz de detectar pequeñas patologías
histológicas. También es posible evaluar las arterias occipital, facial y otro con
ultrasonido.
Prometedores resultados se han publicado en La RM con contraste de las arterias
temporales y occipitales que muestra realce característico de las arterias
inflamadas. Aunque la resolución de las estructuras localizadas superficialmente es
más baja en comparación con la ecografía, los modernos 1.5-3-T de alto campo
escáneres de resonancia magnética generar una buena calidad de imagen. La
sensibilidad y especificidad de los exámenes de MRI son comparables con las de
ultrasonido de la arteria temporal. Los estudios internacionales multicéntricos
actualmente se están llevando a cabo para la ecografía y la resonancia magnética
para el diagnóstico de ACG.
Los cambios característicos de las arterias temporales, vistos por ultrasonido o MRI,
por desgracia desaparecen con el tratamiento con corticosteroides. Un estudio
publicado recientemente mostraron que tanto la ecografía y RMN fueron más
sensibles con respecto al diagnóstico clínico que la histología sólo en pacientes no
tratados o pacientes que habían recibido corticosteroides durante <2
días. Histología arteria temporal parece ser positiva por más tiempo con el
tratamiento con esteroides.

Las manifestaciones oftalmológicas de arteritis de la temporal ocurrir
independientemente de la distribución de los resultados de la ecografía de las
arterias temporales. Neuropatía óptica isquémica anterior es menos frecuente en
los pacientes con afectación de la arteria axilar. Estudios de resonancia magnética
también encontró que incluso vasculitis de la arteritis oftálmica no se correlacionó
con la ceguera como los vasos que son predominantemente responsables de
neuropatía óptica isquémica anterior son las arterias ciliares posteriores.
Grandes vasos GCAAumento del uso y la calidad de las imágenes mostró que la participación arterial
extracraneal es mucho más común de lo que se suponía. Varias modalidades de
formación de imágenes están disponibles para la evaluación de otras arterias para
detectar la presencia o ausencia de vasculitis ( Tabla 1 ). Las arterias brazo
proximal, la aorta, las arterias femorales y poplitaeal están comúnmente
involucrados.
Tabla 1. Comparación de las técnicas de imagen en el diagnóstico de la vasculitis de
grandes vasos.
De las pruebas diagnósticas
Económico No invasiva
Representando pared de la arteria
Representando aorta
Intervención Arterias temporales
Angiografía + - - + + + + -
Ultrasonido + + + + + + (+) - + +
Connecticut + + + + + + - -
CT-angio + + - + + - -
RM + + + + + + - + +
MR-angio + + - + + - +
PET - + - + + - -
Al comparar los pacientes con arteritis temporal clásico craneal a los pacientes con
afectación proximal de la arteria del brazo (grandes vasos GCA), los pacientes con
ACG grandes vasos tienden a ser más jóvenes (66 años frente a 72 años), y varios
de ellos son mujeres (83% vs 66%). El tiempo entre el inicio de los síntomas y el
diagnóstico es más largo (7 meses frente a 2). Afectación de la arteria temporal en
términos de histología positiva o ultrasonido anormal se produce en
aproximadamente 60% de estos pacientes. La duración del tratamiento y las dosis
de prednisolona es similar. Los pacientes con ACG de grandes vasos están
desarrollando menos comúnmente neuropatía óptica isquémica anterior, y la
isquemia crítica de las extremidades no se produce normalmente en el curso de la
enfermedad. Las arterias axilares se comprometen con mayor frecuencia las
arterias subclavias y braquiales. Participación buque bilateral está presente en la
mayoría de los pacientes. Los pacientes con ACG grandes vasos pueden presentar
clásico arteritis temporal del cráneo, con puro polimialgia reumática (PMR),
claudicación del brazo o fiebre de origen desconocido. Ultrasonido muestra una
hinchazón pared de> 1,0 mm que es similar a los hallazgos en las arterias

temporales ( Fig. 4 ). Los casos con un engrosamiento de la pared de ≥ 1,5 mm se
consideran como casos definitivos. El engrosamiento de la pared desaparece mucho
más lentamente con el tratamiento en comparación con las arterias temporales. La
ecogenicidad aumenta con el tratamiento, es decir, la pared aparece más brillante,
debido a la menor edema. Por lo tanto, es visible en más de 50% de los pacientes,
incluso después de 1 año de tratamiento.
La figura. 4. imagen de ultrasonido longitudinal de una arteria axilar normal (A) y una
arteria axilar en GCA grandes vasos. Las flechas indican la hinchazón pared vasculítico.
En los centros que utilizan la ecografía de las arterias proximales del brazo en busca
de GCA grandes vasos, alrededor del 50% de los pacientes con ACG que son recién
diagnosticados tienen grandes vasos GCA. Cuando la aplicación de ultrasonido sólo
a los pacientes con síntomas típicos de GCA craneal, ultrasonido detecta extra-
craneal participación en aproximadamente el 30% de los pacientes. Otro estudio
detectó vasculitis de arterias femoral poplitaeal y en el 53% de los pacientes con
ACG. Sin embargo, puede ser difícil en algunos casos para diferenciar
arteriosclerosis de vasculitis en las arterias de la pierna superior como
arteriosclerosis ocurre con más frecuencia que en las arterias axilares y temporal.
Sin embargo, arteriosclerosis generalmente aparece más homogénea y menos
circunferencial con calcificante placas arterioscleróticas.
Un estudio de la aplicación de CTA encontró una alta prevalencia de aortitis, en
particular de la aorta torácica. Aortitis ocurrió en el 67% de 40 pacientes recién
diagnosticados de ACG.
MRI y MRA proporcionar información precisa sobre la participación del arco aórtico y
sus ramas en extracraneal GCA. MRA ofrece una buena visión general ( Fig. 5 ). Sólo
RM representa la pared del vaso ( Fig. 6 ). Que representa la pared del vaso es

necesario para la detección de pequeños cambios vasculares. MRA puede sobre-
interpretar el grado de estenosis.
La figura. 5. angio-RM con sospecha de vasculitis de la arteria braquial izquierda. La
flecha indica un estrechamiento luminal suavemente ahusada en GCA grandes vasos. Por
cortesía del Dr. Petra Bock, Departamento de Radiología, Evangelische Lungenklinik
Berlin-Buch, Alemania.
La figura. 6. aortitis de imagen de resonancia magnética abdominal. La flecha indica la
inflamación de la pared vasculitis.Por cortesía del Dr. Petra Bock, Departamento de
Radiología, Evangelische Lungenklinik Berlin-Buch, Alemania.

Un meta-análisis de seis estudios que examinaron los pacientes con ACG PET
describe que el 80% de los pacientes con ACG fueron positivos ( Fig. 7 ). PET y el
ultrasonido se correlacionan bien también en las arterias proximales de la
extremidad inferior. Sin embargo, la ecografía y PET podría ser menos específico
porque estas arterias a menudo exhiben arteriosclerosis particularmente
pronunciada en el grupo de edad de los pacientes GCA, y a menudo es difícil
diferenciar entre la arteriosclerosis y vasculitis en este caso.
La figura. 7. Fusión de imagen PET-CT mostrando vasculitis de la aorta ascendente, las
arterias subclavia y axilar en GCA grandes vasos. Cortesía del Prof. Dr. Stefan Dresel,
Departamento de Medicina Nuclear, Helios Klinikum Berlin-Buch, Alemania.
Debido a los pacientes con ACG inflamación de aorta más comúnmente se
desarrollan aneurismas de la aorta torácica que los sujetos sanos de la misma
edad. Por lo tanto, algunos autores recomiendan el pecho anual rayos X para los
pacientes con ACG. Particularmente ultrasonido y resonancia magnética de las
arterias extracraneales se puede utilizar para exámenes de seguimiento con el fin
de estimar el desarrollo de la inflamación de la pared con el tratamiento. Los otros
métodos de imagen aumentar la exposición a la radiación del paciente.
La arteritis de TakayasuArteritis de Takayasu y GCA son similares en términos de la histología y la
respuesta al tratamiento. Ambas entidades pueden implicar la aorta. Sin embargo,
nunca arteritis de Takayasu afecta a las arterias temporales. Los pacientes con
arteritis de Takayasu son notablemente más jóvenes. Inicio de la enfermedad es por
lo general a una edad de ≤ 40 años de arteritis de Takayasu y ≥ 50 años en
ACG. Duración de la enfermedad es más largo en la arteritis de Takayasu. Los
pacientes con arteritis de Takayasu experimentan más brotes graves con
complicaciones vasculares que aquellos con ACG. Existe cierta coincidencia en el

patrón de las arterias involucradas para GCA grandes vasos y la arteritis de
Takayasu.
Sin embargo, gran vasculitis de vasos particularmente simétricamente afecta a las
arterias axilares, mientras que la arteritis de Takayasu afecta más comúnmente a
las arterias carótida izquierda y subclavia común como se ha demostrado en un
estudio utilizando MRA. Los métodos de imagen se aplican los mismos para el
diagnóstico de la arteritis de Takayasu y GCA grandes vasos.
Aortitis idiopática y fibrosis retroperitonealFiebre de origen desconocido puede ser debido a idiopática, aislado aortitis ( Fig.
6 ). Hasta la fecha aortitis infecciosa es relativamente poco frecuente. Todavía se
conoce poco acerca de aortitis idiopática. Puede ser un subconjunto de GCA o
arteritis de Takayasu, o presentarse como una enfermedad separada. Sin embargo,
aortitis es relativamente frecuente en las muestras resecadas aorta.
Dos entidades similares afectan a la pared y / o el tejido alrededor de la aorta
abdominal: aortitis / periaortitis y fibrosis retroperitoneal. La proteína C reactiva
(PCR) y velocidad de sedimentación globular (VSG) se incrementan en ambas
entidades. Sin embargo, el aumento es más comúnmente mayor en aortitis. Por lo
general, sólo conduce a fibrosis retroperitoneal hidronefrosis. El tratamiento de
ambas enfermedades incluye la terapia inmunosupresora, especialmente
corticosteroides. Tanto la RM y la TC son los procedimientos de imagen de elección
para el diagnóstico de la fibrosis retroperitoneal. La ecografía es decepcionante
para la detección de fibrosis retroperitoneal, ya que no diferencia claramente el
tejido afectado del tejido circundante. Sin embargo, la ecografía delinea claramente
una pared de la aorta inflamada en aortitis abdominal ( Fig. 8 ).
La figura. 8. longitudinal (A) y transversales de color imágenes de ultrasonido Doppler de
aortitis abdominal. Las flechas indican la hinchazón pared vasculítico. El paciente se
presentó con fiebre de origen desconocido.
Polimialgia reumática

PMR se asocia con GCA. Alrededor del 50% de los pacientes con ACG tiene síntomas
de PMR. Alrededor del 20% de los pacientes con PMR tienen GCA
concomitante. Algunos reumatólogos pantalla todos los pacientes recién
diagnosticados con ultrasonido de las arterias temporales y
axilar. Alternativamente, MRI, MRA, CT, CTA, PET y PET-TAC puede ser utilizado en
los estudios o en pacientes seleccionados, por ejemplo, aquellos que no responden
bien a los corticosteroides. Sin embargo, por lo general estos métodos de imagen
son demasiado caros para su uso en la práctica diaria de rutina en todos los
pacientes con diagnóstico reciente de PMR.
Los pacientes con inflamación PMR exposición en la región del hombro y de la
cadera, como bursitis subdeltoidea, tenosinovitis del tendón largo del bíceps y el
derrame de la articulación glenohumeral, derrame articulación de la cadera y la
bursitis trocantérea. PET, resonancia magnética y la ecografía puede detectar estas
anomalías. La ecografía del hombro y de la cadera se ha incluido recientemente
publicados en los criterios de clasificación nuevo EULAR / ACR (Liga Europea contra
el Reumatismo / American College of Rheumatology) para PMR. La detección de la
inflamación bilateral de la región del hombro y la detección de al menos la
inflamación unilateral de la región del hombro en combinación con la detección de
al menos la inflamación unilateral de la región de la cadera aumentar la
especificidad de los criterios de clasificación. Pacientes en los que la inflamación de
ultrasonido detecta responden mejor al tratamiento de corticosteroides que en
pacientes en los que la ecografía no para detectar la inflamación.
En conclusión, la imagen proporciona información importante en el diagnóstico de
la vasculitis, en particular para establecer el diagnóstico, la estimación de la
implicación de órganos y el seguimiento del curso de la enfermedad.
Indicaciones prácticas
Imágenes para vasculitis de pequeño vaso:
•
Los estudios de imagen son importantes para determinar la extensión de la
enfermedad y la actividad de la enfermedad.
•
Sin embargo, el diagnóstico debe ser confirmado histológicamente.
•
Imaging es importante para el seguimiento y para decidir si la enfermedad
está en remisión.
Imágenes para vasculitis de mediano:
•
La ecocardiografía es una parte esencial del diagnóstico inicial de la
enfermedad de Kawasaki para la detección de los aneurismas de la arteria
coronaria.

•
La angiografía o ARM puede mostrar aneurismas de las arterias intestinales
en la poliarteritis nodosa, sin embargo, los hallazgos no son específicos de la
enfermedad.
Imágenes para vasculitis de grandes vasos:
•
Varias técnicas de imagen muestran hallazgos patognomónicos en el caso
de activos GCA, arteritis de Takayasu o aortitis: ultrasonido, MRI, MRA, CT,
PET y CTA.
•
Los estudios de imagen muestran inflamación homogéneo, pared
circunferencial y estrechamiento luminal suavemente cónica.
•
La angiografía es hasta la fecha utiliza principalmente para las
intervenciones en grandes vasos complicado vasculitis.
Imagen de la arteritis temporal:
•
La ecografía y la resonancia magnética muestran característica pared
homogénea inflamación de las arterias temporales en la enfermedad activa.
•
Los hallazgos desaparecer después de días o semanas con tratamiento.
•
En la ecografía centros con experiencia o histología arteria MRI reemplazo
temporal en pacientes con resultados clínicos típicos y de imagen.
•
Arterias extracraneales como el brazo proximal y arterias de las piernas y la
aorta están comúnmente involucradas.
Programa de investigación
•
Multicéntricos estudios para investigar el uso de métodos de imagen en la
práctica clínica.
•
¿La imagen aporta valiosa información para seguimiento de la enfermedad
en la práctica clínica?
•

Caracterización de la entidad de aortitis idiopática más claramente.