Placenta previa
-
Upload
dayana-bustos-gonzalez -
Category
Health & Medicine
-
view
104 -
download
3
Transcript of Placenta previa

PLACENTA PREVIA
CORPORACIÓN UNIVERSITARIA RAFAEL NUÑEZ
FACULTAD DE CIENCIAS DE LA SALUD- PROGRAMA DE MEDICINA
OCTAVO SEMESTRE - IP 2015
DAYANA BUSTOS GONZALEZ

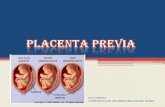
La placenta previa es definida como la implantación de la placenta en el segmento uterino inferior, aproximándose al OCI por delante del polo fetal
DEFINICIÓN

PLACENTA SITUADA NORMALMENTE
La placenta se encuentra insertada a una distancia de 3,5 cm del OCI en un
embarazo a término. PLACENTA BAJA La placenta se halla de 2 a 3,5 cm del OCI,
en una gestación a término.
PLACENTA PREVIA La placenta está a menos de 2 cm del OCI, en una gestación a término. La placenta
puede sobrepasar el orificio cervical interno.
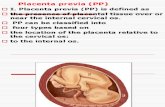
CLASIFICACIÓN
Clasificación de localización placentaria basada en la ecografía transvaginal es la siguiente:

CLASIFICACIÓN

COMPLETA O TOTAL Cuando la placenta cubre enteramente el orificio cervical.
PARCIAL cuando la placenta cubre parte pero no todo el OCI
MARGINAL cuando el borde de la placenta está en contacto con el OCI, pero sin cubrirlo.
DE INSERCIÓN BAJA cuando la placenta está localizada cerca (a 3 cm.), pero no está en contacto con el OCI.
CLASIFICACIÓN
Basada en la localización relativa de la placenta en el orificio cervical:

CLASIFICACIÓN

EPIDEMIOLOGÍAIncidencia: 1 en 200 a 1 en 390 embarazadas con edad
gestacional > a 20 semanas.
Frecuencia de aparición aumenta con la paridad.
Incidencia: Nulíparas: 0.2%, Multíparas: puede ser > a 5%
Tasa de recidiva: 4% - 8%.
El factor de riesgo más importante: cesárea previa.
Ocurre en el 1% de las embarazadas después de una cesárea. En el 10% después de 4 o más cesáreas.

ETIOLOGÍA
La etiología es desconocida pero se suponen hipótesis basadas en condiciones asociadas a su mayor incidencia:
1. Uterinas. Todas aquellas noxas que alteran al endometrio o al miométrio perturbando la placentación normal en su nidación.
Multiparidad
Edad > 35
Placenta previa anterior
Endometritis
MiomasI. Inter-
genésico corto
Cesárea previa
Legrado uterino

ETIOLOGÍA
2. Placentarias: Todas aquellas que favorezcan el aumento del tamaño de la torta placentaria o bien su superficie de implantación (como la reducción en el oxígeno útero placentario) asociado con el
desarrollo del segmento uterino inferior.
Feto de sexo
masculino
Taba-quismo
CocaínaEmbarazogemelar
Eritroblas-tosis

FACTORES ASOCIADOS A PLACENTA PREVIA

FISIOPATOLOGÍA
La fuerte asociación con multiparidad, cesárea previa y curetaje previo, sugieren daño endometrial como principal causa.
El motivo por el que ocurre la implantación a este nivel no es bien conocido.
El blastocito busca implantarse en el mejor sitio que supla sus necesidades, haciéndolo en el segmento
uterino inferior.

FISIOPATOLOGÍA
El segmento uterino inferior es una región inadecuada para la inserción placentaria, por presentar:
Endometrio de menor grosor y con menor vasculatura, por lo que la placenta tiende a ser
más extendida, aplanada e irregular. El trofoblasto puede
invadir decidua y la pared uterina (más delgada): acretismo placentario.
b. Musculatura: menos fibras musculares y mayor
cantidad de fibras colágenas, lo que lo hace
distensible, pero con menos potencia para
colapsar vasos sanguíneos, dificultando la hemostasia.

FISIOPATOLOGÍA
La placenta previa sangra sólo si se desprende. Las causas de desinserción son:
En el embarazo: Por el crecimiento uterino y por
las contracciones de Braxton-Hicks, se forma y
desarrolla el Segmento uterino Inferior, cuya
capacidad de elongación es mayor y supera al de la
placenta.
En el trabajo de parto: Por las contracciones que causan la formación del
canal cervico-segmentario y la
dilatación cervical.

CUADRO CLÍNICO
Se caracteriza por la presencia de sangrado genital indoloro, rojo rutilante, episódico, que aparece en forma brusca e inesperada, en
ausencia de actividad uterina y dolor
El sangrado vaginal en los primeros episodios suele ser autolimitado, con eventos de sangrados posteriores de mayor intensidad.
El sangrado genital está presente en el 80%de los casos.
A menos que se asocie a vasa previa, el sangrado es de origen materno.

DIAGNÓSTICO
Gold estándar: Ecografía
transvaginal
A estas pacientes se les debe realizar una
ecografía transvaginal para valorar la relación
de la placenta con el OCI e informarlas de la
posibilidad de “migración placentaria”.
El diagnóstico se sospecha, aun sin
presentar síntomas, durante la ecografía de rutina entre las
20 a 24 semanas de gestación.
Migración placentaria: desplazamiento de la placenta, en relación
con el cérvix, desde una implantación baja o
previa a una posición superior del útero.
La migración placentaria es menos frecuente
cuando la placenta es posterior o existe cesárea previa.
Aprox. el 25% de las placentas son bajas a las
20 semanas de gestación, y sólo un 3%
lo son al término.

DIAGNÓSTICO
• Para determinar la localización exacta de la placenta.
• Es segura aun cuando exista sangrado vaginal activo.
Sensibilidad del 87,5% Especificidad del 98,8%,Valor predictivo positivo de 93,3%Valor predictivo negativo del 97,6%
• 60% de las mujeres a quienes se les realiza ecografía transabdominal requieren ser reclasificadas con ecografía transvaginal
Ecografía transvaginal

DIAGNÓSTICO
Persistencia de placenta previa en
pacientes sin antecedentes de
cesárea: 11%. Cuando hay cesárea
previa: 50%
Ecografía transvaginal en ptes asintomáticas
para confirmar DX:Placentas de inserción
baja o marginal: a las 36 semanas.
Placenta previa parcial o total: a las 32 semanas.
El 58% de las placentas previas
completas y el 92,5% de las
marginales, migran.
Las placentas que son diagnosticadas en el 3er trimestre permanecen en su
posición hasta en el 90% de los casos.
El tacto vaginal, rectal, o la especuloscopia, están contraindicados por el
riesgo de desencadenar sangrado masivo.
Elaborar una completa historia clínica enfocada a
determinar los factores de riesgo condicionantes.
Por el riesgo de desencadenar
sangrado masivo

DIAGNÓSTICO

TRATAMIENTO
El tratamiento depende de la presentación clínica, la edad gestacional, la intensidad del sangrado vaginal y el grado de la placenta previa.
Toda paciente con sangrado vaginal secundario a placenta previa debe ser hospitalizada para:
Reposo con monitorizació
n de signos vitales y de la FCF en forma
continua
Vigilancia de la actividad uterina, del dolor y del sangrado vaginal
Toma de muestras para hemoclasificar
Cuadro hemático
Reservar dos unidades
glóbulos rojos empaquetados

TRATAMIENTO
Definir la necesidad de transfusión, si:
1. Presencia de ortostatismo después de la reanimación.
2. Hemoglobina < de 7 mg/dl.
3. Sin respuesta a la reanimación.
MANEJO EXPECTANTE
Placenta previa + sangrado vaginal leve + estabilidad hemodinámica + inmadurez fetal.
1. Reposo absoluto2. Maduración pulmonar con corticosteroides (Betametasona 12 mg IM
cada 24 hs por 2 dosis) en gestaciones de 26 a 34 semanas)3. Tocolíticos. Nifedipino VO 40 – 60 mg/día)4. Mujeres RH negativas requieren recibir inmunoglobulina anti-D.

TRATAMIENTO
MANEJO EXPECTANTE
Una vez controlado el sangrado vaginal, el manejo ambulatorio para pacientes que: Puedan ser monitorizadas en casa Vivan próximas a un hospital Puedan ser transportada rápidamente a un centro de urgencias
obstétricas. Que tengan comunicación telefónica.
Placenta previa parcial o total + episodios previos de sangrado, deben ser hospitalizadas desde las 34 semanas de gestación, por el alto riesgo de sangrado.
Placenta previa + hemorragia severa +: Interrupción inmediata del embarazo por cesárea, independientemente de la edad gestacional, la condición fetal o
el tipo de placenta previa.