Crohn final
-
Upload
jaime-cruz -
Category
Health & Medicine
-
view
115 -
download
3
Transcript of Crohn final
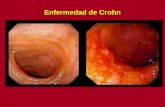
Enfermedad Inflamatoria Intestinal
• Colitis Ulcerosa
• Enfermedad de Crohn
• Colitis indeterminada (5-10%)
• Colitis microscópica
Epidemiología
Colitis Ulcerosa Enfermedad de Crohn
Incidencia/año (USA)
2,2 – 14,3 /100 mil 3,1 – 14,6/100 mil
Edad 15-30 y 60-80
Etnia Judíos > blancos > negros > Hispanos > Asiáticos
Hombre/mujer 1:1 1:1 – 1,8:1- 1:1,2?
Tabaco Puede prevenir Puede causar
Anticonceptivos Protector No protector
Apendicectomía Protector OR 1,4
Concordancia monocigoto
6% 58%
Etiología
• Desconocida
• Desarrollo es resultado de interacción de factores genéticos, ambientales e inmunológicos
Nature Rev Inmunol 2014; 14: 9-23
Manifestaciones Clínicas
• Diarrea (no sanguinolentas)
▫ 4-8 deposiciones al día
▫ Mayor a 6 semanas
• Dolor abdominal cólico (70%)
• Fiebre
• Astenia
• Pérdida de peso (10-20% del peso corporal)
• Otras manifestaciones
▫ Alteraciones orales con aftas, úlceras y dolor
Localización
Malabsorción y esteatorrea Diarrea cuando está activa Baja de peso Sub oclusión 30%
Episodios recurrentes de dolor cólico que precede a defecación y se alivia con ella en FID con diarrea, tumoración palpable, febrícula, leucocitosis. Baja de peso Signos obstructivos 50%
Febrículas, malestar general, diarrea, dolor cólico, hematoquezia Síntomas de obstrucción (4 a 16%) 20% 1/3 perianal
Náusea, vómito, dolor epigástrico Gastritis sin HP Síndrome pilórico 5%
Alteraciones Perianales
▫ Fisuras
▫ Abscesos
▫ Apéndices cutáneos
▫ Estenosis
▫ Fístulas
Entero-entéricas
Entero-vesicales
Entero-cutáneas
Manifestaciones extraintestinales
• Artritis ▫ Más frecuente y precoz ▫ Tipo 1: < 5 articulaciones ▫ Tipo 2: poliarticular ▫ Sacroileitis o espondilitis anquilosante.
• Oftálmicas 5% ▫ Epiescleritis, Uveitis, Iritis
• Alteraciones pulmonares ▫ Alteraciones obstructivas e
intersticiales
Rev Med Clin Condes 2008; 19 (4) 331 World J Gastroenterol 2006; 12 (30)
ECCO Jour. Crohn and Colitis 2010; 4: 63
Manifestaciones
extraintestinales
• Dermatológicas ▫ Eritema nodoso (15%) ▫ Pioderma gangrenoso (0,5%)
• Colangitis Esclerosante Primaria 5%
• Colelitiasis • Amiloidosis secundaria • Tromboembolismo venoso y
arterial • Nefrolitiasis 10-20% • Osteoporosis • Deficiencia de B12
World J Gastroenterol 2006; 12 (30)
Colitis Ulcerosa Enf. De Crohn
Rectorragia +++ +/-
Dolor abdominal + +++
Baja de peso + ++
Falla de crecimiento -/+ ++
Fiebre + +
Masa abdominal - +++
Fístulas Infrecuente Frecuente
Abscesos Raro Frecuente
Enfermedad oral/perianal - +
Estenosis intestinal Infrecuente Frecuente
Sitio de compromiso Colon, recto Todo el t. digestivo
Patrón de compromiso Continuo Segmentario
Laboratorio
• Se debe iniciar estudio con:
▫ Hemograma, VHS
▫ Electrolitos
▫ Función renal
▫ Función hepática
▫ Proteína C reactiva
▫ Perfil de Hierro
▫ Vitamina B12
Journal of Crohn and Colitis 2010; 4. 7
Laboratorio
• Aumento de VHS, PCR, leucocitosis y trombocitosis
• Anemia microcítica hipocroma (o macrocítica) (60%)
• Hipoalbuminemia • pANCA (-) • Anticuerpos anti Sacharomyces cerevisiae (+)
(ASCA) 60-70% • Calprotectina en heces
Rev Med Clin Condes 2008; 19 (4) 331 Journal of Crohn and Colitis 2010; 4. 7
Intern Emerg Med 2013; 8: 101
Exploración radiológica
• Permite
▫ Localizar lesiones
▫ Evaluar complicaciones
▫ Evaluar compromiso transmural
• Enterografía por TAC o Resonancia nuclear magnética
• Cápsula endoscópica
Rev Med Clin Condes 2008; 19 (4) 331 Journal of Crohn and Colitis 2010; 4. 7
Can Asoc Radiol Journ. 2014; 65
Colonoscopía
• Distribución en parches ▫ Lesiones mucosas
discontinuas, asimétricas y heterogéneas
• Úlceras focales circundadas por mucosa de aspecto normal.
• Úlceras longitudinales • Transmural en “sacabocados” • Pseudopólipos • Fístulas
Journal of Crohn and Colitis 2010; 4. 7
Biopsia
• Toma de múltiples muestras por Colonoscopía de colon e íleon de áreas comprometidas y no comprometidas (5)
• Acompañadas de información clínica detallada
• Hallazgos ▫ Granulomas ▫ Lesiones crónicas
discontinuas ▫ Irregularidad en las criptas
ECCO. Journal of Crohn and Colitis 2010; 4. 7 Intern Emerg Med 2013; 8: 101
Colitis ulcerosa Enf. Crohn
HISTOLOGÍA
Distribución Difusa En parches
Compromiso Mucosa, submucosa Transmural
Granulomas No Sí, 30-50%
Abscesos crípticos Frecuente (típico) Ocasional
ENDOSCOPÍA
Distribución Difusa En parches
Compromiso rectal 95% 50%
Úlceras Casos graves Subabocados/aftas
Estenosis lumen Infrecuentes Frecuente
Pseudopólipos Frecuentes Infrecuente
Definiciones en Enfermedad de Crohn
• Enfermedad Activa
▫ CDAI >220
• Remisión
▫ CDAI <150
• Respuesta
▫ Disminución del CDAI sobre 100 puntos
• Recaída
▫ CDAI >150; incremento en más de 70 puntos
Journal of Crohn and Colitis 2010; 4. 7
Criterios de Gravedad de la
Enfermedad de Crohn
Leve
• Ambulatorio, sin dificultad para alimentarse, baja de peso <10 Kg • Sin obstrucción, fiebre, deshidratación, sin masa abdominal, sin sensibilidad • PCR normal o levemente elevada
Moderada
• Vómitos intermitentes, baja de peso >10 Kg • Tratamiento para enfermedad leve, inefectivo • Masa abdominal sensible • PCR elevada
Grave
• IMC <18 • Obstrucción y abscesos • Síntomas persistentes a pesar de tratamiento intenso • PCR elevada
Stange et al. Gut 2006; 55. Suppl 1 Rev Med Clin Condes 2008; 19 (4) 331
Pronóstico
Lancet 2012; 380: 1590 Lancet 2007; 369
50% Complicaciones
en 20 años
10% Remisión
prolongada
20% Hospitalización
50% Cirugía 50%
recurren postcirugía
Fármacos
• 5-aminosalicilatos
• Antibióticos
• Glucocorticoides
• Inmunomoduladores
▫ Azatioprina
▫ 6-mercaptopurina
▫ Metotrexato
• Terapias biológicas
▫ Anti TNF alfa
• Sulfasalazina 4-6 g/día
▫ Administración en conjunto con alimentos y ácido fólico
• Masalazina 4 g/día
▫ Mejor tolerancia
Uso no basado en la evidencia
5-aminosalicílicos
Corticoides
• Indicación ▫ Inducción de remisión, respuesta en 10 a 14
días (60-70%) ▫ Pacientes que no responder a 5-ASA ▫ No usar en mantención
• Dosis ▫ 40 a 60 mg Prednisona VO 2-4 semans ▫ Graves, Hidrocortisona 100 mg cada 8 horas
EV, 7-10 días
• Budesonida (cápsulas) ▫ Efecto tópico en íleon terminal y ciego, por lo
tanto solo en colitis derecha de EC ▫ Dosis:
9 mg/día 2-3 meses Dosis de mantención 3 a 6 mg han
demostrado prolongar la remisión de enfermedad por periodos de hasta 1 años
Rev Med Clin Condes 2008; 19(4) 343
Uso de corticoides • 1. Corticorresistencia
▫ Enfermedad activa ▫ Corticoides > 0,75 mg/Kg/día al cabo de 4
semanas
• 2. Corticodependencia ▫ No se puede reducir dosis de corticoides a dosis
equivalentes a prednisona 10 mg/día después de 3 meses
▫ Recaída luego de 3 meses de detener esteroides
Rev Med Clin Condes 2008; 19(4) 343 Journal of Crohn and Colitis 2010; 4, 7
Inmunomoduladores (tiopurinas)
• Azatioprina 2-2.5 mg/Kg/día
• 6-mercaptopurina 1,5 mg/Kg/día
▫ Azatioprina
6-MP
Ácido tioinosínico
▫ Inhibidor de purina y la proliferación celular
Inmunomoduladores (tiopurinas)
▫ Alteran síntesis de purinas y multiplicación celular
▫ Capacidad inmunosupresora
▫ Uso en corticodependientes o resistentes
▫ EC fistulizantes
▫ No se usan como monoterapia para inducir remisión, acción lenta
Rev Med Clin Condes 2008; 19(4) 343 AGA. Gastroenterology 2013; 145: 1459
Pero…
• Cuando se analiza solamente en 17 semanas después
• Remisión versus placebo
• RR: 1,59 IC 95%: 1,05 – 2,41
• “These results suggest that a period of 17 weeks may be the minimum time period for an adequate trial of antimetabolite therapy”
Chande N et al. Cochrane 2013 (4)
Metotrexato
• Comportamiento similar a Azatioprina
• Dosis 25 mg/Kg, semanales
▫ Remisión en formas leves o moderadas y cortico-dependientes
▫ Acción en 4 a 6 semanas y mantener
▫ No usar como monoterapia
Compromiso neurológico periférico, daño hepático, hematológico
Controlar regularmente transaminasas y hematológicos
Rev Med Clin Condes 2008; 19(4) 343 AGA. Gastroenterology 2013
Anti TNF • Rápida respuesta, Indicado en:
▫ Corticodependencia, refractariedad a inmunomoduladores, alteraciones perineales y manifestaciones extraintestinales, para inducir remisión y mantención
▫ Complicaciones sépticas deben estar controladas
▫ Usar junto a inmunomoduladores • Dosis Infliximab
▫ Inducción: 5 mg/kg EV en 2 horas, 0, 2 y 6 semanas.
▫ Mantención: 5 mg/Kg EV cada 8 semanas • Alto costo
Rev Med Clin Condes 2008; 19(4) 343,
Simian D. et al. Rev Med Chile 2013 AGA. Gastroenterology 2013
Intern Emerg Med 2013; 8: 101
Efectos Adversos Infliximab
• Riesgo de Infecciones
• Neuropatía
• ¿Aumento de riesgo de linfomas?
• Al infundir:
▫ Cefalea, taquicardia, disnea, urticaria, hipotensión
Otros Beneficios de Anti TNF
• Disminuye riesgo de cirugía
• Disminuye hospitalizaciones
• Mejora calidad de vida
• Disminuye requerimientos de esteroides
• Aumenta la remisión
• Aumenta la cicatrización
Best Practice & Research Clin Gastrol 2014; 28: 473
Antibióticos
• Metronidazol 10 a 20 mg/kg/d
▫ EC leve y perianal
Limitante: mala tolerancia gástrica y polineuropatía
• Ciprofloxacino 1 gr/día
▫ EC leve y moderada
Rev Med Clin Condes 2008; 19(4) 343
Inducción de la remisión
Ileitis o ileocolitis derecha
Leve
• Budesonida • Prednisona.
• Anti TNF / Metotrexato
Moderado
• Budesonida • Antibióticos si presenta complicaciones sépticas
• Anti TNF
Grave
• Corticoides EV • Hidratación + Nutrición • Antibióticos si presenta complicaciones sépticas
• Anti TNF
Rev Med Clin Condes 2008; 19(4) 343 Lancet 2012; 380: 1590
Inducción de la remisión:
Enfermedad colónica
• Leve:
▫ Corticoides VO
▫ Mesalazina - Sulfazalazina 4 g/día
• Moderada-Severa
▫ Corticoides EV
▫ Infliximab si no responden a corticoides
Rev Med Clin Condes 2008; 19(4) 343
Inducción de la remisión:
Enfermedad extensa de intestino delgado
• Compromiso de más de 100 cms
▫ Impacto nutricional más grave, riesgo de intestino corto si se opera
• Primera línea
▫ Corticoides vía parenteral + Inmunomoduladores
▫ Anti TNF
▫ Terapia nutricional
Rev Med Clin Condes 2008; 19(4) 343 Journal of Crohn and Colitis 2010; 4. 7
• Médico-Quirúrgico
• Antibióticos
• Inmunomoduladores
• Anti TNF
Rev Med Clin Condes 2008; 19(4) 343 Lancet 2012; 380: 1590
Enfermedad resistente a corticoides
• Azatioprina
▫ Primera elección
• 6-mercaptopurina
• Metotrexato
• Anti-TNF alfa
Tratamiento de Mantención
Remisión inducida por ASA o Corticoides
Remisión Inducida por Anti TNF alfa
• Tiopurinas o Metotrexato
• Anti TNF
+/- Tiopurinas
• Anti TNF
+/- Tiopurinas
• Luego mantener tiopurinas
Rev Med Clin Condes 2008; 19(4) 343 Lancet 2012; 380: 1590
AGA. Gastroenterology 2013
Otros medicamentos
• Anti integrinas
▫ Bloquea migración de linfocitos a sitio de inflamación
▫ Natalizumab
Relaciondo a leucoencefalopatía
▫ Verdolizumab
Aprobado su uso desde Mayo 2014
Tratamiento quirúrgico
• Falla de Tratamiento Médico ▫ Persistencia de síntomas pese a terapia adecuada o sin
más alternativas médicas ▫ Resección de estenosis/obstrucción ▫ Perforación ▫ Hemorragia ▫ Abscesos (no drenables percutáneos) ▫ Fístulas
Rev Med Clin Condes 2008; 19(4) 343 Tech Coloproctol 2011; 15; S1
Langenbecks Arch Surg 2013; 398:13-27
NO CURA LA ENFERMEDAD
Aliment Pharmacol Ther 2012:16
Manejo Compromiso Extraintestinal
Anemias • Sustitución de Hierro • Eritropoyetina
Artropatías
• Analgesia • Tratamiento de EII
• Metotrexato • Sulfasalazina
Osteoporosis • Calcio + Vitamina D
Lancet 2012; 380: 1590 World J Gastroenterol 2006; 12 (30)
ECCO Jour. Crohn and Colitis 2010; 4: 63
Tratamiento sintomático y de EII
Curaciones avanzadas
1º: Corticoides en altas dosis
2º Inmunosupresores
3º Anti TNF
Lancet 2012; 380: 1590 World J Gastroenterol 2006; 12 (30)
ECCO Jour. Crohn and Colitis 2010; 4: 63
BIOPSIA: NO
World J Gastroenterol 2006; 12 (30) ECCO Jour. Crohn and Colitis 2010; 4: 63
Profilaxis en Hospitalizados
Bibliografía
• Marc Sabatine. Medicina de Bolsillo 5ª Edición. 2014
• Farreras, Rozman. Medicina Interna 17ª Edición 2012
• Harrison’s Principios de Medicina Interna 18ª Edición
• Dr. M. Bufadel. EII. Bases de la Medicina Clínica. Universidad de Chile 2ª Edición 2013